Зв’язок між захворюваннями щитоподібної залози та гомеостазом глюкози
Підготував д-р мед. наук Костянтин Бобришев
Існує щільний зв’язок між захворюваннями щитоподібної залози (ЩЗ) та цукровим діабетом (ЦД). У багатьох дослідженнях було продемонстровано збільшену поширеність дисфункції ЩЗ як за ЦД 1 типу (ЦД-1), так і за ЦД 2 типу (ЦД-2). Поширеність захворювань ЩЗ серед хворих на ЦД залежить від особливостей обстежених популяцій.
У великому клінічному дослідженні, в якому брали участь 1310 дорослих пацієнтів із ЦД, загальна поширеність захворювань ЩЗ становила 13,4%.
При цьому за ЦД-1 цей показник становив 31,4%, а за ЦД-2 – 6,9%. Серед чоловіків поширеність дорівнювала 8,8%, серед жінок – 16,8% (Perros P. et al., 1995). Метааналіз усіх даних, отриманих у 10 920 пацієнтів із ЦД, оцінив поширеність захворювань ЩЗ в 11%. У цьому дослідженні між ЦД-1 і ЦД-2 за поширеністю захворювань ЩЗ відмінностей встановлено не було. Водночас цей показник у жінок перевищував такий у чоловіків більш ніж удвічі (Kadiyala R. et al., 2010). Дані данського загальнонаціонального реєстру здоров’я свідчать, що патологія ЩЗ збільшує ризик розвитку ЦД. Зокрема, обсерваційне когортне дослідження, котре залучало 2631 пацієнта з гіпертиреозом (без близнюкової пари) та 375 пар близнюків, дискордантних за гіпертиреозом, виявило: в осіб із гіпертиреозом імовірність ЦД на 43% вища, ніж в осіб із нормальною функцією ЩЗ (Brandt F. et al., 2013). В окремому обсерваційному когортному дослідженні 2822 осіб із гіпотиреозом це захворювання асоціювалося з на 40% вищою поширеністю ЦД, ніж у контрольній групі (Thvilum M. et al., 2013).
ЗАХВАРЮВАННЯ ЩЗ ТА ЦД-1
-
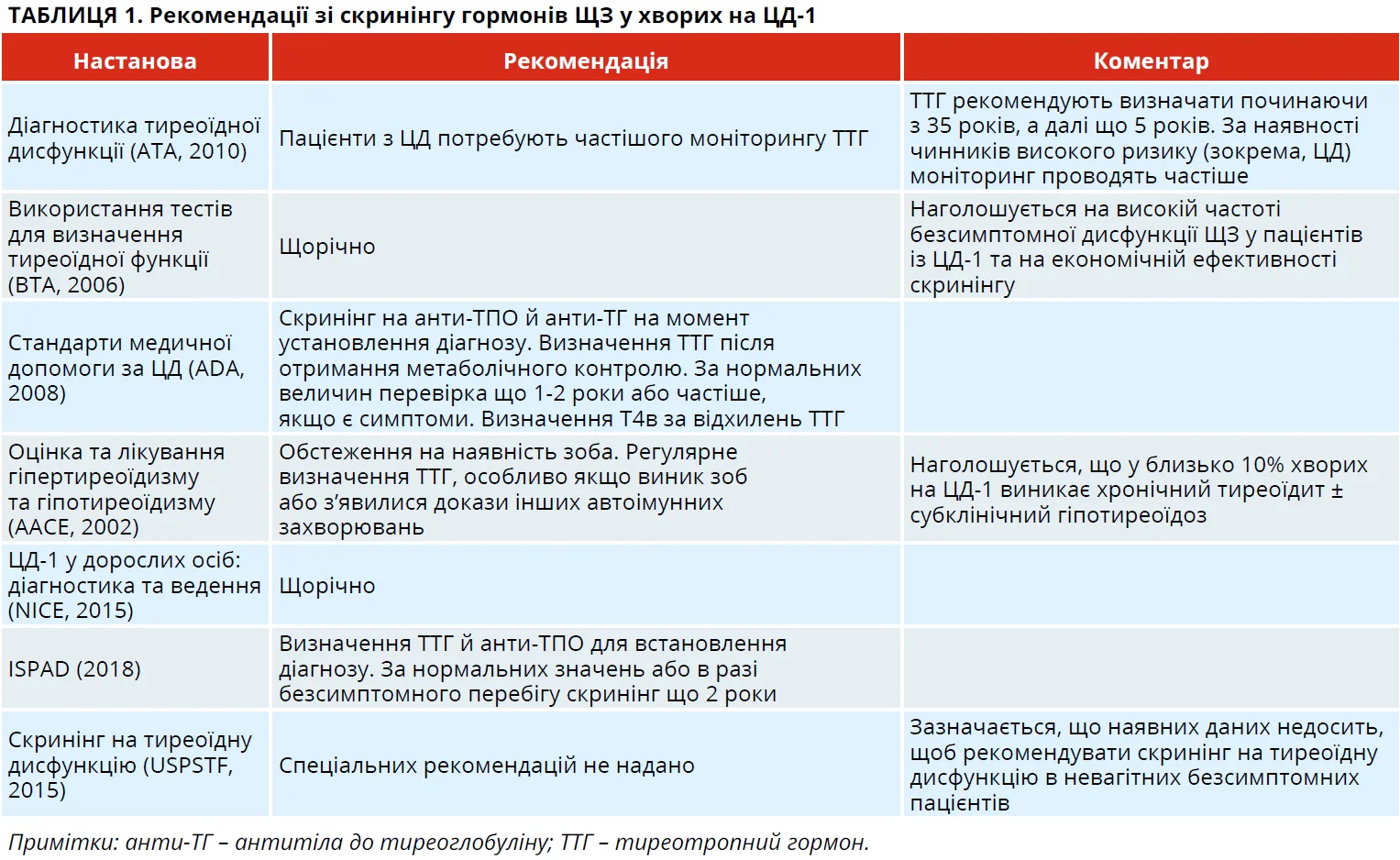
Рекомендації зі скринінгу дисфункції ЩЗ у хворих на ЦД-1
Дисфункція ЩЗ особливо поширена за ЦД-1, зокрема в осіб з антитілами до тиреопероксидази – анти-ТПО (Umpierrez G. et al., 2003). У таких пацієнтів захворювання ЩЗ або безсимптомні, або маскуються такими ознаками, котрі пов’язують із неадекватним контролем ЦД. Отже, якщо в пацієнтів із ЦД-1 базуватися лише на клінічній картині, то захворювання ЩЗ можна й не виявити. За таких обставин допомогу в діагностиці захворювань ЩЗ надає рутинний скринінг. Нині скринінг тиреоїдної дисфункції в дітей, підлітків і дорослих із ЦД-1 рекомендують проводити Американська тиреоїдна асоціація – АТА (Ladenson P. et al., 2010), Британська тиреоїдна асоціація – ВТА (BTA/ACB Guidelines, 2006), Американська діабетологічна асоціація – ADA (ADA Standards, 2018), Американська асоціація клінічних ендокринологів – ААСЕ (Baskin H. et al., 2002), Національний інститут здоров’я та вдосконалення медичної допомоги Великої Британії (NICE: Type 1 diabetes in adults, 2015), а також Міжнародне товариство педіатричного та підліткового діабету – ISPAD (Mahmud F. et al., 2018) (табл. 1). Водночас оперативна група профілактичної служби США (USPSTF) таких рекомендацій не надає (LeFevre M., 2015).
Захворювання ЩЗ та ЦД-2
-
Захворювання ЩЗ й інсулінорезистентність
Інсулінорезистентність – одна з форм порушення гомеостазу глюкози. Вона є зменшеною метаболічною відповіддю периферичних органів, зокрема м’язів, печінки та жирової тканини, на інсулін (Gierach M. et al., 2014). Щоб підтримати гомеостаз глюкози, β-клітини підшлункової залози компенсують резистентність до інсуліну, підвищуючи його секрецію, що призводить до стану хронічної гіперінсулінемії. Інсулінорезистентність відіграє певну роль у патогенезі ЦД-2. Функція ЩЗ визначається інсулінорезистентністю не лише за клінічно встановленого ЦД, але й в осіб із нормальною толерантністю до глюкози (Duntas L. et al., 2011; Roos A. et al., 2007). Як гіпер-, так і гіпотиреоїдизм змінюють резистентність до інсуліну, хоча
й через різні механізми.
-
Тиреотоксикоз і ЦД-2
Порівняно із загальною популяцією у хворих на ЦД поширеність тиреотоксикозу підвищена. Наприклад, якщо в загальній популяції США поширеність гіпертиреоїдизму становить у середньому 1,3%, то в дорослих осіб із ЦД-2 цей показник дорівнює близько 4,4% (Hollowell J. et al.; Perros P. et al., 1995). Встановлено, що тиреотоксикоз формує гіперглікемію декількома механізмами (Maxon H. et al., 1975). Надлишок тиреоїдних гормонів стимулює абсорбцію шлунково-кишковим трактом глюкози; підвищує утворення глюкози в печінці завдяки глюконеогенезу та глікогенолізу; збільшує концентрацію вільних жирних кислот через активацію ліполізу (Nishi M., 2018). Тиреоїдні гормони стимулюють секрецію інсуліну, індукуючи гіперінсулінемію, хоча тиреотоксикоз також підвищує деградацію інсуліну та зменшення періоду його напівжиття (O’Meara N. et al., 1993). Окрім того, збільшення печінкової продукції глюкози спричиняє гіперінсулінемію, порушення толерантності до глюкози та периферичну інсулінорезистентність. Отже, гіпертиреоїдизм зумовлює зміни концентрації глюкози натще та/або формування ЦД і погіршує глікемічний контроль у хворих, які вже мають ЦД-2. У рідкісних випадках тиреотоксикоз провокує діабетичний кетоацидоз у пацієнтів не лише з ЦД-1, але й із ЦД-2. Це відбувається за умови дефіциту інсуліну, що збільшує ризик ліполізу (Nishi M., 2018; Eledrisi M. et al., 2006; Potenza M. et al., 2009).
-
Гіпотиреоз і ЦД-2
Порівняно із загальною популяцією у хворих на ЦД поширеність гіпотиреозу підвищена. За опублікованими даними, поширеність гіпотиреозу в пацієнтів із ЦД-2 становить від 5,7 до 25,3% (Tamez-Perez H. et al., 2012; Distiller L. et al., 2014; Al-Geffari M. et al., 2013). Такий широкий діапазон може пояснюватися відмінностями досліджених популяцій за віком, статтю та кількістю вживаного йоду (Chen G. et al., 2010). Поширеність гіпотиреозу підвищена серед осіб похилого віку, жінок, пацієнтів із патологією ЩЗ у сімейному анамнезі та наявністю позитивних анти-ТПО (Song F. et al., 2017).
Гіпотиреоз асоціюється з інсулінорезистентністю та порушенням толерантності до глюкози. Повернення до евтироїдного стану на тлі терапії гіпотиреозу супроводжується поліпшенням чутливості до інсуліну (Duntas L. et al., 2011; Chaker L. et al., 2016; Joffe B. et al., 2014). Патогенез інсулінорезистентності за гіпотиреоїдного стану відрізняється від того, що спостерігають за тиреотоксикозу. Зокрема, гіпотиреоз порушує абсорбцію глюкози зі шлунково-кишкового тракту, а також гальмує як асиміляцію глюкози периферичними тканинами, так і глюконеогенез (Duntas L. et al., 2011). Вважається, що інсулінорезистентність асоціюється зі зменшеним катаболізмом глюкози, а це є результатом пригніченої чутливості до інсуліну скелетних м’язів і жирової тканини (Dubaniewicz A. et al., 1989; Rochon C. et al., 2003). Таке порушення метаболізму глюкози спостерігається й за субклінічного гіпотиреозу. В одному з метааналізів (Han C. et al., 2015) встановлено, що, по-перше, порівняно зі здоровими особами ризик розвитку субклінічного гіпотиреозу в пацієнтів із ЦД-2 збільшений у 1,93 раза. По-друге, субклінічний гіпотиреоз супроводжується збільшеним ризиком ускладнень ЦД. Якщо в евтироїдних осіб рівень вільного тироксину перебуває на нижній межі референтного діапазону, це асоціюється з підвищеним рівнем глікозильованого гемоглобіну (Ha J. et al., 2021).
-
Рекомендації зі скринінгу дисфункції ЩЗ у хворих на ЦД-2
На відміну від ситуації з ЦД-1 рекомендацій зі скринінгу тиреоїдної дисфункції у хворих на ЦД-2 недостатньо. За настановами АТА (2010), у дорослих осіб, яким виповнилося щонайменше 35 років, треба здійснювати скринінг дисфункції ЩЗ шляхом визначення концентрації тиреотропного гормону з наступним його дослідженням 1 раз на 5 років. Хоча й без зазначення типу ЦД ці настанови рекомендують частіше обстежувати осіб із чинниками високого ризику, до яких, зокрема, належить і діабет (Ladenson P. et al., 2010). Настанови ВТА (2006) рекомендують досліджувати функцію ЩЗ у момент діагностики ЦД-2, але не рекомендують щорічне тестування (BTA/ACB Guidelines, 2006). Водночас USPSTF (2015) вважає, що немає достатніх даних, які давали би змогу рекомендувати скринінг тиреоїдної дисфункції в невагітних і безсимптомних дорослих осіб (LeFevre M., 2015). Не згадується моніторування функції ЩЗ за ЦД-2 у настановах NICE (2015), ADA (2018), ATA/AACE (Garber J. et al., 2012) та ISPAD (Kordonouri O. et al., 2009; Rosenbloom A. et al., 2009) (табл. 2). Отже, необхідність скринінгу дисфункції ЩЗ у пацієнтів із ЦД-2 поки що залишається питанням дискутабельним.

Література
Eom Y., Wilson J., Bernet V. Links between thyroid disorders and glucose homeostasis. Diabetes Metab. J. 2022; 46: 239-256. doi: 10.4093/dmj.2022.0013.
