Сучасний погляд на дерматологічні маніфестації цукрового діабету
Підготувала Ганна Гаврюшенко
Цукровий діабет (ЦД) – це хронічна хвороба, що проявляється гіперглікемією внаслідок порушення секреції та/або чутливості до інсуліну, є значною проблемою охорони здоров’я. Аналіз глобальних даних за останні три десятиліття демонструє чотирикратне зростання поширеності ЦД; особливо це стосується населення країн, що розвиваються. Кількість випадків ЦД у світі наразі оцінюється в 463 мільйони (в тому числі 9,3% від вікової групи 20-79 років), і до 2045 року це число, за прогнозами, зросте до 700 мільйонів.
ЦД негативно впливає на структуру та функцію мікро- й макросудин, що призводить до порушення роботи різних органів і тканин, у тому числі нирок, сітківки, периферичних нервів, серця, мозку, м’язів і шкіри. За різними даними, від 30 до 70% пацієнтів із ЦД мають дерматологічні прояви, які можуть бути першою ознакою порушення обміну речовин. До шкірних проявів, асоційованих із ЦД, належать виразки діабетичної стопи, діабетична гангрена, діабетична дермопатія, пожовтіння долонь і стоп, акантокератодермія (папілярно-пігментна дистрофія), діабетичний бульоз, діабетичне потовщення шкіри, діабетична склередема та ліпоїдний некробіоз. Неспецифічні шкірні прояви ЦД охоплюють акрохордони / фіброепітеліальні поліпи, діабетичний рубеоз обличчя, еруптивні ксантоми, набутий реактивний перфоративний колагеноз, фолікулярний кератоз, свербіж, вітиліго, кільцеподібну гранульому, червоний плаский лишай, а також бактерійні та грибкові інфекції. У цьому матеріалі подано стислий огляд свіжих даних літератури щодо патогенезу та клінічних проявів дерматологічних уражень у разі ЦД (рис. 1).
Вплив ЦД на структуру та функцію епідермісу, дерми й підшкірної жирової клітковини
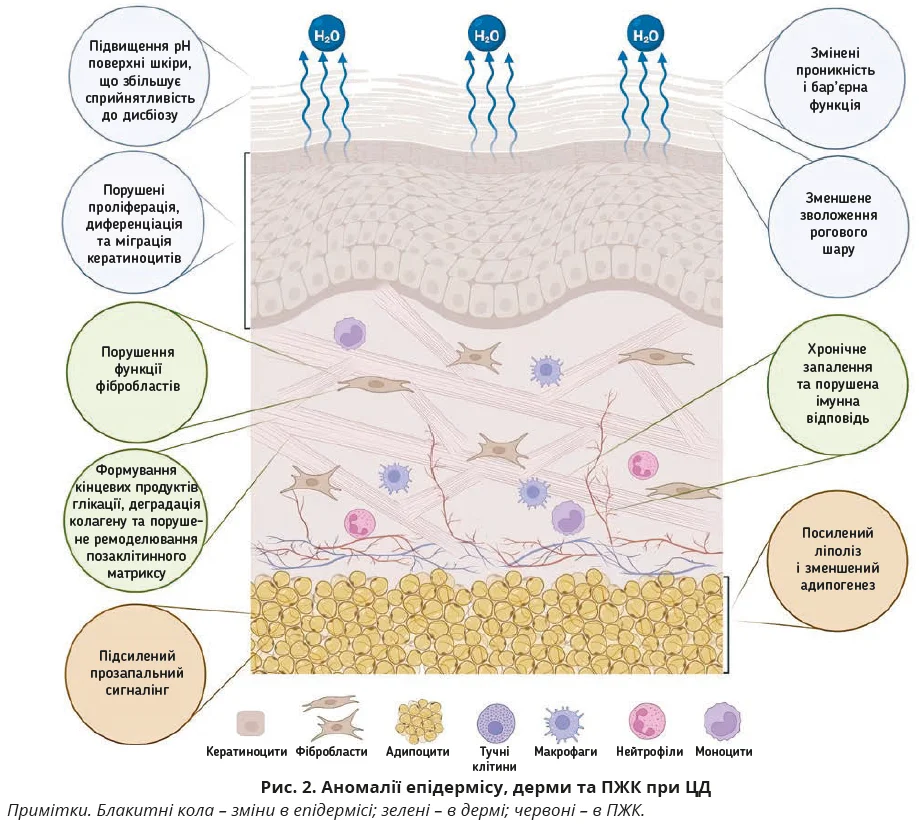
ЦД супроводжується багаторівневими структурними та функціональними аномаліями шкіри, які порушують бар’єрну функцію, спричиняють запалення й уповільнюють загоєння ран. Дисфункція епідермального бар’єра характеризується порушенням гідратації рогового шару та підвищеною трансепідермальною втратою води. Хронічна гіперглікемія пов’язана зі зниженням рівня гіалуронової кислоти, порушенням синтезу ліпідів, підвищенням рН шкіри та зниженням експресії протимікробних пептидів і білків, як-от філагрин і лорикрин. Ці зміни уповільнюють проліферацію й диференціацію кератиноцитів, посилюють запалення та свербіж, а також роблять шкіру сприйнятливішою до інфекцій.
На рівні епідермісу гіперглікемія та хронічний оксидативний стрес порушують міграцію й виживання кератиноцитів через надмірне вироблення активних форм кисню, пошкодження мітохондрій і активацію матричних металопротеїназ (ММП). Підвищена активність ММП руйнує фактори росту та компоненти позаклітинного матриксу, затримуючи реепітелізацію. Структурні дослідження показують, що шкіра при ЦД стає тоншою, менш еластичною та має слабше дермально-епідермальне з’єднання; це погіршує чутливість і доставлення нутрієнтів у епідерміс.
У дермі дисфункція фібробластів, накопичення кінцевих продуктів глікації в позаклітинному матриксі й дисбаланс між ММП і їхніми тканинними інгібіторами призводять до деградації та порушення синтезу структурних елементів позаклітинного матриксу.
Волокна колагену й еластину стають фрагментованими, розрідженими та хаотично розміщеними, що знижує міцність і еластичність тканин. Ці зміни посилюються хронічним запаленням і підвищеною протеолітичною активністю в дермі.
Діабетичні зміни підшкірної жирової клітковини (ПЖК) також негативно впливають на стан шкіри й регенеративні процеси. Дисфункція адипоцитів, хронічне запалення та зменшення адипогенезу порушують сигналінг адипоцитів і макрофагів, необхідний для регенерації. Оскільки адипоцити постачають жирні кислоти та клітини-попередники для відновлення судин і вироблення позаклітинного матриксу, їх дисфункція додатково уповільнює загоєння тканин. Особливості порушення функціонування шарів шкіри при ЦД представлено на рисунку 2.
Шкірні прояви діабетичної ангіопатії та нейропатії
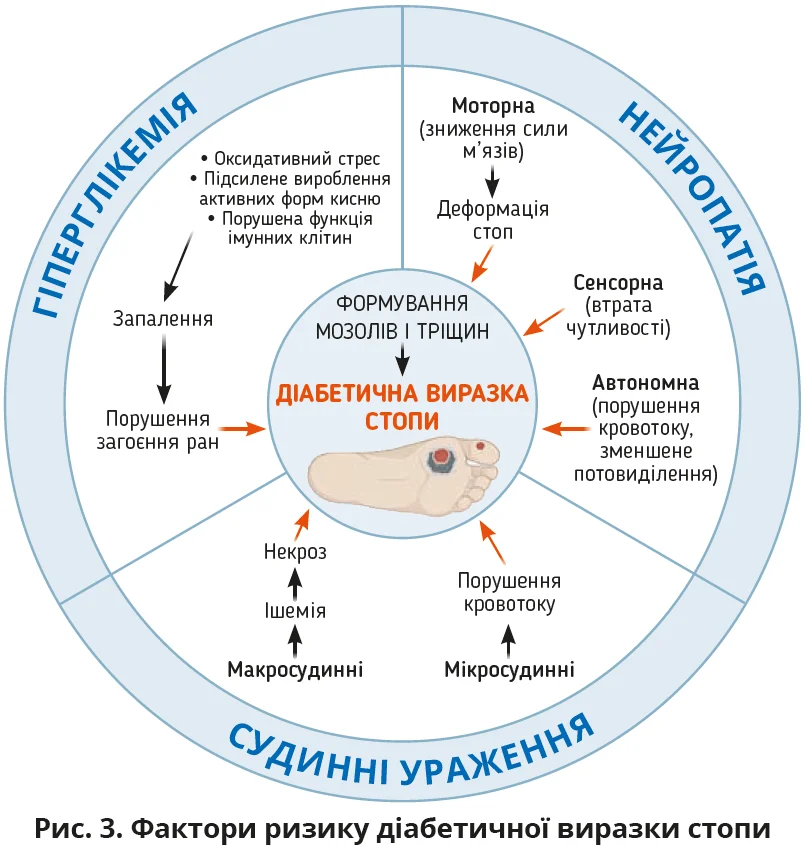
Діабетична виразка стопи (ДВС) є найтяжчим шкірним ускладненням у разі ЦД і виникає внаслідок сукупного впливу периферичної нейропатії, судинної недостатності, інфекцій і порушення регенерації (рис. 3). Погіршення чутливості внаслідок сенсорної нейропатії призводить до того, що незначні травми залишаються непоміченими, а моторна нейропатія змінює біомеханіку стопи, зумовлюючи утворення точок тиску, потовщення шкіри та подальші атрофічні зміни тканин. Вегетативна дисфункція призводить до виникнення сухості й тріщин шкіри, що підвищує ризик виразкування, а гіперглікемія та прогресивна ішемія послаблюють регенеративні процеси. Інфекції можуть призвести до деформації стопи, діабетичної хвороби Шарко, остеомієліту чи гангрени. За даними літератури, 50% діабетичних виразок можуть бути вторинно інфікованими, а до 42% пацієнтів із загоєною ДВС матимуть повторний розвиток виразки протягом 1 року. Близько 75% випадків ДВС завершуються ампутацією кінцівки.
Діабетична гангрена розвивається через критичне порушення кровопостачання та некроз тканин. Розвиток сухої гангрени асоційований переважно з артеріальною оклюзією, волога гангрена виникає внаслідок венозної обструкції з приєднанням бактерійної інфекції чи сепсису, а газова гангрена пов’язана з бактеріями виду Clostridium perfringens. Волога та газова гангрени швидко прогресують, є загрозливими для життя станами, що потребують термінового хірургічного лікування.
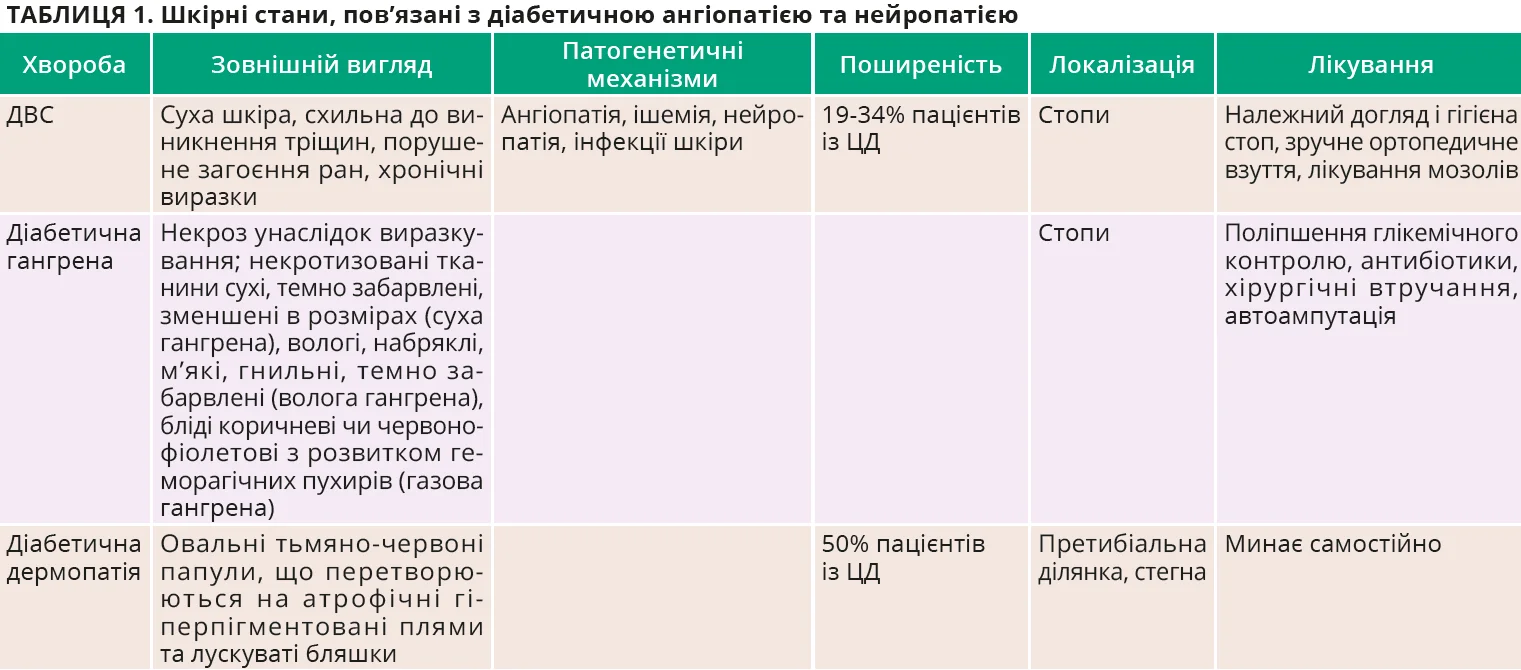
Діабетична дермопатія проявляється виникненням на гомілках, переважно в претибіальній ділянці, овальних тьмяних червонуватих папул, що протягом 1-2 тижнів перетворюються на гіперпігментовані атрофічні плями. Хоча діабетична дермопатія зазвичай безсимптомна та минає самостійно, вона відображає приховану мікроангіопатію й корелює з іншими судинними ускладненнями при діабеті, як-от ретинопатія, нефропатія, нейропатія та серцево-судинні ускладнення. Характеристики найчастіших шкірних проявів діабетичної ангіопатії та нейропатії подано в таблиці 1.
Шкірні прояви, що демонструють сильну асоціацію із ЦД
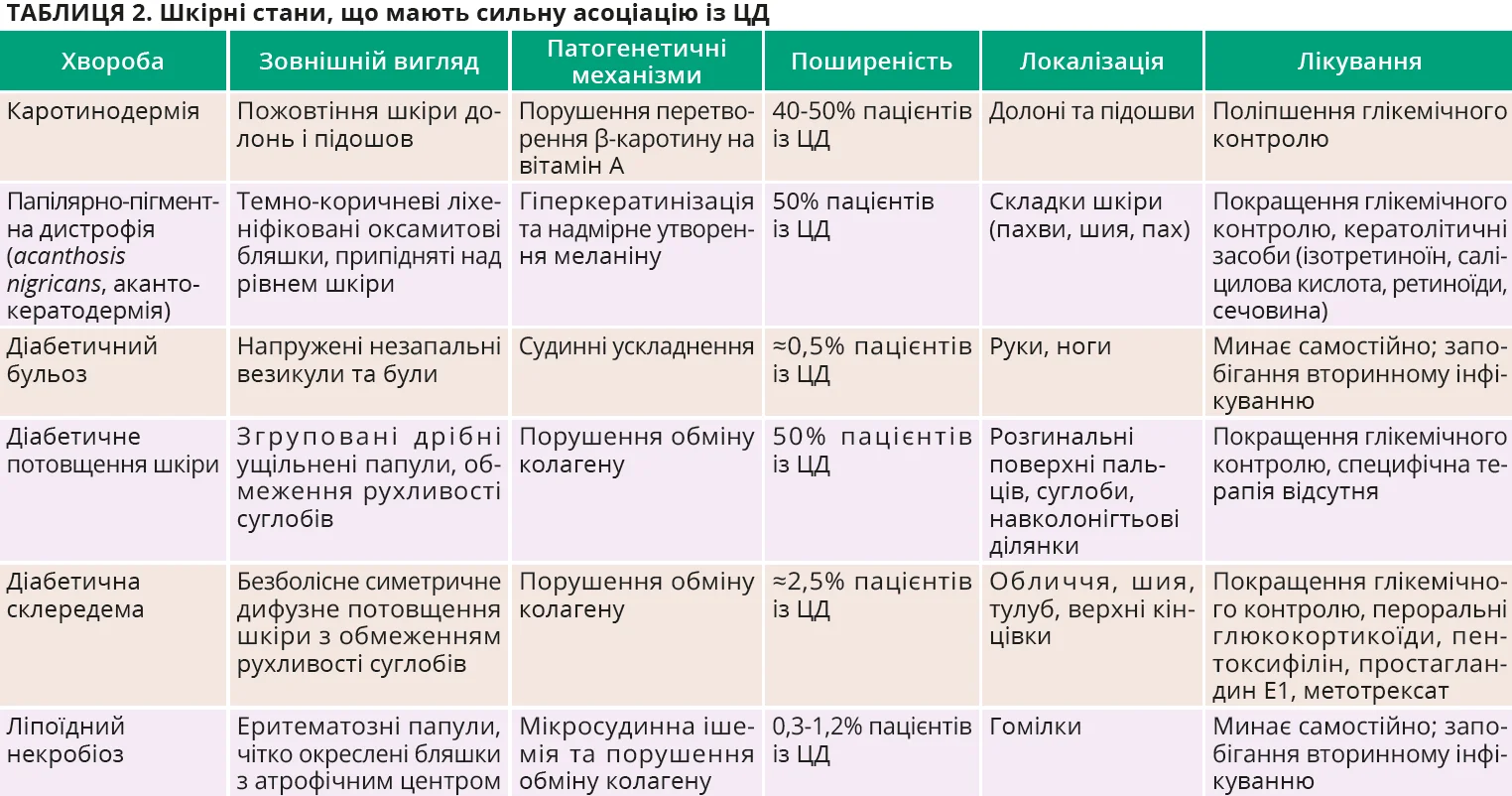
Деякі хвороби шкіри тісно пов’язані з хронічною гіперглікемією й інсулінорезистентністю (табл. 2). Зокрема, каротинодермія проявляється пожовтінням долонь і підошовних ділянок через порушення перетворення каротину на вітамін А, причому іктеричність склер не спостерігається. Папілярно-пігментна дистрофія (acanthosis nigricans, акантокератодермія) є маркером інсулінорезистентності та проявляється симетричним виникненням у ділянках шкірних складок (шия, пахви, пах) темно-коричневих оксамитових ліхеніфікованих бляшок, що припідняті над рівнем шкіри, внаслідок опосередкованої інсуліном проліферації кератиноцитів і фібробластів. Діабетичний бульоз, або пухирчатка, – це рідкісний стан, який характеризується виникненням на кінцівках безболісних пухирів із прозорим умістом, що найчастіше висихають і загоюються самостійно протягом 2-5 тижнів. Виникнення діабетичних бул асоційоване з тривалим перебігом ЦД та мікросудинними ураженнями.
Діабетичне потовщення шкіри виникає переважно на дорсальній поверхні кистей (розгинальна поверхня пальців, ділянки міжфалангових суглобів і навколо нігтьового ложа – папули Гантлі), є наслідком порушення метаболізму колагену та може обмежувати рухливість суглобів. Діабетична склередема, також відома як склередема Бушке, проявляється дифузним потовщенням і затвердінням шкіри в ділянках обличчя, тулуба, шиї та верхніх кінцівок унаслідок відкладення колагену й мукополісахаридів. Ліпоїдний некробіоз – це хронічне гранулематозне ураження дерми переважно в ділянці гомілок, що проявляється виникненням еритематозних папул, які перетворюються на жовто-коричневі, добре відокремлені бляшки з атрофічним центром. Ці шкірні ураження переважно не супроводжуються системними проявами та минають самостійно, якщо не відбудеться процес вторинного інфікування й утворення виразок.
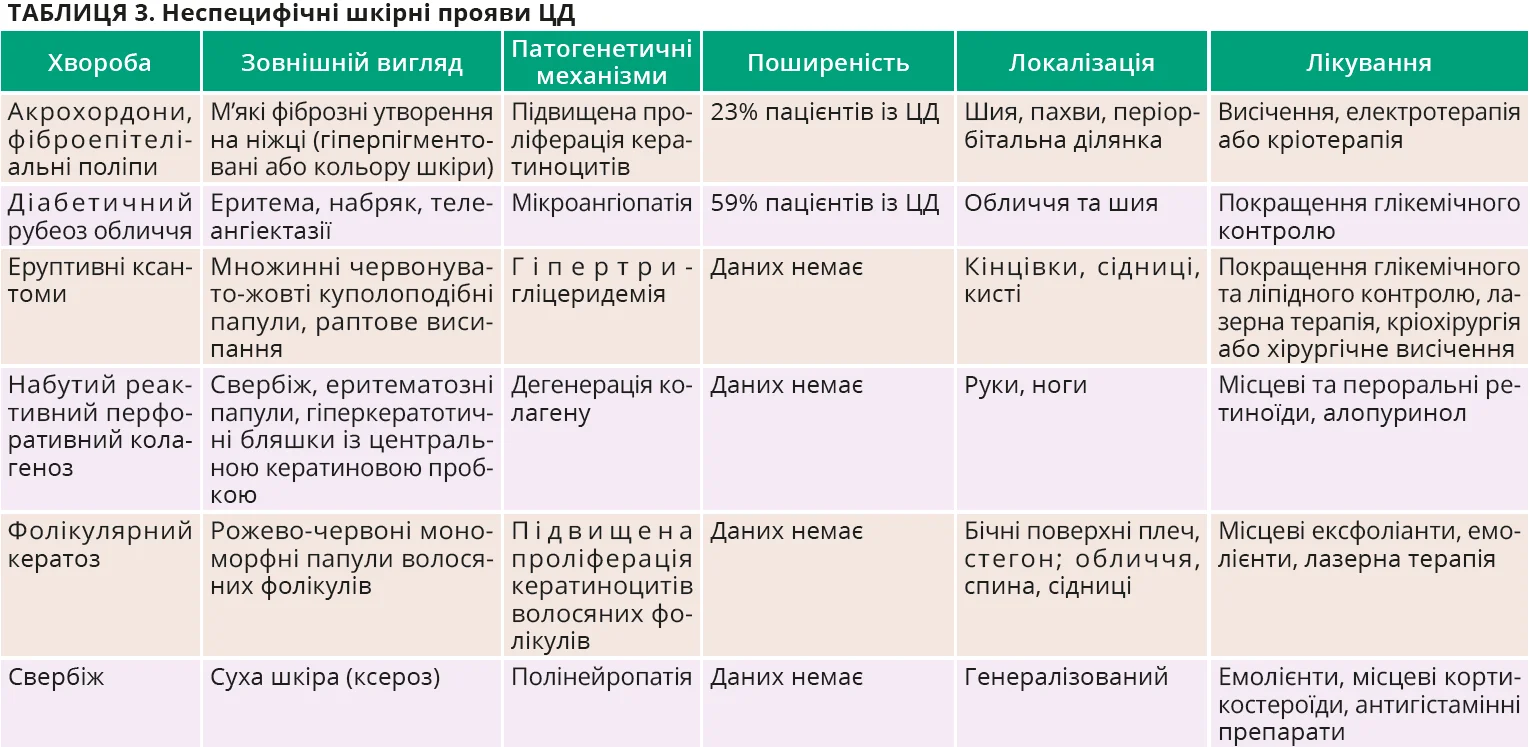
Неспецифічні шкірні прояви при ЦД
ЦД часто супроводжується неспецифічними шкірними змінами, що відображають метаболічні та судинні порушення. Акрохордони, фіброепітеліальні поліпи (іноді використовується назва «папіломи») – це м’які фіброїдні утворення на ніжці, виникнення котрих пов’язане з гіперглікемією й інсулінорезистентністю. Кількість акрохордонів корелює з вираженістю порушення метаболізму глюкози: згідно з даними літератури наявність 30 та більше акрохордонів асоційована з вищим ризиком розвитку ЦД 2-го типу.
Діабетичний рубеоз обличчя проявляється стійкою еритемою обличчя та/або шиї з можливим виникненням телеангіектазій унаслідок мікроангіопатії та поверхневого розширення судин і часто супроводжує інші мікроангіопатії, в тому числі ретино- та нефропатії. Еруптивний ксантоматоз проявляється виникненням жовто-червоних папул зі вмістом ліпідів на розгинальних поверхнях кінцівок, долонях і сідницях. Еруптивні ксантоми при ЦД можуть з’являтися тому, що поганий контроль глікемії є фактором ризику виникнення та загострення гіпертригліцеридемії.
Набутий реактивний перфоративний колагеноз, або набутий перфоративний дерматоз, – це рідкісний шкірний прояв ЦД і хронічної ниркової недостатності, що маніфестує виникненням сверблячих еритематозних папул або гіперкератотичних бляшок із центральною кератиновою пробкою на розгинальних поверхнях кінцівок. Свербіж призводить до розчісування, травмування епідермісу та виникнення нових елементів висипки (феномен Кебнера). Фолікулярний кератоз – це частий доброякісний стан у вигляді рожево-червоних мономорфних папулярних змін волосяних фолікулів; більша частота фолікулярного кератозу при ЦД, імовірно, пов’язана з підвищенням рівнів циркулювальних андрогенів унаслідок гіперінсулінемії. Хронічний свербіж у разі ЦД асоційований із сухістю шкіри (ксерозом), вегетативною дисфункцією та периферичною нейропатією. Характеристики неспецифічних шкірних проявів, асоційованих із ЦД, подано в таблиці 3.
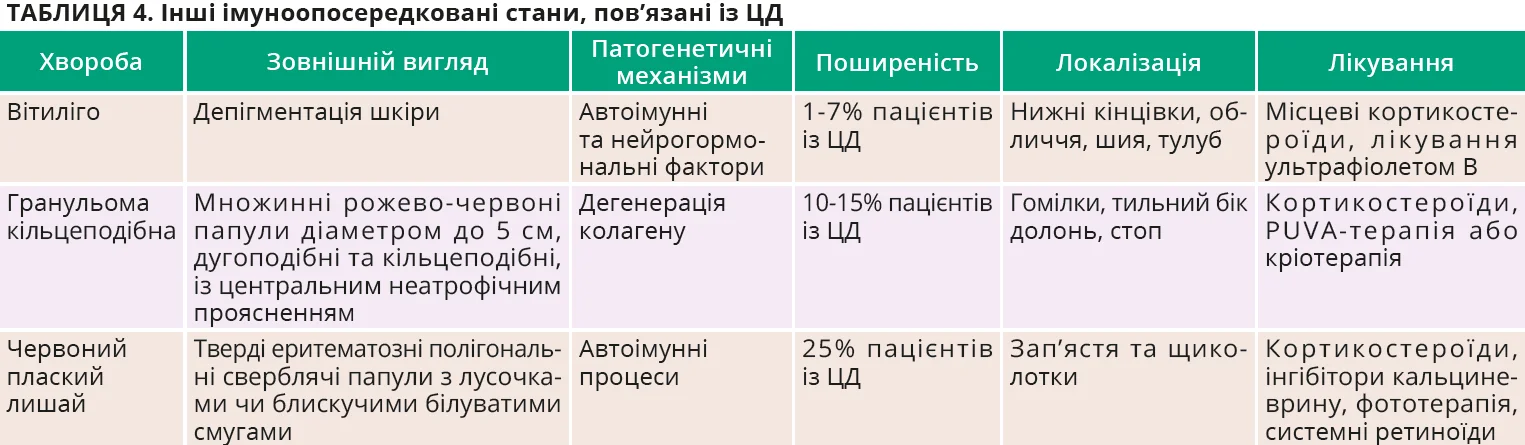
Інші шкірні стани, пов’язані із ЦД
ЦД демонструє асоціацію з виникненням деяких імуноопосередкованих і запальних захворювань шкіри (табл. 4). Вітиліго – автоімунна хвороба, яка проявляється чітко демаркованими гіпопігментованими плямами та часто супроводжує ЦД 1-го типу й інші автоімунні патології. Кільцеподібна гранульома – доброякісний дерматоз, що характеризується виникненням кільцеподібних червоних папул з депігментованим центром переважно на кінцівках; генералізовані форми можуть бути асоційовані із ЦД і передувати його діагностуванню. Червоний плаский лишай – хронічна запальна хвороба шкіри та слизових оболонок, яка часто трапляється в пацієнтів із ЦД і характеризується висипаннями у вигляді сверблячих червоно-фіолетових папул, часто з білими лусочками чи характерними білими смугами (смуги Вікгема), щоможуть з’являтися після механічної травми шкіри (феномен Кебнера).
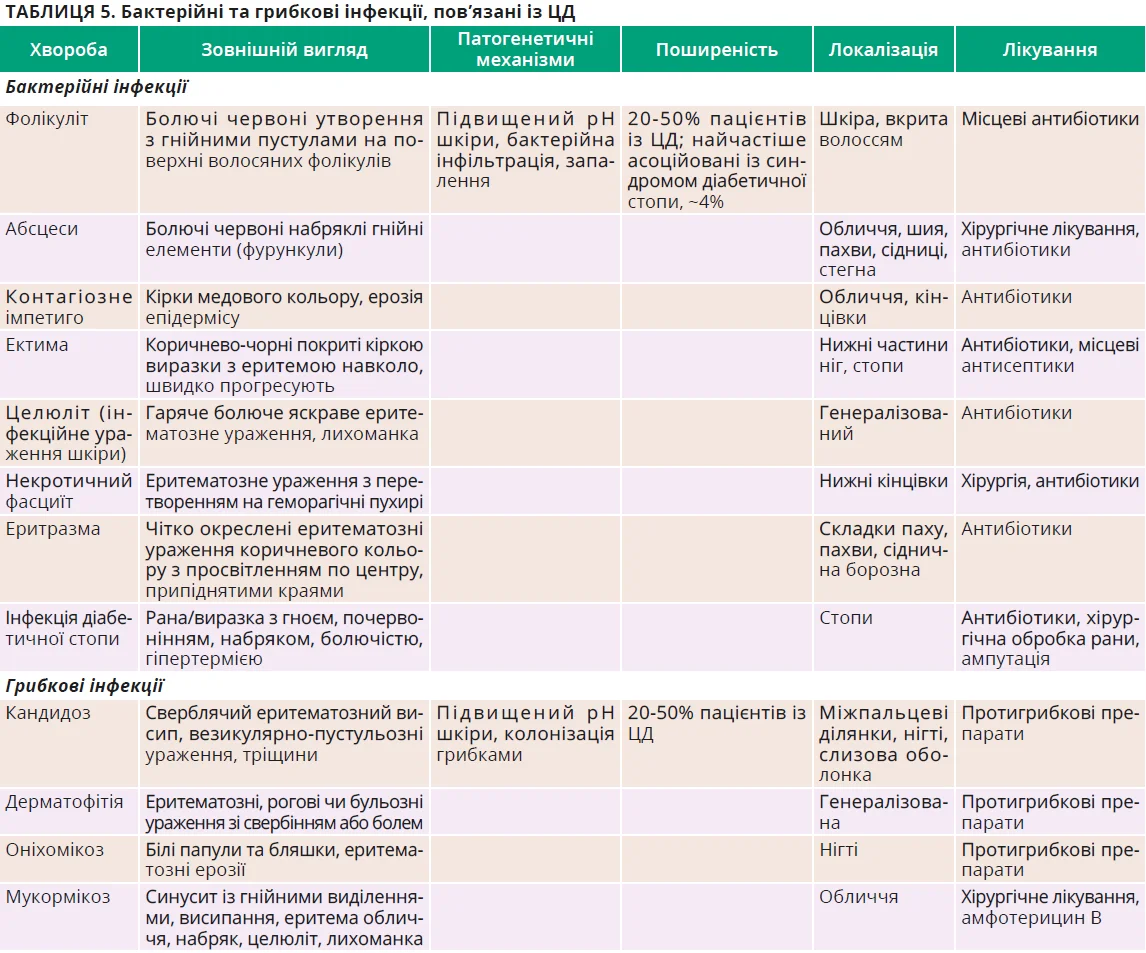
Шкірні інфекції в пацієнтів із ЦД
Пацієнти із ЦД мають підвищений ризик приєднання інфекцій шкіри та м’яких тканин через імунну дисфункцію, хронічне запалення, нейропатію, ангіопатію й підвищений рН шкіри. Ці фактори спричиняють зниження сенсорної та больової чутливості, дрібні травми можуть довго залишатися непоміченими, що спричиняє вторинне інфікування. Більш ніж половина пацієнтів із ЦД стикаються з дерматологічними інфекціями, асоційованими з хворобою; поганий контроль глікемії підвищує ризик виникнення та тяжкість перебігу інфекції. Характеристики основних бактерійних і грибкових інфекційних ускладнень ЦД представлено в таблиці 5.
Бактерійні інфекції є одними з найчастіших шкірних ускладнень у разі ЦД. Поверхневі інфекції переважно спричиняються грампозитивними коками, в тому числі Staphylococcus aureus, тоді як глибокі інфекції часто є полімікробними, із залученням грам негативних мікроорганізмів. До поширених інфекцій належать фолікуліт, абсцеси, імпетиго, ектима, целюліт, некротичний фасциїт й еритразма. Легкі інфекції піддаються лікуванню місцевими або системними антибіотиками, тоді як тяжкі стани, як-от некротичний фасциїт, потребують невідкладного хірургічного втручання. Інфекції діабетичної стопи є найсерйознішим бактерійним ускладненням, яке часто супроводжує ДВС, та є основною причиною ампутації нижніх кінцівок.
Грибкові інфекції також поширені в пацієнтів із ЦД, їх розвиток стимулюють гіперглікемія та змінене мікросередовище шкіри. Candida albicans зазвичай уражає шкірні складки й міжпальцеві ділянки, нігті та слизові оболонки, тоді як дерматофіти, як-от Trichophyton rubrum, спричиняють мікоз стоп (також відомий як «стопа атлета») й оніхомікоз. Рідкісні, але небезпечні для життя інфекції, як-от мукормікоз, переважно асоційовані з поганим контролем ЦД.
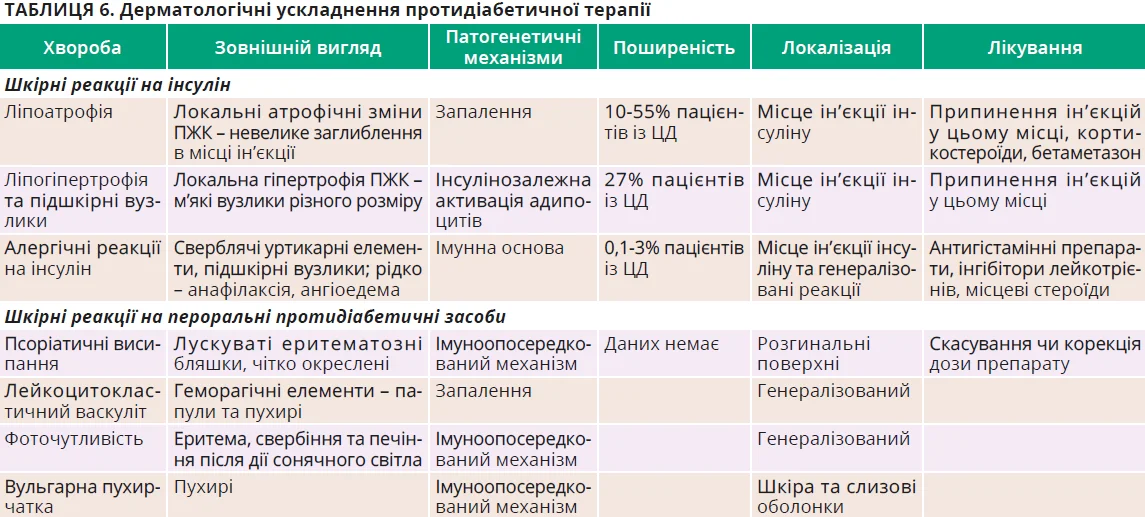
Шкірні ускладнення, пов’язані з протидіабетичною терапією
Шкірні побічні реакції на протидіабетичні препарати трапляються рідко, але клінічно важливі, оскільки можуть імітувати первинні дерматологічні хвороби. Класичні побічні ефекти ін’єкцій інсуліну охоплюють ліпоатрофію, ліпогіпертрофію, місцеві інфекції й алергічні реакції.
Пероральні протидіабетичні препарати можуть спричиняти фоточутливість, васкуліт, псоріазоподібні та лишаєподібні висипання, багатоформну еритему й вульгарну пухирчатку. Метформін загалом добре переноситься, а шкірні реакції, як-от лейкоцитокластичний васкуліт і псоріатичні висипання, трапляються рідко. При лікуванні препаратами сульфонілсечовини дерматологічні прояви виникають у приблизно 1% пацієнтів і можуть охоплювати фототоксичні або фотоалергічні висипання, псоріатичні ураження, ліхеноїдні висипання й пухирчасті хвороби шкіри та слизових оболонок. У літературі описано одиничні випадки серйозних побічних реакції, як-от синдром Стівенса – Джонсона та токсичний епідермальний некроліз.
Література
Dorf N., Maciejczyk M. Skin manifestations in diabetes – what is new? Front. Med. (Lausanne). 2025 Oct 16; 12: 1640144. doi: 10.3389/fmed.2025.1640144.