Ще раз про вітамін D — актуальні запитання та компетентні відповіді
Автор: На наші запитання відповідає Любов Костянтинівна Соколова, доктор медичних наук, керівник відділу діабетології ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка НАМН України» (м. Київ).
Адаптувала доповідь канд. мед. наук Ольга Королюк Останнім часом дедалі частіше обговорюють роль вітаміну D в організмі та проблему його недостатності або дефіциту у більшості населення.
Як правильно називати цю речовину — вітамін D чи прогормон?
— Радше це прогормон. На відміну від інших вітамінів вітамін D, який ми отримуємо ззовні з продуктами рослинного (ергокальциферол) або тваринного (холекальциферол) походження,
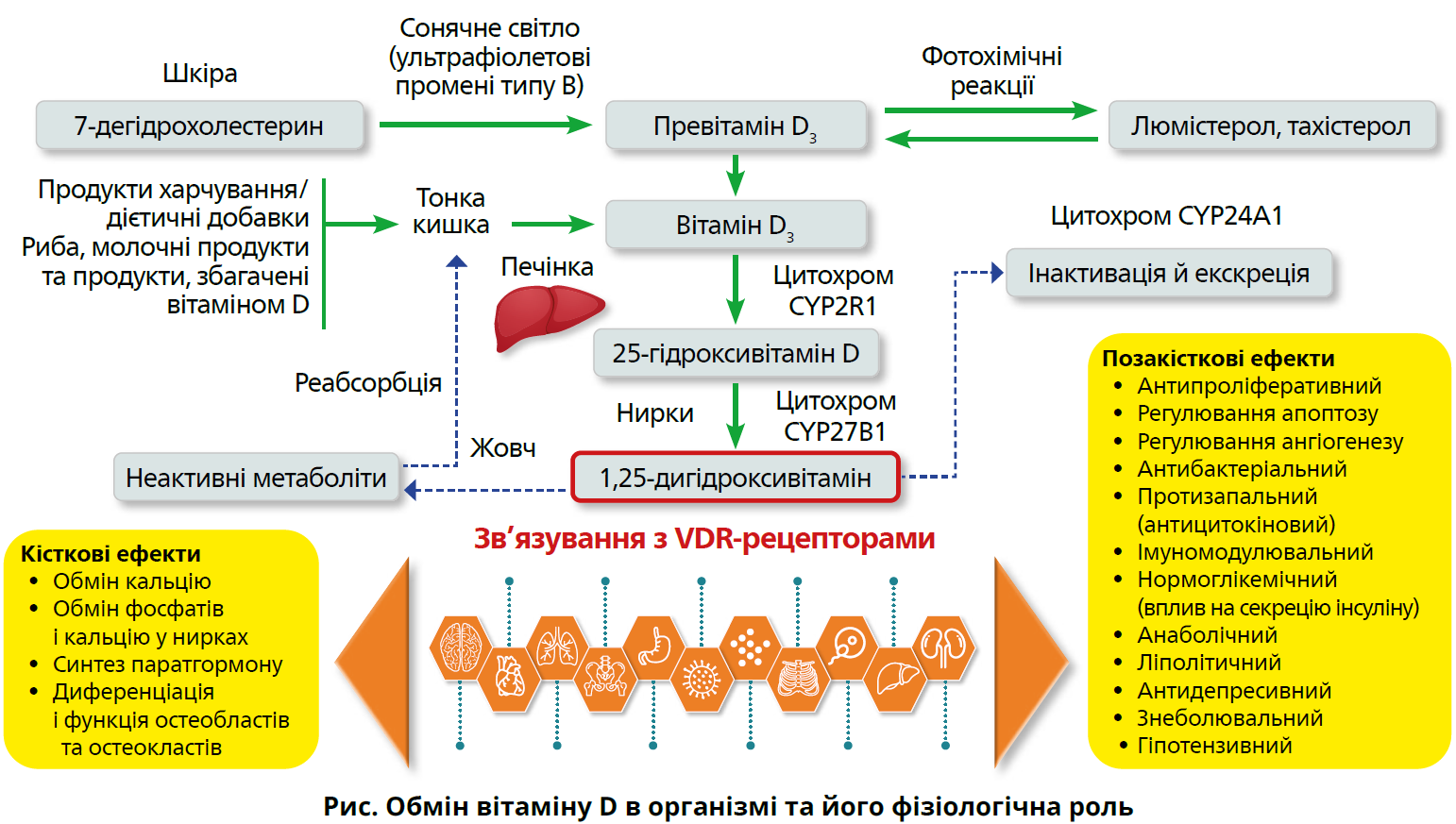
- метаболізується й активується в організмі. Печінковий метаболіт 25-гідроксихолекальциферол (25(OH)D3, кальцидіол) — це основний показник забезпеченості організму вітаміном D. Власне активною гормональною формою є нирковий метаболіт 1,25-дигідроксихолекальциферол (1,25(ОН)D3, кальцитріол);
- може синтезуватися в організмі з 7-дегідрохолестеролу під впливом ультрафіолетових променів (УФП);
- взаємодіє зі специфічними рецепторами (VDR), які містяться у більшості органів і систем, зокрема, у нейронах, міокарді, альвеолярних клітинах легень, нирках, сечоводах, передміхуровій залозі, яєчках, яєчниках, матці, плаценті, молочних залозах, стравоході, шлунку, кишечнику, паренхіматозних клітинах печінки, гіпофізі, щитоподібній, прищитоподібних, надниркових залозах, тимусі, кістковому мозку, Т- і В‑лімфоцитах, остеоцитах, остеобластах, скелетних м’язах, у шкірі та волосяних фолікулах.
Цим пояснюються багатогранні фізіологічні ефекти вітаміну D, які не обмежуються впливом на кісткову тканину (рис.).
Чи є нові дані про зв’язок вітаміну D та COVID‑19?
— За результатами дослідження італійських вчених (di Flippo L. et al., 2021), у пацієнтів із COVID‑19 поєднання дефіциту вітаміну D з цукровим діабетом або надлишковою масою тіла асоціюється з вищим ризиком тяжкого перебігу COVID‑19, тяжчою запальною реакцією (за рівнем С‑реактивного протеїну й інтерлейкіну‑6) та гіршими показниками функції дихання порівняно з хворими на COVID‑19 без вказаних ознак або однією з них. Відтак, уперше показано, що дефіцит вітаміну D — поширений патофізіологічний механізм згубного впливу гіперглікемії й ожиріння на тяжкість COVID‑19.
Чи впливає дефіцит вітаміну D на розвиток і перебіг інших ендокринних захворювань?
— Результати досліджень останніх років вказують на зв’язок дефіциту вітаміну D з цукровим діабетом, аутоімунним тиреоїдитом, гіперпаратиреозом, ожирінням тощо.
Клітини підшлункової залози містять VDR, що зумовлює регуляторний вплив вітаміну на метаболізм глюкози. Застосування добавок вітаміну D знижує ризик розвитку діабету 1 типу у дітей (Antico A. et al., 2012). Дефіцит вітаміну D збільшує захворюваність на діабет 2 типу на 43%, перехід предіабету у діабет на 65% (Deleskog A. et al., 2012).
Встановлено, що у пацієнтів з аутоімунними хворобами щитоподібної залози рівень вітаміну D значно нижчий, ніж без них. Кореляція між рівнем 25(ОН)D та антитіл до щитоподібної залози зворотна. Отже, дефіцит вітаміну D — один із потенційних патогенетичних механізмів аутоімунної патології щитоподібної залози (Unal A. et al., 2014). Патогенез аутоімунних розладів опосередкований не лише генетично, а й імунологічно. Важливу роль знову ж таки відіграє ожиріння — хронічний запальний процес низького ступеня з надлишковим утворенням адипоцитокінів, зокрема інтерлейкіну‑6 та лептину. Лептин зміщує баланс T‑хелперів у бік фенотипу 1 та пригнічує функцію регуляторного Т‑рецептора, що може стимулювати аутоімунний процес (Aurangabadkar G. et al., 2020). Ожиріння асоціюється з вищим на 93% ризиком появи антитіл до пероксидази щитоподібної залози (Karakosta P. et al., 2012).
Дефіцит вітаміну D із супутнім дефіцитом кальцію є безпосередньою причиною вторинного гіперпаратиреозу. Важливо, що візуалізаційні методи діагностики у цьому випадку не інформативні. Цей стан діагностують на підставі підвищення рівня паратгормону в крові у поєднанні з нормо- або гіпокальціємією, зменшенням екскреції кальцію з сечею, рівнем 25(ОН)D у крові <30 нг/мл з обов’язковим розрахунком швидкості клубочкової фільтрації для виключення хронічної хвороби нирок.
Який нормальний рівень 25(ОН)D? Що таке недостатність та дефіцит і який стан проблеми в Україні?
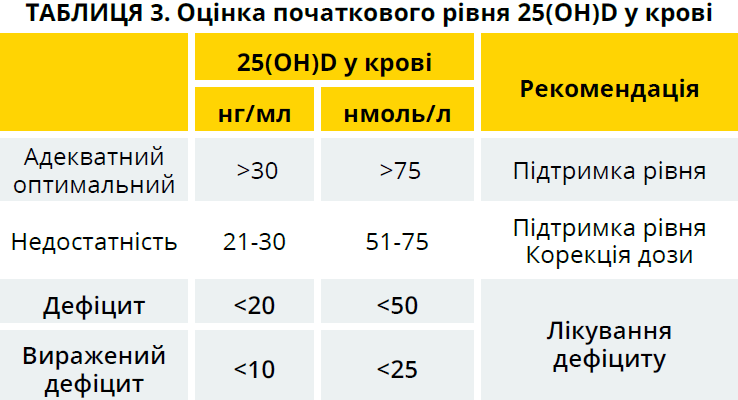
— На думку Канадського товариства експертів з вивчення вітаміну D, для досягнення позакісткових ефектів рівень 25(ОН)D у крові має становити 40–60 нг/мл (100–150 нмоль/л). За рекомендаціями Європейського товариства ендокринології, оптимальним є рівень понад 30 нг/мл. Значення у межах 20–30 нг/мл вважають недостатністю, <20 нг/мл — дефіцитом.
В Україні оптимальний рівень вітаміну D виявляють лише у 4,6% населення, 13,6% мають його недостатність, 81,8% — дефіцит.
Чи можна отримати потрібну кількість вітаміну D від сонячного світла?
— У шкірі утворюється неактивна форма вітаміну D — холекальциферол. Цей процес відбувається лише під впливом УФП довжиною хвилі 280–315 нм, так званих В‑променів. Ендогенне утворення вітаміну D залежить від багатьох чинників. Насамперед це географічна широта й розташування над рівнем моря. Територія України лежить між 44 та 52° північної широти, тобто рівень інсоляції тут низький, як і в інших країнах, розташованих північніше 35-ї паралелі. Істотно зменшують проникнення УФП забруднення повітря, хмарність (на 50%) та тінь (на 60%). Існує простий спосіб перевірки: якщо у положенні стоячи спиною до сонця тінь людини довша за її зріст, то ендогенне утворення вітаміну D під дією УФП у неї недостатнє. Відтак, у наших широтах отримати добову дозу «сонячного» вітаміну можна лише влітку, у денні години від 11:00 до 15:00 за умови отримання еритемної дози, коли понад 50% тіла безпосередньо контактують із сонцем і не вкриті сонцезахисним кремом. Проте така засмага небезпечна, оскільки у цей час найвища радіаційна активність. Здатність до утворення вітаміну D у шкірі істотно знижується з віком, а потреби у ньому значно вищі у людей із темною пігментацією шкіри або надлишковою масою тіла. У першому випадку винуватцем є меланін, в другому — здатність жирової тканини депонувати 25(ОН)D.
Чи можна отримати потрібну кількість вітаміну D з харчових продуктів?
— Найвищий вміст вітаміну D у рибних продуктах (вугор, лосось, скумбрія, тріска, оселедець в олії, консервований тунець, сардини), твердих сирах і яєчних жовтках. Для прикладу, щоб отримати профілактичну добову дозу вітаміну D (для дорослих — 2000 МО), потрібно з’їсти 400 г лосося або твердого сиру, банку ікри чи 9 яєць. Вміст вітаміну D у грудному молоці доволі низький.
У кого високий ризик розвитку дефіциту вітаміну D?
— До групи високого ризику входять вагітні, особи віком понад 65 років і діти на грудному вигодовуванні, вегетаріанці, особи з надлишковою масою тіла, офісні працівники й інші люди, які провадять малорухливий спосіб життя або закривають тіло з релігійних міркувань, особи з темним кольором шкіри, пацієнти з хронічними хворобами нирок, печінки, станами, що супроводжуються мальабсорбцією (синдром короткої кишки, панкреатит, запальні хвороби кишечнику, амілоїдоз, целіакія, стан після баріатричної хірургії). На ендогенний метаболізм вітаміну D впливають лікарські засоби, зокрема протиепілептичні, протигрибкові та гіполіпідемічні, глюкокортикоїди, антиретровірусні препарати, засоби для зменшення маси тіла тощо. Відтак, пацієнти, які тривалий час застосовують такі препарати, також належать до групи ризику. Підвищення рівня ендогенного кортизолу та зниження рівня магнію асоціюються з нижчим рівнем вітаміну D.
Здебільшого це притаманне особам із такими симптомами і станами: спазми м’язів, безсоння, хронічна втома, стрес, тривога, депресія, мігрень. Дефіцит також можливий у людей з мутаціями гена VDR.
У сучасних настановах рекомендовано проводити скринінг у групі ризику та за наявності зазначених симптомів.
Яка профілактика дефіциту вітаміну D?
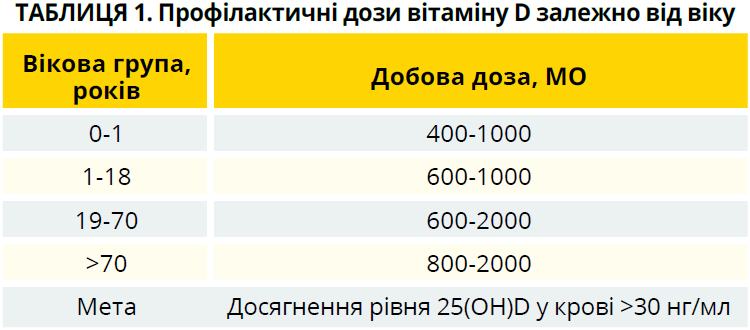
— Із метою профілактики низького рівня вітаміну D рекомендований його щоденний прийом в дозах, представлених у таблиці 1. Доза може змінюватися в залежності від індивідуальних особливостей організму людини, віку, супутніх захворювань, ваги та ін.
Зауважимо, що пацієнтам, які приймають препарати, що порушують метаболізм вітаміну D, й особам з ожирінням потрібні дози, у 2–3 рази вищі за рекомендовані для вікових груп.
Яке лікування потрібне при дефіциті вітаміну D?
— Доведено, що збільшення споживання вітаміну D з продуктами харчування недостатньо для корекції його дефіциту. Для лікування треба використовувати препарати, що містять вітамін у формі D2 або D3. Рекомендовані схеми лікування подані у таблиці 2.
Чи потрібно приймати вітамін D під час вагітності або грудного вигодовування?
— В оновлених європейських рекомендаціях (2018) вказано, що під час вагітності доцільно контролювати концентрацію 25(ОН)D та підтримувати її на рівні 30–50 нг/мл. Якщо визначення цього показника неможливе, рекомендується використовувати вітамін D у дозі 2000 МО на добу впродовж усієї вагітності та грудного вигодовування.
Чи є на українському фармацевтичному ринку препарат вітаміну D, який Ви рекомендували б для лікування та профілактики пацієнтам різних вікових груп і особливих категорій?
— На вітчизняному фармацевтичному ринку представлений вітамін D3 у різних формах та дозуваннях — Декрістол® виробництва «Мібе ГмбХ Арцнайміттель» (Німеччина). Краплі — 1000 МО, таблетки — 2000, 4000, 5600 МО та капсули 20 000 МО. Істотною перевагою капсул, що містять 20 000 МО, є чітка схема застосування при профілактиці та лікуванні дефіциту, а також їх щотижневий прийом. Наприклад, із метою профілактики дефіциту лікарський препарат можна застосовувати лише 1 раз на тиждень. Лікування дефіциту вітаміну D3 передбачає два етапи. Початкове лікування включає 2 капсули (40 000 МО) на тиждень протягом 6–12 тижнів. На наступному етапі проводиться підтримка його рівня шляхом прийому від 60 000 до 120 000 МО на місяць протягом періоду до 6 міс. Для прикладу: 1 капсула (20 000 МО) на тиждень забезпечить 80 000 МО на місяць.
Рекомендований рівень 25(ОН)D у крові становить вище 30 нг/мл.
Чи встановлена максимально допустима безпечна межа?
— У сучасних настановах вказано, що максимально допустимий рівень 25(ОН)D у крові, перевищення якого може супроводжуватися появою небажаних ефектів, становить 100 нг/мл, або 250 нмоль/л (таблиця 3).
Освітньо-практичний журнал Ендо Practise №1 2022