Рідкісний випадок функціональної метастатичної фолікулярної карциноми щитоподібної залози із супутнім тиреотоксикозом
Переклала й адаптувала канд. біол. наук Олександра Демецька
У літературі описано вкрай мало випадків коморбідності функціональної фолікулярної карциноми щитоподібної залози (ФКЩЗ) та хвороби Ґрейвса (дифузний токсичний зоб, або Базедова хвороба). Всупереч попереднім переконанням, наявність хвороби Ґрейвса негативно впливає на ФКЩЗ.
Фахівці Національного онкологічного центру Сінгапуру та відділення ендокринології Сінгапурської лікарні загального профілю підкреслюють важливість підтримання високого індексу підозри на можливість функціональних метастазів, що спричиняють тиреотоксикоз, у пацієнтів з великою метастатичною ФКЩЗ після тотальної тиреоїдектомії [1].
Клінічний випадок
У січні 2020 року в 60-річної китаянки діагностували метастатичну ФКЩЗ, коли вона звернулася з двобічною втратою слуху протягом 3 місяців. Магнітно-резонансна томографія (МРТ) головного мозку та навколоносових пазух показала велику неоднорідну масу з часточковими краями, що включала двобічні клиноподібні ділянки з розширенням у порожнини носа, а також передню та середню черепні ямки. Великі вузли ЩЗ зліва, з найбільшим вузлом розміром 3,6×2,6×2,5 см, зі збільшенням лівих вузлів III рівня було виявлено на МРТ. Гістологія інтраназальної пухлини показала метастатичну ФКЩЗ з індексом проліферації Ki67 5-7%.
У пацієнтки було діагностовано ФКЩЗ із метастазами в лімфатичні вузли, порожнину носа та головний мозок.
Було виконано позитронно-емісійну томографію / комп’ютерну томографію (КТ), яка продемонструвала множинні гіперметаболічні літичні ураження в аксіальному й апендикулярному скелеті з помірно тяжким стенозом хребетного каналу та патологічним переломом шийки лівої стегнової кістки. Через 2 місяці після встановлення діагнозу було виконано фіксацію лівого проксимального відділу стегнової кістки з біопсією кістки (гістологія відповідала метастатичній ФКЩЗ).
Пацієнтці порадили пройти повну тиреоїдектомію, від якої вона спочатку відмовилася. Жінка обрала паліативну променеву терапію лівого проксимального відділу стегнової кістки, носової порожнини, грудопоперекового відділу хребта T7-L1 і лівої стегнової кістки з березня по квітень 2020 року (після фіксації лівого проксимального відділу стегнової кістки).
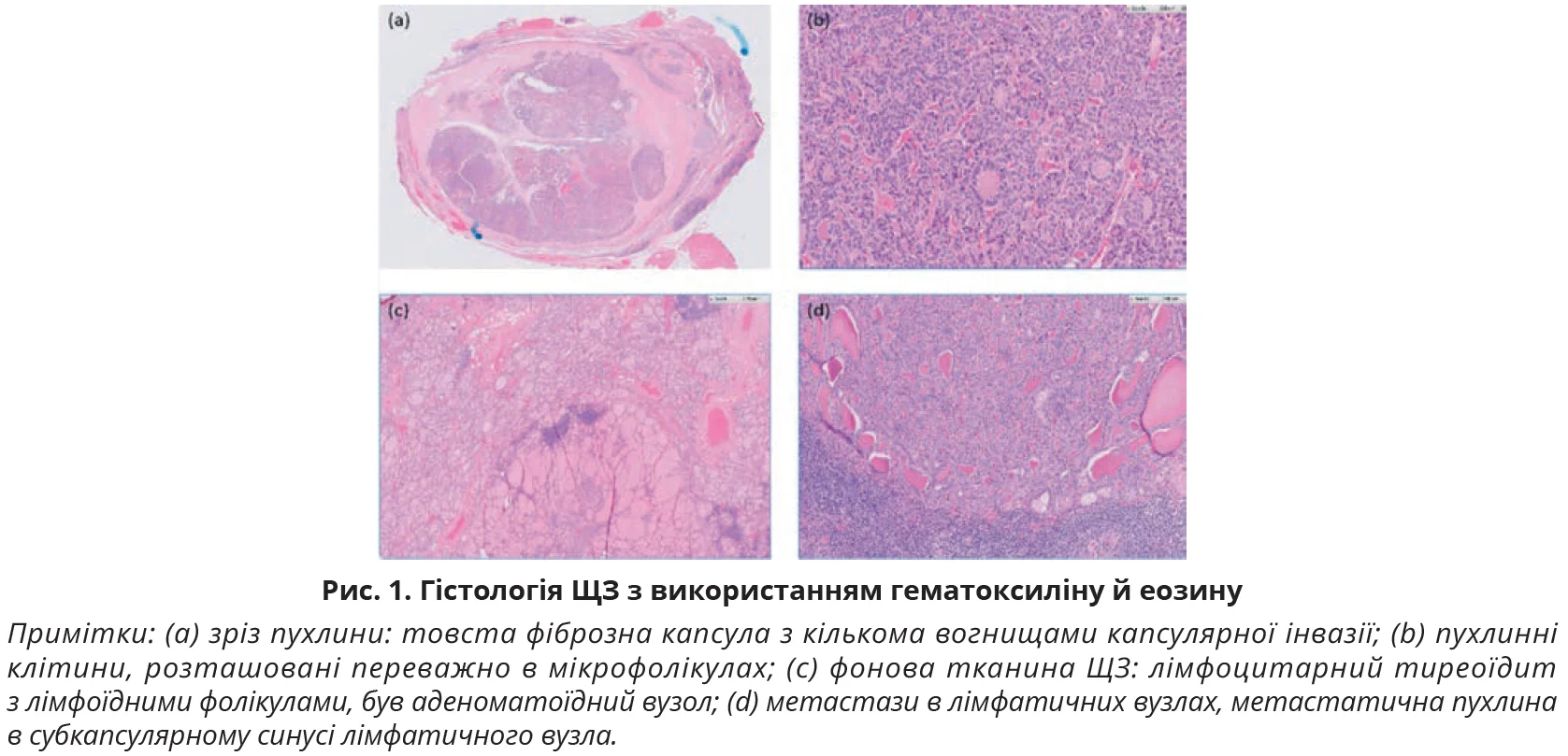
Нарешті пацієнтка погодилася та пройшла повну тиреоїдектомію й селективну дисекцію шиї зліва (II-IV) в липні 2020 року. Гістологія зразка ЩЗ показала фолікулярну карциному pT3aN1b, широко інвазивну: 3 із 26 лімфатичних вузлів були позитивними на злоякісність (рис. 1). Функція ЩЗ відповідала субклінічному гіпертиреозу за день до тотальної тиреоїдектомії. Головний лікар пояснив це нетиреоїдним захворюванням, оскільки пацієнтка була клінічно еутиреоїдною (гормональне тло в межах норми, симптоми відсутні). У післяопераційний період вона розпочала замісну терапію левотироксином у дозі 1,7 мкг/кг/день. Через 3 місяці після тиреоїдектомії було заплановано лікування радіоактивним йодом (RAIT) із застосуванням стероїдів за скасування тироксину.
Пацієнтку знову госпіталізували через 3 місяці після тиреоїдектомії (до запланованої RAIT) через серцебиття та задишку. Це було пов’язано з двобічним набряком нижніх кінцівок і зниженням толерантності до фізичних навантажень. Вона також скаржилася на непереносимість спеки, втрату ваги на 10 кг і діарею протягом 3 місяців.
Під час обстеження було виявлено тахікардію (146 ударів на хвилину) та тахіпное (28 дихальних рухів на хвилину). Решта показників життєдіяльності були нічим не примітними. У пацієнтки спостерігалися двобічний легкий проптоз і ретракція повік, але не було хемозу чи диплопії (рис. 2).
Також були наявні легкий тремор і спітнілі долоні. Залишився добре загоєний шрам після тиреоїдектомії. Відзначалися ослаблення дихання та притуплення перкуторного звуку над правою основою легені, а також двобічний набряк із заглибленнями до середини гомілки.
Біохімічні дослідження виявили первинний гіпертиреоз: сироватковий тиреотропний гормон (ТТГ) <0,010 мОд/л і сироватковий вільний тироксин (вT4) – 68,5 пмоль/л (нормальний діапазон – 8,8-14,4 пмоль/л). Печінкова панель показала холестаз без гіпербілірубінемії, що могло бути пов’язано з тиреотоксикозом або підвищеним метаболізмом кісткової тканини.
Було виявлено незалежну від паратгормону гіперкальціємію, яка могла бути наслідком злоякісної пухлини, метастазів у кістках або тиреотоксикозу. Також було виявлено нормохромну нормоцитарну анемію, яка початково становила 8-10 г/дл: імовірно, вторинна анемія хронічного захворювання від тиреотоксикозу, злоякісного новоутворення та пригнічення кісткового мозку внаслідок метастазування кісток.
Інші дослідження показали ознаки набряку легенів; підвищення натрійуретичного пептиду в сироватці крові та посилення перигілярного помутніння на рентгенографії грудної клітки, а також тріпотіння передсердь на електрокардіографії. Ехокардіографія показала помірно збільшене ліве передсердя зі збереженою фракцією викиду 79% без тромбів. Повторна КТ всього тіла свідчила про постійний і стабільний тягар захворювання.
Пацієнтку скерували в ендокринологічне відділення. Рівень антитіл до рецептора ТТГ (TRAb), визначений через наявність ознак тиреоїдної офтальмопатії, був високим і становив 26,10 МО/л (референтне значення <1,76 МО/л), що підтвердило супутню хворобу Ґрейвса. Варто зауважити, що TRAb не вимірювали перед проведенням тиреоїдектомії.
У пацієнтки було діагностовано функціональну метастатичну КЩЗ на тлі хвороби Ґрейвса, ускладнену тріпотінням передсердь і застійною серцевою недостатністю. Тиреотоксикоз міг бути спричинений рецидивом хвороби Ґрейвса після операції, або функціональною метастатичною КЩЗ, або їх комбінацією.
На підставі клінічної оцінки під час звернення в пацієнтки не було визнано захворювання ЩЗ. Левотироксин було негайно припинено, натомість призначено високі дози перорального пропілтіоурацилу, холестираміну та пропранололу.
Хоча стероїди можуть іще більше знизити рівні гормонів ЩЗ, зокрема трийодтироніну, лікарі не призначали їх, оскільки пацієнтка була слабка й наражалася на ризик інфекції. Вони мали намір розпочати RAIT після оптимізації її клінічного стану. Для лікування тріпотіння передсердь було виконано кардіоверсію з подальшим призначенням варфарину, а також фуросеміду на тлі обмеження приймання рідини через застійну серцеву недостатність.
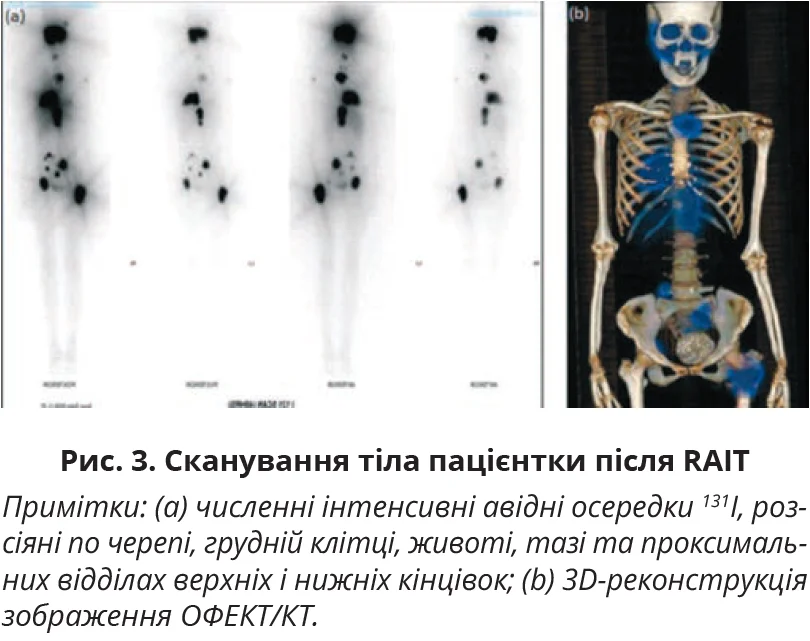
Пацієнтка отримала 125 мілікюрі (мКі) перорального розчину 131I йодиду натрію (NaI) через 1 місяць після надходження до стаціонару в межах стероїдної профілактики з метою запобігання прогресуванню тиреоїдної офтальмопатії та набряку основи черепа при метастазах (рис. 3). Згодом дози пропілтіоурацилу та пропранололу було зменшено.
Після RAIT сканування всього тіла (WBS) показало численні інтенсивні фокуси 131I, розсіяні по черепі, грудній клітці, животі, тазі та проксимальних відділах верхніх і нижніх кінцівок (рис. 3a), що відповідає місцям метастатичного захворювання на однофотонній емісійній КТ (ОФЕКТ)/КТ (рис. 3b).
Антитиреоїдні препарати були поступово знижені та скасовані через 4 місяці після першого RAIT. Пацієнтка пройшла друге та третє амбулаторне RAIT через 6 і 11 місяців після першого. Сканування всього тіла (WBS), яке було проведено через 3 дні після третього RAIT, продемонструвало менш інтенсивне поглинання трасера в передній частині шиї та відсутність нових уражень, що містять 131I, хоча все ще були множинні метастази в осьовому й апендикулярному скелеті.
Левотироксин було знов розпочато після другого RAIT з метою підтримання сироваткового ТТГ <0,1 мОд/л. Рівень тиреоглобуліну знизився з >5000 мкг/л до приблизно 1200 мкг/л після третього RAIT. Рівень TRAb також прогресивно покращувався: вони не були виявлені через 6 місяців після першого RAIT.
Пацієнтка все ще перебуває під регулярним спостереженням міждисциплінарної команди ендокринологів, лікарів ядерної медицини та медичного онколога.
Обговорення
ФКЩЗ становить 46,5% первинної гіперфункціональної КЩЗ та 71,4% метастатичного гіперфункціонального раку ЩЗ. Часто досить важко відрізнити гіперфункціональну КЩЗ від доброякісних автономних функціональних вузлів цього органа, оскільки вони мають схожі ознаки.
Підозра на первинну гіперфункціональну КЩЗ ґрунтується на кількох характеристиках: відсутність поліпшення тиреотоксикозу після RAIT та ознаки злоякісності вузла ЩЗ, як-от розвиток гіпоехогенних солідних вузлів з мікрокальцифікаціями при ультразвуковому дослідженні, збільшення розміру пухлини протягом короткого періоду часу, фіксація пухлини до суміжних структур, ознаки/симптоми інвазії пухлини та чинники ризику злоякісних новоутворень ЩЗ в анамнезі (опромінення голови й шиї). З іншого боку, метастатична гіперфункціональна КЩЗ підозрюється в тиреотоксичних пацієнтів з великою кількістю метастатичних уражень за даними панорамної візуалізації або тотальної тиреоїдектомії в анамнезі.
У представленому клінічному випадку пацієнтка мала метастатичну гіперфункціональну КЩЗ.
У більшості пацієнтів з такими карциномами (60%) діагностовано супутній тиреотоксикоз, тимчасом як у решти тиреотоксикоз виникає в період від 1 місяця до 15 років після діагностики КЩЗ.
У пацієнтки розвинувся тиреотоксикоз із підвищенням рівня TRAb після тиреоїдектомії. Також були легкі ознаки тиреоїдної офтальмопатії, а гістологія показала лімфоцитарний тиреоїдит.
Пацієнтка могла мати еутиреоїдну хворобу Ґрейвса до тиреоїдектомії, яка, своєю чергою, могла стати причиною позитивного тесту на TRAb.
Окрім того, що він є діагностичним маркером хвороби Ґрейвса, підвищений рівень TRAb асоціюється з клінічно агресивнішою КЩЗ, вищими показниками мультифокальності та локальної інвазії, а також підвищеними показниками метастазування.
Основною метою лікування ФКЩЗ є контроль тиреотоксикозу та ліквідація самої карциноми. Отже, тотальна тиреоїдектомія є лікуванням першої лінії при метастатичній КЩЗ, оскільки вона усуває первинну КЩЗ та зменшує кількість метастатичних уражень, які потребують проведення RAIT. Також можна розглянути операцію з видалення об’єму великих і функціональних метастатичних уражень, особливо якщо ураження резистентні до RAIT та є операбельними.
RAIT з антитиреоїдними препаратами може лікувати тиреотоксикоз і зменшити розмір метастатичних уражень із частотою ремісії близько 33%. Високі дози антитиреоїдних препаратів часто потрібні для контролю гіпертиреозу перед RAIT, щоб запобігти тиреоїдній бурі, яка може бути небезпечною для життя. Водночас може виявитися неможливим досягнення ТТГ >30 мОд/л, необхідного за звичайних обставин при радіойодній абляції раку ЩЗ, з огляду на функціональні метастази при супутній хворобі Ґрейвса.
Пацієнти, які добре відповідають на RAIT, мають кращі результати. Антитиреоїдні препарати не тільки знижують рівні гормонів ЩЗ через інгібування ефектів тиреоїдної пероксидази, але й чинять імуносупресивну дію. Антитиреоїдні препарати та RAIT також покращують рівень TRAb шляхом руйнування пухлинних клітин, що містять рецептори ТТГ, які є антигеном для TRAb.
Близько 40% смертей відбуваються протягом місяця від початку тиреотоксикозу та незабаром після операції або RAIT за функціональної метастатичної КЩЗ. Це частково пов’язано з масивним вивільненням гормонів ЩЗ. Отже, короткий курс стероїдів, розпочатий протягом цього періоду, може допомогти пом’якшити різке підвищення вмісту гормонів після RAIT. Загальні показники виживання при метастатичному захворюванні з тиреотоксикозом аналогічні показникам пацієнтів з метастатичним захворюванням, які були еутиреоїдними.
Висновок
Описано незвичайний випадок пацієнтки, яка звернулася з тяжким тиреотоксикозом після тотальної тиреоїдектомії з приводу метастатичної КЩЗ з наявністю автоантитіл до рецептора ТТГ.
Незважаючи на дуже високий тягар захворювання з метастатичною КЩЗ, пацієнтка змогла підтримувати свій функціональний статус протягом 4,5 років після початкового діагнозу.
Високий індекс підозри та швидке виявлення тиреотоксикозу мають вирішальне значення для забезпечення цілеспрямованого лікування як тиреотоксикозу, так і метастазів.
Література
Chin Y.A., et al. A rare case of functional metastatic follicular thyroid carcinoma with concomitant thyrotoxicosis. Case Rep. Endocrinol. 2024. 12; 2024: 1398125. doi: 10.1155/crie/1398125.