Поточний йодний статус у Європі відповідно до звіту ВООЗ 2024 року: чи не втрачаємо ми наших досягнень?
Переклала й адаптувала д-р мед. наук Лариса Стрільчук
Йод є незамінним елементом для синтезу тиреоїдних гормонів, а його достатнє надходження є важливим протягом усього життя людини, особливо під час вагітності та в ранньому дитинстві. Дефіцит йоду (ДЙ) залишається значущою проблемою громадського здоров’я в усьому світі. Завдяки програмам охорони здоров’я, зокрема йодуванню продуктів, було покращено забезпечення населення йодом і знижено поширеність йододефіцитних захворювань (ЙДЗ), що сприяло як поліпшенню здоров’я, так і економічним вигодам. На жаль, проблема ДЙ знову набула актуальності останніми роками.
Метаболізм йоду
Щоденна потреба в йоді переважно забезпечується за рахунок їжі. Понад 90% йоду аліментарного походження швидко всмоктується в кишечнику та накопичується в щитоподібній залозі (ЩЗ). Організм людини містить приблизно 15-20 мг йоду, з яких 70-80% зберігається в ЩЗ. При достатньому споживанні йоду ЩЗ щодня отримує приблизно 60 мкг цього елемента.
За недостатнього надходження йоду загальний його вміст у ЩЗ зменшується до 10 мкг, а рівень захоплення йоду цією залозою зростає з 10 до 80%. У разі підвищеної потреби в йоді ЩЗ повторно використовує йод, реабсорбуючи його з ентерогепатичної циркуляції. Водночас близько 90% надлишкового йоду виводиться із сечею протягом 24-48 годин після надходження. Отже, концентрація йоду в сечі (КЙС) є надійним маркером обсягу споживання йоду протягом короткострокового періоду.
Йододефіцитні захворювання
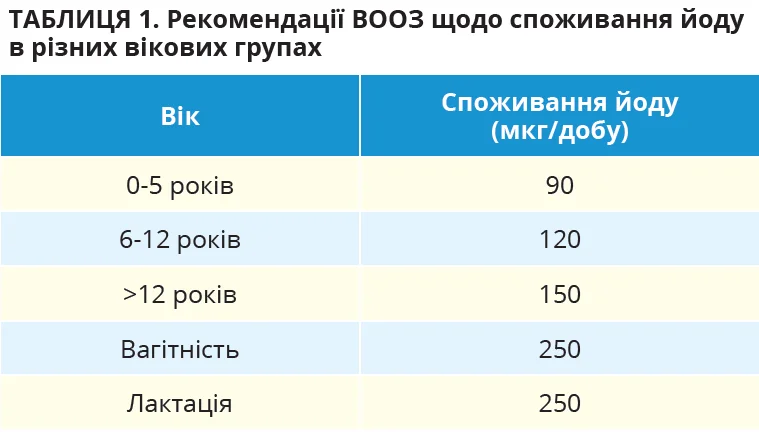
Йод відіграє ключову роль у функціонуванні органів і тканин, регулюючи загальний метаболізм через тиреоїдні гормони. Він також є критично важливим для розвитку нервової системи плода та дитини. У зв’язку з цим особливе значення має достатнє споживання йоду під час вагітності та лактації, а також у ранньому дитинстві. Рекомендовані Всесвітньою організацією охорони здоров’я (ВООЗ) норми добового споживання йоду для різних вікових груп наведено в таблиці 1.
За останніми даними ВООЗ для європейського регіону (14 країн), в 11 країнах споживання йоду серед жінок було нижчим за 150 мкг/добу. Водночас у чоловіків цей показник був нижчим за 150 мкг/добу лише в 6 країнах.
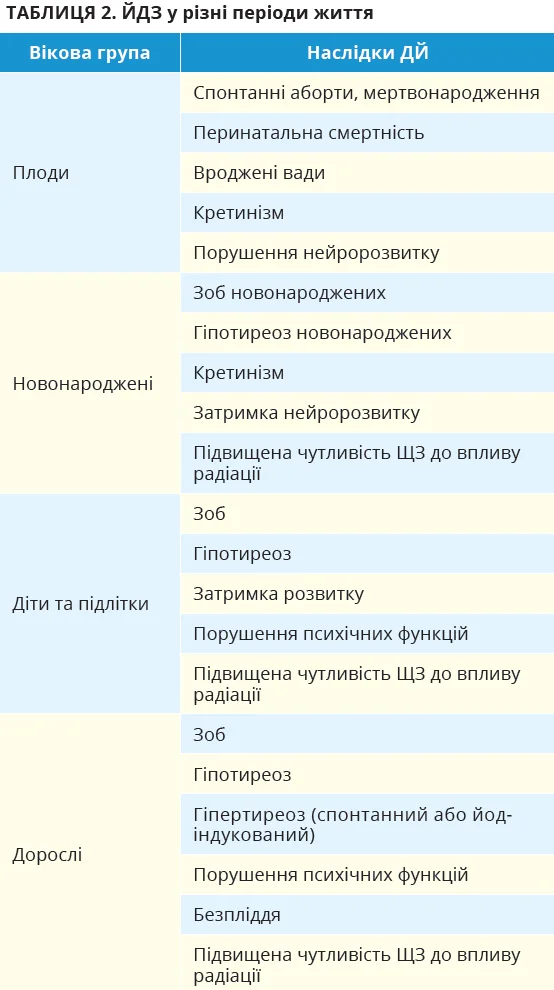
ДЙ спричиняє широкий спектр ЙДЗ, які мають різні прояви в кожній віковій групі (табл. 2). Наприклад, у дорослих ДЙ асоціюється із зобом, вузловими утвореннями в ЩЗ та порушеннями її функції. У регіонах із тяжким дефіцитом йоду ДЙ є основною причиною гіпотиреозу. У плода та новонароджених ДЙ спричиняє не лише зоб і гіпотиреоз, а й серйозні порушення розвитку нервової системи. ВООЗ називає ДЙ найважливішою з усіх причин ураження мозку, яким можна запобігти.
ДЙ під час вагітності
Вагітні, жінки, які годують груддю, та новонароджені є найуразливішими до ускладнень, пов’язаних із ДЙ. Під час вагітності й лактації потреба в йоді зростає через підвищений синтез тироксину, транспортування йоду до плода та посилену ниркову екскрецію. ВООЗ рекомендує вагітним і жінкам, які годують груддю, споживати 250 мкг йоду на добу. Оскільки отримати таку кількість йоду лише з раціону складно, варто приймати додаткові добавки (150 мкг/добу) ще до вагітності або на її ранніх стадіях. Окрім того, протягом усього періоду вагітності та лактації потрібно вживати йодовану сіль.
Тиреоїдні гормони регулюють нормальний ріст і розвиток плода через специфічний вплив на експресію генів і процеси диференціації клітин. ЩЗ плода починає захоплювати йод і синтезувати тиреоїдні гормони лише після 12-го тижня гестації, тому до 12 тижнів плід повністю залежить від материнських запасів тиреоїдних гормонів. Якщо протягом усієї вагітності йоду надходить недостатньо, вироблення тиреоїдних гормонів у матері порушується. Дефіцит цих гормонів у плода може спричинити порушення міграції нейронів і процесу мієлінізації, що призводить до незворотного ушкодження мозку.
Кретинізм – це тяжка хвороба, що супроводжується глибокою розумовою відсталістю, спастичністю, глухонімотою й затримкою росту та спричиняється тяжким ДЙ у внутрішньоутробному періоді. Інші несприятливі акушерські наслідки тяжкого ДЙ охоплюють викидні, мертвонародження, передчасні пологи та неонатальну смертність.
Вплив йодних добавок під час вагітності та в дитячому віці
Попередні дослідження чітко продемонстрували, що додаткове споживання йоду під час вагітності та в ранньому дитинстві знижує як рівень смертності, так і частоту кретинізму в регіонах із тяжким ДЙ. Зокрема, пероральне застосування йодованої олії вагітними зменшує смертність немовлят у перші 2 місяці життя на 72%. Дослідження, проведене в Папуа – Новій Гвінеї серед населення з високою поширеністю ендемічного кретинізму, продемонструвало, що йодна добавка різко, а в деяких випадках і повністю, усунула цю патологію. Експеримент у Заїрі, який характеризується тяжким ДЙ, виявив, що середній бал психомоторного розвитку дітей до 6 років, матері яких отримували йодовану олію, був значно вищим, аніж у контрольній групі (0,91 проти 0,82).
Результати інтервенційних досліджень за участю осіб із легким і помірним ДЙ залишаються неоднозначними. Хоча було зафіксовано позитивний зв’язок між рівнем йоду в матері та вербальним IQ дитини, доказів для схвалення добавок йоду вагітним жінкам у районах з легким або помірним ДЙ було недостатньо через неоднорідність досліджень. Необхідні додаткові добре контрольовані рандомізовані дослідження, які нададуть докази щодо термінів, дозування та режиму прийому добавок йоду.
Оцінювання йодного статусу
Існує чотири основні методи оцінювання забезпеченості населення йодом: поширеність зоба, концентрація тиреоглобуліну (ТГ) в сироватці крові, рівень тиреотропного гормону (ТТГ) у новонароджених і КЙС.
ВООЗ класифікує ступінь ДЙ за поширеністю зоба так: <0-4,9% – достатнє споживання йоду, 5,0-19,9% – легкий дефіцит, 20,0-29,9% – помірний дефіцит, >30% – тяжкий дефіцит. Із початком програм йодування солі поширеність зоба почала знижуватися. Проте нормалізація об’єму ЩЗ може тривати місяці або навіть роки після усунення ДЙ, що обмежує використання цього показника в моніторингових дослідженнях.
Інтервенційні дослідження підтвердили, що визначення ТГ є чутливим біомаркером йодного статусу. Рівень ТГ добре корелює з тяжкістю ДЙ і швидко знижується після відновлення йодного балансу. Проте існує кілька обмежень щодо використання цього показника. По-перше, цей аналіз є неспецифічним: будь-яке стимулювання або ушкодження ЩЗ може підвищити рівень ТГ у сироватці. По-друге, наявність антитіл до ТГ може призводити до заниження рівня ТГ. І по-третє, значна варіабельність і низька відтворюваність між різними лабораторними методами ускладнюють установлення чітких діагностичних критеріїв ДЙ.
Важливим показником йодного статусу є рівень ТТГ у новонароджених. Поширеність підвищення ТТГ (>5 мМО/л) є більшою (>3%) у йододефіцитних регіонах і корелює з тяжкістю ДЙ. Аналіз крові з п’ятки новонародженого на рівень ТТГ вважається надійним маркером йодного статусу. ВООЗ визначає ступінь ДЙ у популяції на основі частоти новонароджених із рівнем ТТГ >5 мМО/л у цільній крові так: <3% – достатнє забезпечення йодом, 3-19,9% – легкий дефіцит, 20-39,9% – помірний дефіцит, >40% – тяжкий дефіцит.
КЙС є чутливим маркером поточного статусу йоду та може надати інформацію про нещодавні зміни в його споживанні. Отримання добових зразків у великомасштабних польових дослідженнях є непрактичним, тому КЙС оцінюється за разовими зразками сечі, взятими в репрезентативної частини цільової популяції. Три основні групи для оцінювання йодного статусу – це діти шкільного віку, вагітні та новонароджені.
Поточний стан йодного забезпечення в Європі
У 1990 р. майже 30% населення світу страждало на ДЙ, у 11,2 млн людей діагностувався явний кретинізм, а ще 43 млн мали певний ступінь розумової відсталості. У зв’язку з цим ЙДЗ вважалися глобальною проблемою охорони здоров’я, а їх усунення стало важливою метою міжнародних програм.
Для боротьби з ЙДЗ у світі було впроваджено різноманітні заходи, зокрема йодування солі. Станом на тепер майже 90% населення світу споживає йодовану сіль, що є разючим зростанням порівняно з 20% у 1990 р. Завдяки цьому кількість країн з достатнім рівнем йоду збільшилася з 67 у 2003 р. до 136 у 2023 р. Однак, попри істотне зниження поширеності ДЙ, ця проблема продовжує існувати.
Йодний статус у світі відстежується Міжнародною йодною мережею (Iodine Global Network, IGN), яка об’єднує дані 194 держав – членів ВООЗ, а також Ліхтенштейну та Палестини. Згідно з оцінкою за 2023 р. 21 країна не надала даних щодо йодного статусу, а 26 країн були класифіковані як такі, що мають ДЙ. Однак надійність цих даних залишається під питанням, оскільки їх отримання мало певні методологічні недоліки.
Останній звіт ВООЗ щодо йодного статусу в Європейському регіоні показав, що кількість держав-членів із недостатнім споживанням йоду серед дітей шкільного віку зменшилася з 23 у 2003 р. до 2 у 2023 р. До звіту були внесені дослідження, проведені після 2008 р. Покращення йодного статусу переважно пов’язують із програмами йодування солі, а також із надходженням йоду з молока та молочних продуктів. Утім, навіть розвинені європейські країни (Норвегія, Фінляндія, Німеччина) все ще стикаються з проблемою ДЙ.
Швейцарія стала першою країною в Європі, яка запровадила програму універсального йодування солі для профілактики зоба в 1922 р. Завдяки цій програмі після 1930 р. не було зареєстровано жодного випадку кретинізму серед новонароджених, значно знизився рівень глухонімоти, а зоб у дітей і підлітків було ліквідовано. Попри те що минуло понад століття з моменту впровадження цієї ініціативи, проблема ДЙ у Європі досі залишається актуальною. Оскільки ґрунти на континенті природно бідні на йод, населенню складно отримати достатню кількість цього мікроелемента лише з харчових продуктів. Окрім того, кампанії зі зниження споживання солі з метою профілактики серцево-судинних захворювань, а також зміни в раціоні на користь переважно рослинного харчування можуть призводити до недостатнього надходження йоду з їжею.
Хоча в Європі існують певні нормативні акти щодо йодування солі, їхня ефективність і рівень дотримання суттєво різняться. У Європейському регіоні ВООЗ йодування солі є обов’язковим у 30 країнах, добровільним – у 13, тоді як 5 країн не мають жодних відповідних регулювань, а щодо 6 країн інформація відсутня.
Йодний статус вагітних у Європі
Комплексний контроль йодного статусу у Великій Британії виявив, що рівень йодного забезпечення вагітних у країні є недостатнім.
Аналогічно поперечне дослідження у Швеції показало, що медіана рівня КЙС серед вагітних становила 101 мкг/л, що нижче рекомендованого порогового значення.
Нещодавнє дослідження, спрямоване на стандартизовану оцінку рівня КЙС у Європі, виявило, що в 7 з 11 досліджених країн (а саме в Хорватії, Греції, Угорщині, Латвії, Північній Македонії, Польщі, Португалії, Швеції та Північній Ірландії) рівень КЙС у вагітних був нижчим за рекомендований поріг у 150 мкг/л.
Висновки
За останні десятиліття завдяки громадським програмам із профілактики ЙДЗ було досягнуто значного прогресу в контролі за рівнем йоду у світі. На жаль, цей глобальний успіх залишається недооціненим і навіть забутим. Незважаючи на впровадження програм йодування солі в багатьох країнах, легкий ДЙ і надалі залишається важливою проблемою громадського здоров’я, що особливо впливає на найуразливіші групи населення, зокрема вагітних і новонароджених.
Для ефективного контролю ДЙ слід офіційно визнати легкий ДЙ медичною проблемою. Основну увагу треба приділити його діагностиці й усуненню на рівні громад, а не окремих осіб. Йододефіцитні регіони потрібно ідентифікувати за допомогою добре спроєктованих досліджень, а в зонах із достатнім рівнем йоду варто проводити регулярний моніторинг.
Уряди мають узяти на себе відповідальність за розроблення комплексних програм громадського здоров’я для профілактики та контролю ЙДЗ. Ключовими заходами є законодавче регулювання йодування солі й оцінювання ефективності цієї програми шляхом систематичного моніторингу. Без належного впровадження цих заходів досягнення, здобуті за останнє століття, можуть бути швидко втрачені.
Література
Tan Öksüz S.B., Erdoğan M.F. Current iodine status in Europe and Türkiye in the light of the World Health Organization European region 2024 report: are we losing our achievements? Endocrinol. Res. Pract. Published online February 6, 2025. doi: 10.5152/erp.2025.24594.