Метаболічна пам’ять: сьогоднішня гіперглікемія здатна призводити до ускладнень через 20 років
Переклала й адаптувала канд. мед. наук Лариса Стрільчук
У клінічній практиці лікарі нерідко зосереджуються на негайному ефекті фармакопрепаратів: наприклад, глюкозознижувальні препарати знижують уміст цукру в крові протягом кількох годин після вживання. Проте було з’ясовано, що періоди перебування в стані еуглікемії мають довготривалі переваги, а періоди перебування в стані гіперглікемії – довготривалі негативні наслідки (Folz R., Laiteerapong N., 2021). Великі рандомізовані контрольовані дослідження продемонстрували, що всупереч очікуванням лікарів і науковців інтенсивний глікемічний контроль не забезпечує пропорційного лінійного зниження кількості макроваскулярних подій (Lipska K.J., Laiteerapong N., 2019). Причиною цього парадоксу вважають метаболічну пам’ять, або ефект пам’яті (metabolic memory, legacy effect), – стійкий ризик ускладнень навіть після досягнення задовільного контролю глікемії внаслідок попередніх гіперглікемічних епізодів (Natarajan R., 2021).
Патофізіологічні механізми, які лежать в основі метаболічної пам’яті, достеменно не відомі; існують лише певні теорії. Зокрема, важливим чинником клітинних ефектів гіперглікемії вважається епігенетичний вплив: підвищений уміст глюкози в плазмі крові спричиняє епігенетичні модифікації ендотелію шляхом модифікації білків-гістонів, метилювання ДНК та впливу на некодувальні РНК (рис. 1).
Ці модифікації ендотелію запускають перебудову мікроваскулярного русла, зумовлюючи мікро-та макроваскулярні ускладнення діабету (Ceriello A., 2009). Ще однією причиною тривалих наслідків гіперглікемії є внутрішньоклітинна продукція супероксиданіонів, які спричиняють утворення кінцевих продуктів глікації, наявність яких асоціюється з ускладненнями цукрового діабету (ЦД). Надмірна продукція супероксиданіонів триває й після нормалізації рівня глюкози, пояснюючи ефект метаболічної пам’яті (Ceriello A. et al, 2009). Усі описані механізми активують прозапальні шляхи, формуючи хронічне запалення низької інтенсивності, притаманне тривалому ЦД 2 типу (Sies H., 2017).

Докази існування метаболічної пам’яті було отримано і з експериментальних, і з клінічних досліджень. Наприклад, у експерименті R.L. Engerman і T.S. Kern (1987), у якому в собак індукували гіперглікемію, з’ясувалося, що навіть після короткотривалого періоду гіперглікемії ретинопатія траплялася частіше, ніж у нормоглікемічних тварин без жодного епізоду гіперглікемії.
У клініці те, що інтенсивний глікемічний контроль забезпечує довготривалий захист від кардіоваскулярних подій навіть після завершення інтенсивної терапії, вперше продемонстрували дослідження DCCT/EDIC та UKPDS (Nathan D.M. et al., 2005; Holman R.R. et al., 2008). Подібні результати було отримано й у подальших випробуваннях, хоча деякі дослідники не зафіксували довготривалих переваг інтенсивного глікемічного контролю (табл.). Відсутність наслідків метаболічної пам’яті в дослідженнях VADT, ACCORD і ADVANCE можна пояснити тим, що в них брали участь старші пацієнти з тривалим ЦД 2 типу й, відповідно, поширеним атеросклерозом і серцево-судинними захворюваннями, на тлі яких інтенсивний глікемічний контроль не зміг забезпечити достовірне зниження кардіоваскулярних ризиків (Jeon D.S., 2020).
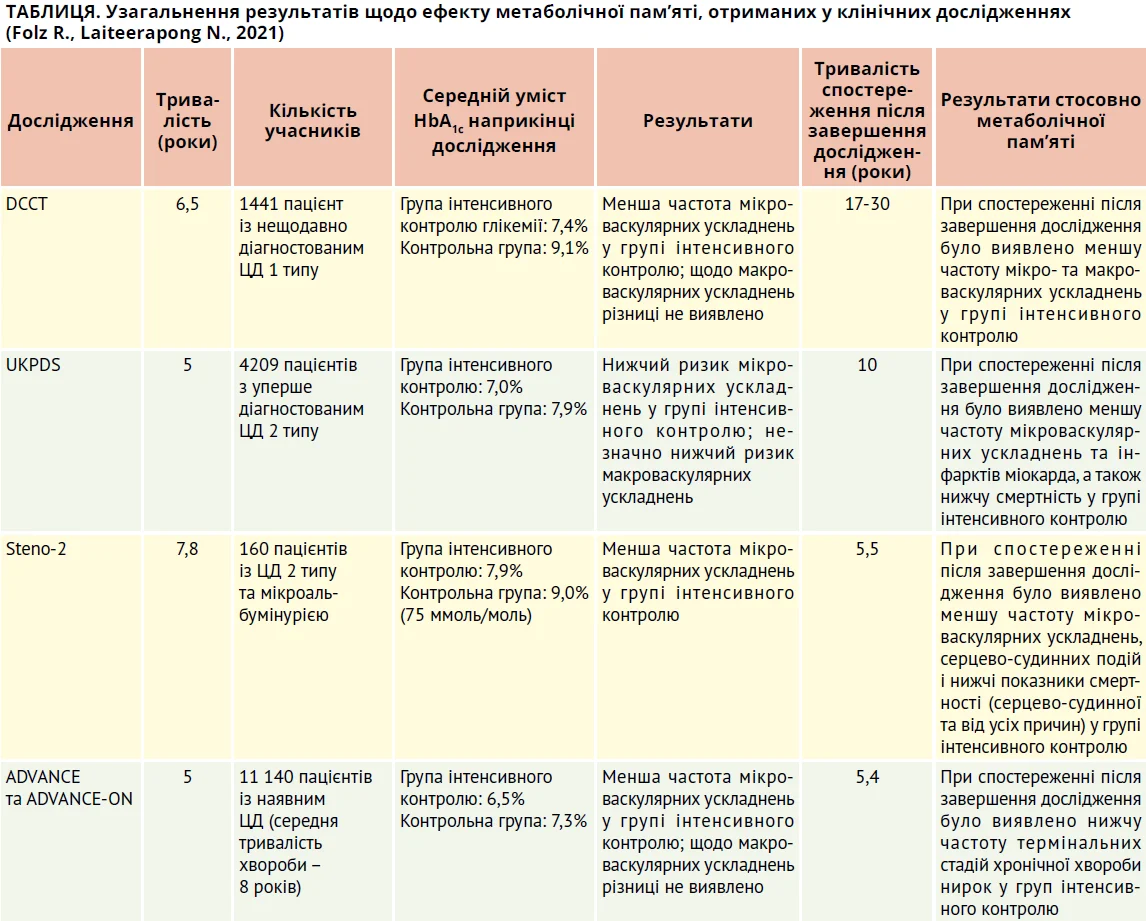

У метааналізі та системному огляді F. Prattichizzo та співавт. (2020), які включали 7 рандомізованих контрольованих досліджень за участю 40 346 пацієнтів, було виявлено, що інтенсивний підхід до зниження глюкози достовірно зменшував частоту значущих кардіоваскулярних подій порівняно з традиційним підходом (відношення шансів 0,86; 95% довірчий інтервал (ДІ) 0,77-0,96; р=0,007). Ефект був виразнішим (відношення шансів 0,73; 95% ДІ 0,56-0,94; р=0,01) у пацієнтів із тривалістю ЦД <10 років. Включені до метааналізу обсерваційні дослідження показали, що рівень HbA1c >6,5
чи 7% протягом першого року після встановлення діагнозу ЦД асоціюється з вищою ймовірністю пізніх значущих кардіоваскулярних подій порівняно з нижчими показниками HbA1c. Автори стверджують, що це зумовлено метаболічною пам’яттю, тому раннє досягнення глікемічного контролю є надзвичайно важливим.
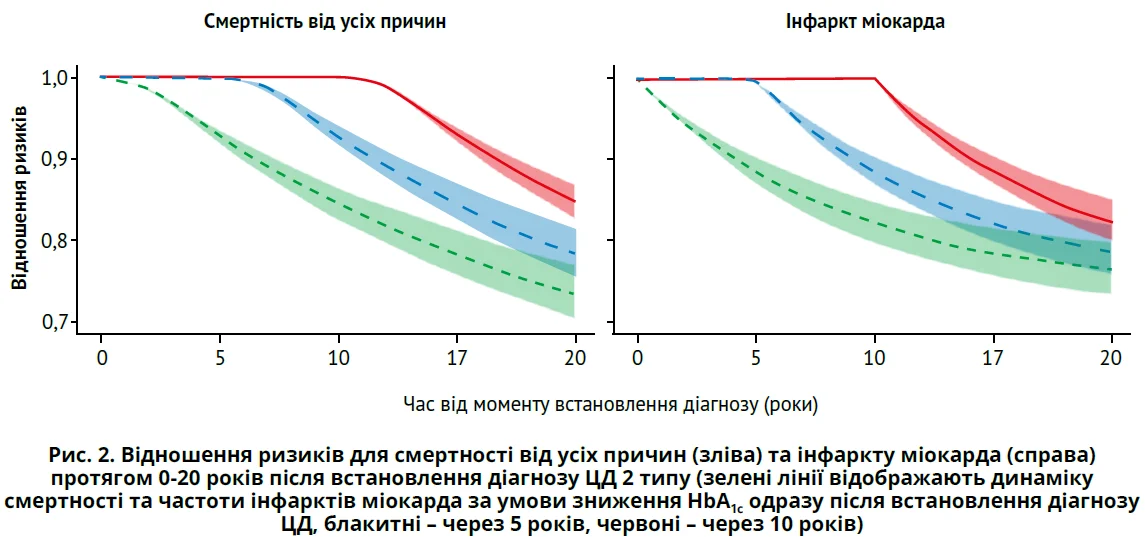
М. Lind і співавт. (2021) дослідили зв’язок попередніх показників HbA1c зі смертністю від усіх причин і захворюваністю на інфаркт міокарда в 3802 пацієнтів із ЦД 2 типу, за якими спостерігали впродовж 20 років. Через 5 років кожне підвищення HbA1c на 1% збільшувало ризик смерті від усіх причин в 1,08 раза, через 10 років – у 1,18 раза, а через 20 років – у 1,36 раза. Ризик інфаркту міокарда через 5 років зростав у 1,13 раза, а через 20 – у 1,31 раза. І навпаки: кожне зниження HbA1c на 1% через 10-15 років зменшувало ймовірність смерті від усіх причин на 18,8%, а ймовірність інфаркту міокарда – на 19,7%. Цікаво, що таке зменшення ризиків спостерігалося при ранньому зниженні HbA1c, а якщо зниження HbA1c відбувалося через 10 років після встановлення діагнозу й пізніше, то зменшення ризиків було набагато менш виразним (на 2,7 та 6,5% відповідно) (рис. 2).
Отже, давні показники HbA1c мають вплив на клінічні наслідки, тому раннє виявлення ЦД й інтенсивний глікемічний контроль від моменту встановлення діагнозу є потрібними для максимального зниження довгострокових ускладнень ЦД.
У корейському когортному обсерваційному дослідженні (n=194) протягом 6 років спостерігали за пацієнтами з уперше виявленим ЦД, яких розподілили на 3 групи залежно від того, наскільки швидко їм удалося досягти цільового рівня HbA1c (<7,0%): <3 місяці, 3-6 місяців і ≥6 місяців. У цих пацієнтів оцінювали поширеність мікроваскулярних (діабетична ретинопатія, нефропатія, нейропатія) та макроваскулярних (ішемічна хвороба серця, ішемічний інсульт, хвороба периферичних артерій) ускладнень. Автори з’ясували, що стійка підтримка глікемічного контролю протягом періоду спостереження була ймовірнішою в групах раннього досягнення цільового HbA1c (34,5; 30,0 та 16,1% у групах <3, 3-6 та ≥6 місяців відповідно, р=0,039). Раннє досягнення глікемічних цілей також асоціювалося з нижчим ризиком усіх ускладнень ЦД (відношення ризиків 0,47; 95% ДІ 0,26-0,86 у групі <3 місяців порівняно з групою ≥6 місяців; відношення ризиків 0,50; 95% ДІ 0,23-1,10 у групі 3-6 місяців порівняно з групою ≥6 місяців) (рис. 3). Аналогічні тенденції спостерігалися й окремо для мікро- та макроваскулярних ускладнень (Kim K.J. et al., 2020).
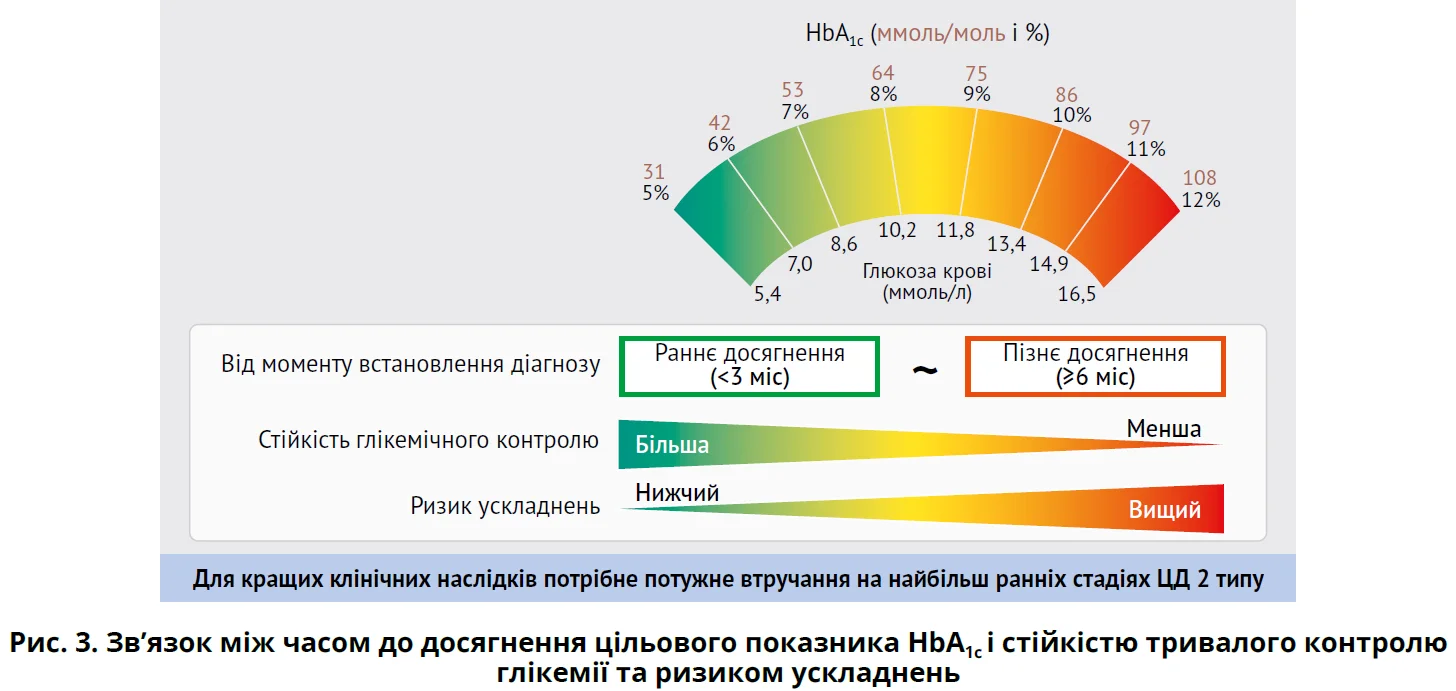
Отже, перебіг ЦД у довгостроковій перспективі значною мірою залежить від метаболічної пам’яті – анамнестичних показників глікемії. У зв’язку з цим якомога раніше досягнення еуглікемії й уникнення навіть короткотривалих епізодів гіперглікемії в осіб із ЦД є ключовою засадою уникнення або запобігання прогресуванню мікро- та макроваскулярних ускладнень. Раннє досягнення цільових показників HbA1c асоціюється також зі стійким тривалим глікемічним контролем.
Література
- Nathan D.M., Cleary P.A., Backlund J.Y., et al. Intensive diabetes treatment and cardiovascular disease in patients with type 1 diabetes. New. Engl. J. Med. 2005; 353: 2643-2653.
- Holman R.R., Paul S.K., Bethel M.A., et al. 10-year follow-up of intensive glucose control in type 2 diabetes. New Engl. J. Med. 2008; 359: 1577-1589.
- Prattichizzo F., de Candia P., De Nigris V., et al. Legacy effect of intensive glucose control on major adverse cardiovascular outcome: Systematic review and meta-analyses of trials according to different scenarios. Metabolism. 2020; 110: 154308.
- Engerman R.L., Kern T.S. Progression of incipient diabetic retinopathy during good glycemic control. Diabetes. 1987; 36 (7): 808-812.
- Sies H. Hydrogen peroxide as a central redox signaling molecule in physiological oxidative stress: Oxidative eustress. Redox. Biol. 2017; 11: 613-619.
- Ceriello A. Hypothesis: the “metabolic memory”, the new challenge of diabetes. Diabetes Res. Clin. Pract. 2009; 86 (Suppl. 1): S2-S6.
- Ceriello A., Ihnat M.A., Thorpe J.E. Clinical review 2: The “metabolic memory”: is more than just tight glucose control necessary to prevent diabetic complications? J. Clin. Endocrinol. Metab. 2009; 94 (2): 410-415.
- Lipska K.J., Laiteerapong N. Lack of glycemic legacy effects in the veterans affairs diabetes trial. N. Engl. J. Med. 2019; 380: 2266-2267.
- Kim K.J., Choi J., Bae J.H., et al. Time to reach target glycosylated hemoglobin is associated with long-term durable glycemic control and risk of diabetic complications in patients with newly diagnosed type 2 diabetes mellitus: a 6-year observational study. Diabetes Metab. J. 2021; 45 (3): 368-378.
- Natarajan R. Epigenetic mechanisms in diabetic vascular complications and metabolic memory: the 2020 Edwin Bierman Award Lecture. Diabetes. 2021; 70: 328-337.
- Lind M., Imberg H., Coleman R.L., et al. Historical HbA1c values may explain the type 2 diabetes legacy effect: UKPDS 88. Diabetes Care. 2021 Jul 7; 44 (10): 2231-7.
- Jeon D.S. Paradigm shift for the treatment of type 2 diabetes mellitus in patients with cardiovascular disease: cardiologist’s perspective. Cardiovascular Prevention and Pharmacotherapy. 2020; 2 (1): 11-17.
