Гіпомагніємія та серцево-судинний ризик за цукрового діабету 2 тип
Переклала й адаптувала д-р мед. наук Лариса Стрільчук
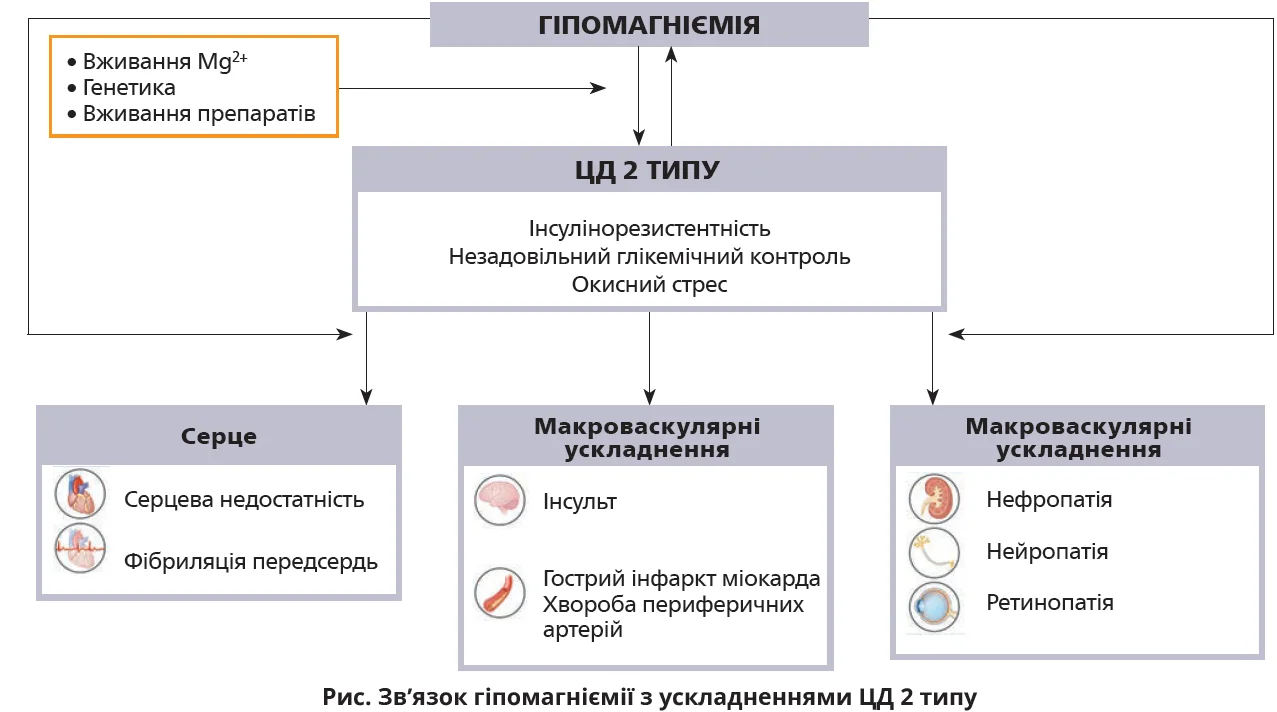
Гіпомагніємія (гіпоМ; сироваткова концентрація Mg2+ <0,7 ммоль/л) є поширеним за цукрового діабету (ЦД) 2 типу явищем. У разі ЦД 2 типу гіпоМ трапляється приблизно в 10 разів частіше, ніж у загальній популяції, й асоціюється з інсулінорезистентністю (ІР), гіперглікемією, швидким прогресуванням діабету, а також зі зростанням ризику серцево-судинних подій і смертності. Епідеміологічні дослідження показують, що низький уміст магнію в раціоні та гіпоМ тісно асоціюються з розвитком серцевої недостатності, фібриляції передсердь, ішемічної хвороби серця, інсультів і мікроваскулярних ускладнень (рис.). Утім, доцільність застосування біологічних добавок Mg2+ за ЦД 2 типу дотепер не з’ясована, оскільки клінічні дослідження демонструють суперечливі результати.
Магній є важливим для організму елементом, який бере участь у синтезі ДНК, виробленні енергії та гомеостазі судин. Рекомендований щоденний рівень уживання магнію становить 400-420 мг для чоловіків і 310-320 мг для жінок; багатими на магній є овочі та горіхи.
Сироваткова концентрація Mg2+ становить 0,70-1,05 ммоль/л. ГіпоМ спостерігається приблизно у 2% осіб у здоровій популяції й частіше – в осіб, що вживають діуретики й інгібітори протонної помпи, а також у стаціонарних пацієнтів. За даними когортних досліджень, у разі ЦД 2 типу гіпоМ спостерігається в 9,1-47,7% пацієнтів.
Найважливішими детермінантами гіпоМ за ЦД 2 типу є глікемічний контроль та ІР. Предикторами низького сироваткового рівня магнію також виступають похилий вік, низька швидкість клубочкової фільтрації, значна тривалість діабету, високий індекс маси тіла та застосування певних препаратів (метформіну, сульфонілсечовини, інгібіторів дипептидилпептидази-4). І навпаки: гіпоМ асоціюється з підвищеним ризиком розвитку предіабету та ЦД 2 типу, тобто гомеостаз магнію й діабет є складовими одного хибного кола. Роль гіпоМ у розвитку та прогресуванні ЦД 2 типу пояснюється окисним стресом, ІР і системним запаленням низької інтенсивності.
Причини гіпомагніємії
Провідною причиною гіпоМ у осіб із ЦД 2 типу вважають гіпермагніурію, яка спостерігається в >40% таких пацієнтів. Експериментальні дослідження 1970-1980-х рр. пов’язували магніурію з глюкозурією, але впровадження інгібіторів натрійзалежного котранспортера глюкози 2 типу (іНЗКТГ-2) поставило цей зв’язок під сумнів, оскільки іНЗКТГ-2 різко посилюють глюкозурію, не спричиняючи втрати із сечею Mg2+. Застосування цього класу препаратів навіть сприяє підвищенню сироваткового вмісту магнію в осіб із діабетом. Альтернативними поясненнями гіпермагніурії є гіперфільтрація та посилений кровоплин у нирках, а також опосередкована ІР знижена активність іонного каналу TRPM6.
Однією з причин гіпоМ у пацієнтів із ЦД 2 типу може бути фармакологічний вплив, наприклад застосування тіазидних діуретиків та інгібіторів протонної помпи, хоча деякі дослідження не підтверджують такого впливу. Продемонстровано також зв’язок застосування метформіну зі зниженням умісту Mg2+ і застосування інсуліну – з його підвищенням.
Серед етіологічних чинників гіпоМ розглядають також дисліпідемію, оскільки неестерифіковані жирні кислоти здатні безпосередньо зв’язувати іони магнію, спричиняючи зниження його вмісту в сироватці крові. Із гіпоМ асоціюється й гіпертригліцеридемія, хоча в дослідженні L. Yu та співавт. (2018) зворотний зв’язок між концентрацією Mg2+ і вмістом тригліцеридів зник після стандартизації даних за низкою чинників впливу, в тому числі вмістом глюкози й особливостями дієти.
ГІПОМАГНІЄМІЯ та серцево-судинний ризик
Незалежно від наявності ЦД гіпоМ асоціюється з поганим глікемічним контролем та ІР, які, своєю чергою, пов’язані з підвищеним серцево-судинним ризиком. Низка систематичних аналізів проспективних когортних досліджень продемонструвала, що сироваткова концентрація Mg2+ незалежно зворотно корелює з ризиком розвитку серцевої недостатності, фібриляції передсердь і, ймовірно, інсульту в осіб із ЦД 2 типу (табл. 1).

Деякі дослідження були присвячені зв’язку сироваткового/плазмового рівня Mg2+ із сурогатними кінцевими точками серцево-судинного ризику при ЦД 2 типу. У більшості з цих досліджень було з’ясовано, що вміст магнію обернено пов’язаний зі вмістом С-реактивного білка, тригліцеридів, загального холестерину та холестерину ліпопротеїнів низької щільності (ЛПНЩ), а також прямо пов’язаний зі вмістом холестерину ліпопротеїнів високої щільності (ЛПВЩ). Результати щодо зв’язку вмісту Mg2+ з артеріальним тиском (АТ) виявилися суперечливими.
Молекулярні механізми впливу ГІПОМАГНІЄМІЇ на розвиток серцево-судинних захворювань
Як уже було сказано, гіпоМ підсилює ІР, яка підвищує загальний серцево-судинний ризик шляхом збільшення АТ й умісту реактивних форм кисню. Своєю чергою, реактивні форми кисню беруть участь у розвитку серцевої недостатності, фібриляції передсердь і мікроваскулярних ускладненнях ЦД, а також спричиняють розвиток і прогресування атеросклерозу.
Крім того, гіпоМ стимулює вироблення альдостерону та локальних вазодилятаторів, що також зумовлює зростання АТ. Показано, що в гіпертензивних щурів на тлі низькомагнієвої дієти зростає АТ і погіршується ендотелійзалежна вазорелаксація.
ГіпоМ здатна порушувати ліпідний профіль, підвищуючи вміст тригліцеридів і загального холестерину та змінюючи склад окремих ліпідних фракцій. Збільшення вмісту холестерину в часточках ЛПНЩ водночас із його зменшенням у фракції ЛПВЩ сприяє інфільтрації холестерином стінок артерій. Безперечно, така проатерогенна дисліпідемія підвищує ймовірність розвитку інсультів та інфарктів міокарда.
Молекулярний механізм зв’язку сироваткового вмісту Mg2+ із розвитком фібриляції передсердь і серцевої недостатності не залежить від наявності діабету. Експерименти на тваринах свідчать, що гіпоМ зумовлює діастолічну дисфункцію внаслідок порушення роботи мітохондрій і деполяризації мембран кардіоміоцитів, а добавки магнію дають змогу досягти регресу цих несприятливих змін.
Вважається, що Mg2+ має протективний вплив на серце не лише завдяки зменшенню окисного стресу та профібротичних біохімічних каскадів, а й у зв’язку із запобіганням електричному ремоделюванню міокарда, регуляцією роботи ренін-альдостерон-ангіотензинової системи, зміцненням ендотеліального бар’єра.
Застосування добавок магнію при ЦД 2 типу
Рандомізовані клінічні дослідження, що оцінюють вплив добавок Mg2+ на чіткі кінцеві точки (серцево-судинні події) в осіб із ЦД 2 типу, відсутні. Більшість наявних досліджень оцінювали вплив магнію на проміжні кінцеві точки, тобто АТ, ліпідний профіль і функцію ендотелію (табл. 2).
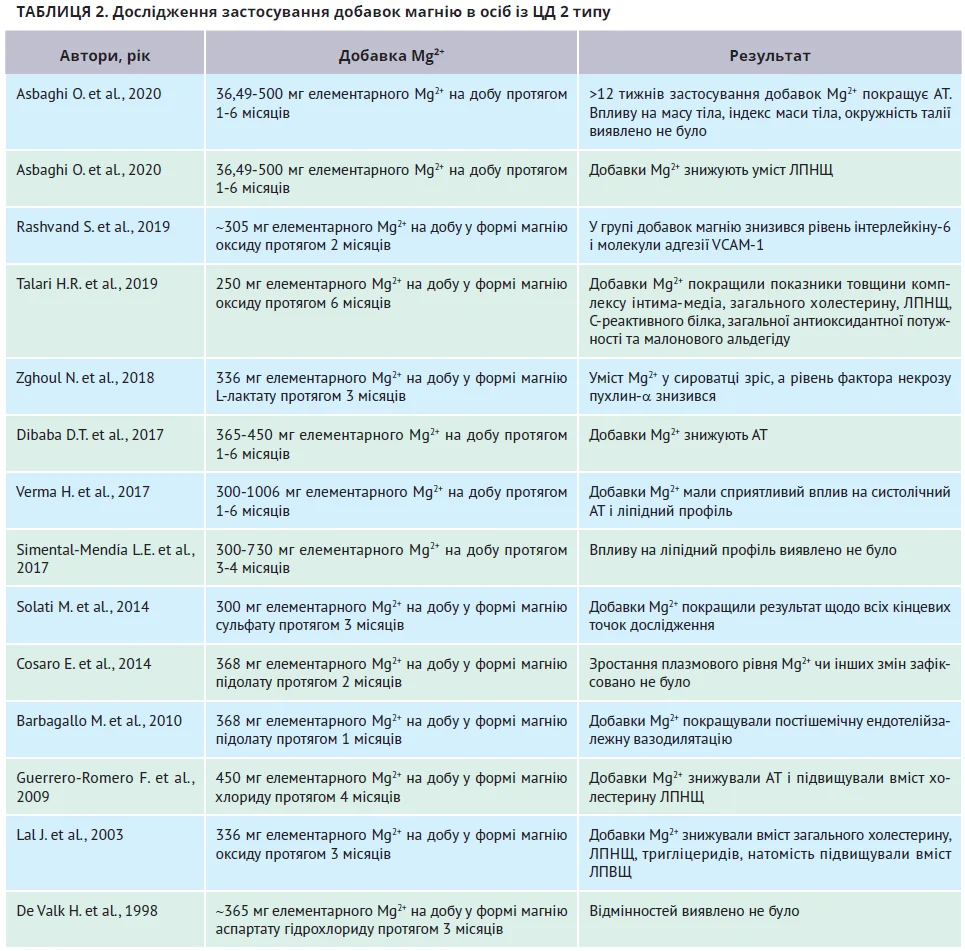
Отже, в більшості з наведених досліджень було з’ясовано, що добавки магнію мають сприятливий вплив на АТ, ліпідний профіль та ендотеліальну функцію в осіб із ЦД. Для гіпотензивного та протизапального ефектів доза добавки має становити >300 мг елементарного магнію на день, а тривалість застосування – не менш як 3 місяці. Покращення ліпідного профілю зафіксовано при застосуванні дози >450 мг і в довших (>3 місяці), й у коротших (<3 місяці) дослідженнях. Для отримання сприятливого ефекту від добавок Mg2+ може бути доцільним скринінг щодо гіпоМ, оскільки саме такий контингент пацієнтів може отримати найбільші переваги від лікування.
Проблеми застосування добавок магнію
Для досягнення сприятливих серцево-судинних ефектів сироватковий рівень Mg2+ має зрости до рівня фізіологічного діапазону (0,7-1,05 ммоль/л) і утримуватися в цих межах, але дослідження свідчать, що такого підвищення не завжди вдається досягти.
Біологічні добавки Mg2+ наявні в різних формах із різною біодоступністю та різним профілем побічних ефектів. Деякі дослідження демонструють вищу біодоступність органічних солей Mg2+ (наприклад, магнію сульфату) порівняно з неорганічними (наприклад, магнію оксидом), хоча в більшості випробувань відмінностей виявлено не було. Серед органічних солей найвища біодоступність притаманна магнію глюконату. Слід зауважити, що навіть у разі високої біодоступності потрібно моніторувати стан пацієнтів стосовно шлунково-кишкових побічних ефектів. Щоб запобігти останнім, доцільним може бути призначення добавок Mg2+ у вигляді рідини, а не таблеток, що дає змогу за потреби зменшити дозу.
Існує погляд, що тип сполуки магнію менш важливий, аніж режим її вживання: наприклад, кілька малих доз протягом дня мають кращу біодоступність, аніж однократний прийом високої дози, хоча багатократне дозування здатне погіршувати прихильність пацієнта.
Пероральні добавки Mg2+ характеризуються низьким ризиком побічних ефектів, але в разі прийому у великих дозах можуть спричиняти небажані явища (найчастіше – пронос). Тривала гіпермагніємія здатна зумовити нейром’язову токсичність, дихальну та серцеву недостатність, аритмії, але вона є великою рідкістю й виникає переважно на тлі інших патологічних станів, як-от ниркової недостатності.
У фазі експериментального вивчення перебувають альтернативні підходи до підвищення сироваткової концентрації Mg2+, зокрема застосування харчових волокон та іНЗКТГ-2.
Висновки
Високу поширеність гіпоМ у осіб із ЦД 2 типу можна пояснити втратою Mg2+ із сечею, дисліпідеміями, низьким рівнем уживання Mg2+, особливостями мікробіому та генетичною схильністю. Хоча вважається, що діуретики, інгібітори протонної помпи та метформін знижують уміст Mg2+ у сироватці крові, дані з цього питання є суперечливими й наразі можна стверджувати, що фармакотерапія зумовлює лише <10% варіабельності концентрації магнію. Натомість вагоміше значення мають генетичне підґрунтя та наявність ІР, оскільки саме ці чинники регулюють активність іонного каналу TRPM6, через який транспортується магній.
Літературні дані свідчать, що сироваткова концентрація Mg2+ зворотно асоціюється з розвитком серцевої недостатності та фібриляції передсердь. Для інших макроваскулярних ускладнень (інфаркт міокарда, ішемічна хвороба серця, інсульт, хвороба периферичних артерій) також зафіксовано зв’язок, але опосередкований, натомість результати досліджень впливу гіпоМ на мікроваскулярні події (ниркова недостатність, діабетична ретино- та нейропатія) є суперечливими й потребують подальшого з’ясування.
Механізмами несприятливого впливу гіпоМ є ІР, порушення функціонування сигнальних шляхів глюкози та мітохондріальний окисний стрес, хоча ця сфера потребує подальших досліджень, оскільки патофізіологічні ланцюжки виникнення фібриляції передсердь і серцевої недостатності на тлі гіпоМ остаточно не встановлені.
Біологічні добавки магнію мають терапевтичний потенціал зниження серцево-судинного ризику. У когортному дослідженні DCS найнижчий квартиль сироваткового вмісту Mg2+ (<0,75 ммоль/л) асоціювався з розвитком серцевої недостатності та мікроваскулярних ускладнень, але при перевищенні цього порогового значення додаткового зниження ризику не відбувалося. Отже, можна припустити, що цільовим показником рівня Mg2+ у сироватці є >0,75 ммоль/л. Натепер інтервенційні дослідження, котрі демонструють сприятливий вплив добавок магнію на чіткі клінічні кардіоваскулярні кінцеві точки, відсутні, хоча продемонстровано сприятливий вплив добавок Mg2+ на ендотеліальну функцію, АТ тощо. Існує потреба в масштабних рандомізованих клінічних дослідженнях, які змогли б довести, чи здатне підвищення сироваткової/плазмової концентрації Mg2+ знизити серцево-судинну смертність у осіб із ЦД 2 типу. Паралельно доцільно вивчати альтернативні нутриціологічні підходи (збагачення раціону магнійумісними продуктами та харчовими волокнами).
Література
Oost L.J., et al. Hypomagnesemia and cardiovascular risk in type 2 diabetes. Endocrine Reviews. 2023 June; 44 (3): 357-378. doi: 10.1210/endrev/bnac028.
