Цукровий діабет і пандемія COVID-19
Переклала й адаптувала канд. мед. наук Лариса Стрільчук
Визначальний вплив цукрового діабету (ЦД) на наслідки гострого респіраторного синдрому, спричиненого новим коронавірусом SARS-CoV-2, швидко став очевидним. Протягом подальших 2 років стали явними й опосередковані впливи пандемії коронавірусної хвороби (СOVID-19) на надання медичної допомоги, й довготривалі наслідки цього захворювання (рис. 1)
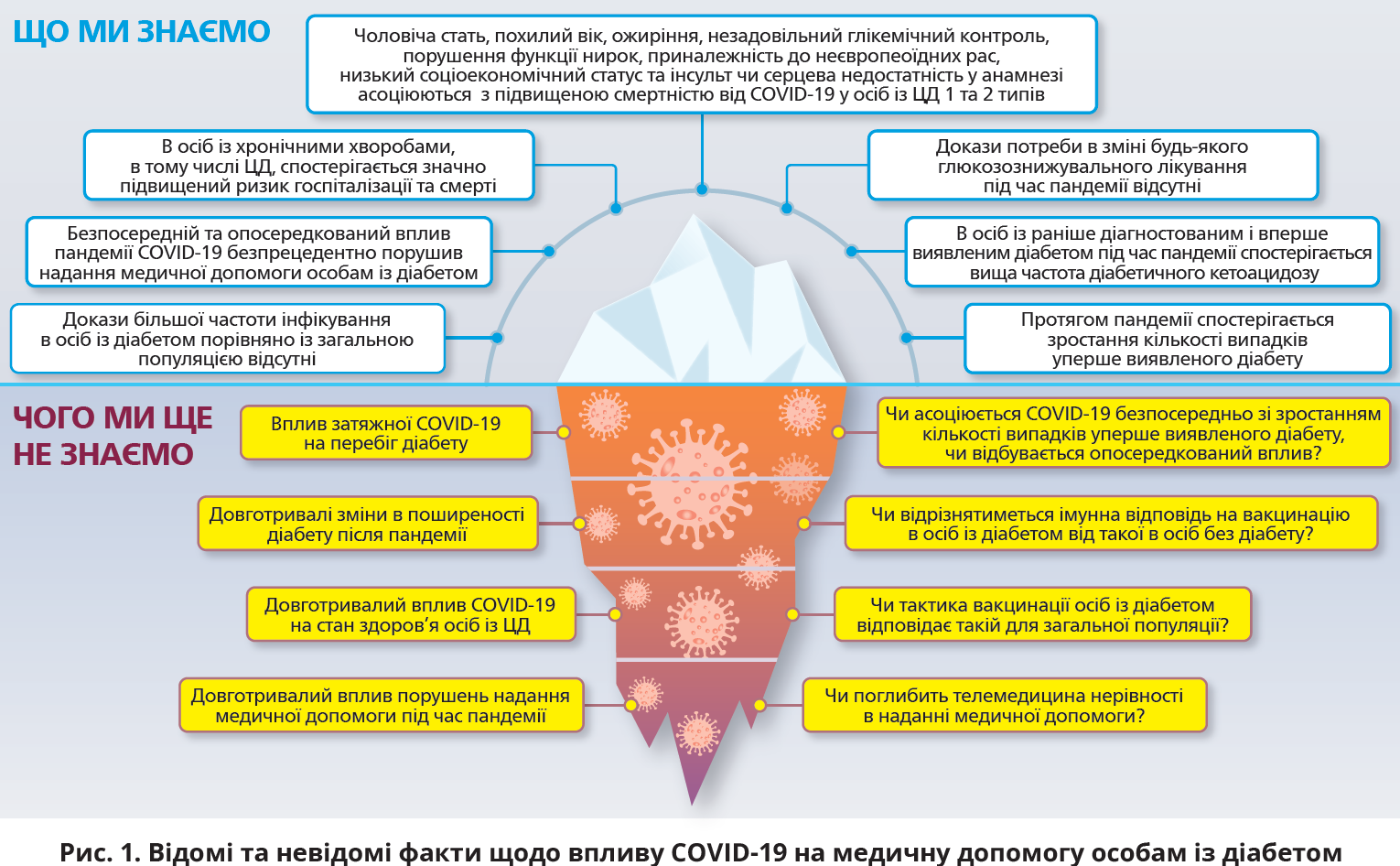
Гостра COVID-19 у осіб із діабетом
Ранні повідомлення з м. Ухань (КНР) виявили високу частку осіб із ЦД серед померлих від COVID-19 [61], що підтвердилося в англійському дослідженні даних >17 млн дорослих і ≈11 тис. смертей від COVID-19. Повністю стандартизоване відношення ризиків (ВР) для осіб із ЦД та глікованим гемоглобіном (HbA1c) <7,5% становило 1,31 (95% довірчий інтервал (ДІ) 1,24-1,37), а для осіб із HbA1c ≥7,5% – 1,95 (1,83-2,08) [56]. У подальшому масштабному аналізі даних усього населення Англії виявилося, що відношення шансів (ВШ) для госпітальної смертності від COVID-19 у осіб із ЦД порівняно з нормоглікемічною популяцією становило 3,51 (95% ДІ 3,16-3,90) у разі ЦД 1 типу та 2,03 (1,97-2,09) у разі ЦД 2 типу [4]. Чинниками, які асоціювалися зі смертністю від COVID-19 у пацієнтів із ЦД 1 та 2 типів, виявилися чоловіча стать, похилий вік, порушення функції нирок, низький соціоекономічний статус, інсульт і серцева недостатність у анамнезі [22].
Систематичний огляд 18 досліджень встановив, що наявність ЦД є чинником ризику тяжкого перебігу COVID-19 (ВР порівняно з особами без діабету – 2,11; 95% ДІ 1,40-3,19) [50].
Міжнародні рекомендації з ведення пацієнтів із ЦД під час пандемії
Більшість рекомендацій акцентували на потребі в суворому глікемічному контролі, інтенсивнішому моніторингу та допоміжній терапії для зниження ризику виникнення діабетичного кетоацидозу (ДКА) [5, 20, 51]. Зокрема, з останньої причини було рекомендовано з обережністю призначати інгібітори натрійзалежного котранспортера глюкози 2 типу (іНЗКТГ-2) [5, 20]. Одностайні результати спостережень за госпіталізованими пацієнтами та великих метааналізів виявили, що застосування метформіну асоціюється з кращими наслідками [18, 37], натомість застосування інсуліну – з гіршими, що підтвердив метааналіз 18 досліджень за участю >12 тис. пацієнтів із ЦД та COVID-19. Цікаво, що інсулінотерапія достовірно асоціювалася зі збільшенням імовірності госпіталізації в осіб із ЦД 2 типу та зменшенням – у осіб із ЦД 1 типу [59]. Для застосування агоністів рецепторів глюкагоноподібного пептиду-1 (арГПП-1) було виявлено зв’язок із нижчою смертністю (ВШ 0,53; 95% ДІ 0,43-0,66) [19].
Найбільше дослідження з вивчення питання впливу цукрознижувальних препаратів на смертність від COVID-19 включало 2,5 млн осіб із ЦД 2 типу [27]. Загалом стандартизоване ВР смертності для метформіну становило 0,77 (95% ДІ 0,73-0,81), для інсуліну – 1,42 (1,35-1,49), для іНЗКТГ-2 – 0,82 (0,74-0,9), для тіазолідиндіонів – 0,94 (0,82-1,07),
для сульфонілсечовини – 0,94 (0,89-0,99), для арГПП-1 – 0,94 (0,83-1,07), для інгібіторів дипептидилпептидази-4 – 1,07 (1,01-1,13). Однак відмінності в ризику були незначними й на них могли впливати особливості призначення цих препаратів, тому автори дослідження зауважили, що чітких показань до зміни призначеної особам із ЦД 2 типу цукрознижувальної терапії під час пандемії не існує [27].
Золотим стандартом для оцінки ефективності втручань є рандомізовані контрольовані дослідження (РКД), проте було проведено лише кілька РКД на тему оптимальної глюкозознижувальної терапії в осіб із ЦД та COVID-19. Наприклад, дослідження дапагліфлозину в пацієнтів із дихальною недостатністю внаслідок COVID-19 (DARE-19) показало, що дапагліфлозин добре переносився та призводив до меншої кількості випадків дисфункції органів, але статистично достовірної відмінності за подвійною кінцевою точкою (час до розвитку/погіршення дисфункції органа чи смерть) досягнуто не було [33].
Виявлення осіб із ЦД та ризиком тяжкого перебігу COVID-19
Протягом пандемії було запропоновано низку прогностичних моделей для оцінки ймовірності тяжкого перебігу COVID-19 і смертності від цієї хвороби з метою особливого захисту вибраного контингенту населення, обмеження контактів цих людей і створення черги пріоритетності для вакцинації від COVID-19 [39]. У цих моделях найчастіше використовувалися такі показники, як вік, етнічна приналежність, індекс маси тіла та наявність коморбідних станів [11]. Наприклад, шкала 4C Mortality Score включає 8 простих характеристик: вік, стать, кількість коморбідних захворювань, частоту дихання, сатурацію периферичної крові киснем, рівень свідомості, вміст сечовини та С-реактивного білка в сироватці крові [31].
Безпосередні й опосередковані впливи COVID-19 на перебіг ЦД
Невдовзі після початку пандемії з’явилися повідомлення про збільшення кількості випадків уперше виявленого діабету та випадків ДКА [2, 9, 10, 21, 34, 35, 52], що стало підґрунтям для гіпотези про двонаправлений зв’язок між COVID-19 і ЦД [1, 42, 48], відповідно до якої наявність ЦД виступала чинником ризику несприятливих наслідків COVID-19, а наявність COVID-19 – чинником ризику вперше виявленого діабету та/або гіперглікемічних невідкладних станів.
Порівняння частоти ДКА під час пандемії з попередніми даними в дітей і підлітків із ЦД 1 типу, включених до Німецького реєстру проспективного спостереження [25], показало, що частота виникнення ДКА достовірно зросла (44,7% у 2019 р. проти 24,1% у 2018 р.). Відносний ризик розвитку ДКА був найвищим для дітей віком до 6 років, жінок та осіб іммігрантського походження. Англійське популяційне дослідження [40] виявило інші тенденції, а саме зменшення кількості госпіталізацій із приводу ДКА в осіб із ЦД 1 типу, особливо в дітей і молодих дорослих віком до 40 років, і водночас зростання кількості госпіталізацій у пацієнтів із ЦД 2 типу. В осіб з уперше діагностованим на момент госпіталізації діабетом частота ДКА була достовірно вищою, ніж у допандемічні роки: на 57% під час першої хвилі COVID-19, на 56% – у період між хвилями (коли частота COVID-19-позитивних тестів була майже нульовою) та на 61% – під час другої хвилі. На відміну від асоціацій частоти ДКА з віком у осіб із ЦД 1 типу (молодші вікові групи) та 2 типу (старші вікові групи) високі показники поширеності ДКА при вперше діагностованому ЦД спостерігалися в усіх вікових категоріях.
Зменшення частоти ДКА в осіб із ЦД 1 типу та збільшення – в осіб із ЦД 2 типу підтверджують і дослідження, присвячені вивченню контролю глікемії, які виявили відсутність погіршення контролю при ЦД 1 типу та зростання HbA1c й індексу маси тіла в пацієнтів із ЦД 2 типу [17, 45].
Зниження частоти ДКА в осіб із ЦД 1 типу, виявлене в деяких дослідженнях, може бути наслідком істотних змін способу життя внаслідок локдауну. Тенденція до зростання частоти ДКА в пацієнтів із ЦД 2 типу є цікавою, оскільки найчастіше уражалися особи похилого віку, чоловіки та представники етнічних меншин, які також характеризувалися тяжчими наслідками COVID-19 [22]. Можна припустити, що ДКА виникав у тих осіб із ЦД 2 типу, які не мали засобів для інтенсифікації контролю глікемії: лише 38% осіб застосовували інсулін [41].
Зростання частоти ДКА в пацієнтів з уперше діагностованим діабетом і раніше діагностованим ЦД 2 типу свідчить, що зумовлювати ДКА можуть чинники, відмінні від гострої коронавірусної інфекції, як-от зміни способу життя, включаючи значний набір ваги [53], зменшення кількості контактів із медичними працівниками [60] чи тривалий вплив попереднього епізоду COVID-19.
Уперше виявлений діабет під час пандемії
Численні дослідження виявили більшу поширеність уперше виявленого ЦД під час пандемії [28].
За даними великого когортного дослідження (n=181 280), у осіб із COVID-19 відзначався підвищений ризик ЦД порівняно з групою контролю (ВШ 1,40; 95% ДІ 1,36-1,44) [57].
Точний механізм розвитку ЦД на тлі COVID-19 невідомий, але в його основі можуть лежати раніше недіагностований діабет, стресова гіперглікемія, стероїд-індукована гіперглікемія або прямі чи опосередковані впливи інфекції SARS-CoV-2 на β-клітини підшлункової залози [29]. Цю гіпотезу підтримують численні повідомлення про надмірну кількість випадків ДКА чи тяжкої гіперглікемії в осіб з уперше діагностованим ЦД [3, 26].
Уперше виявлений діабет у пацієнтів, госпіталізованих із ДКА, тяжко класифікувати, особливо в дорослих неєвропейського походження. У дітей вищою є ймовірність ЦД 1 типу. Хоча основою патогенезу є автоімунна реакція, формування клінічно вираженого діабету зазвичай потребує ще одного несприятливого чинника, наприклад інфекції [14, 47].
Існує кілька потенційних механізмів, через які вірус SARS-CoV-2 здатен підвищувати поширеність ЦД 1 типу (рис. 2).
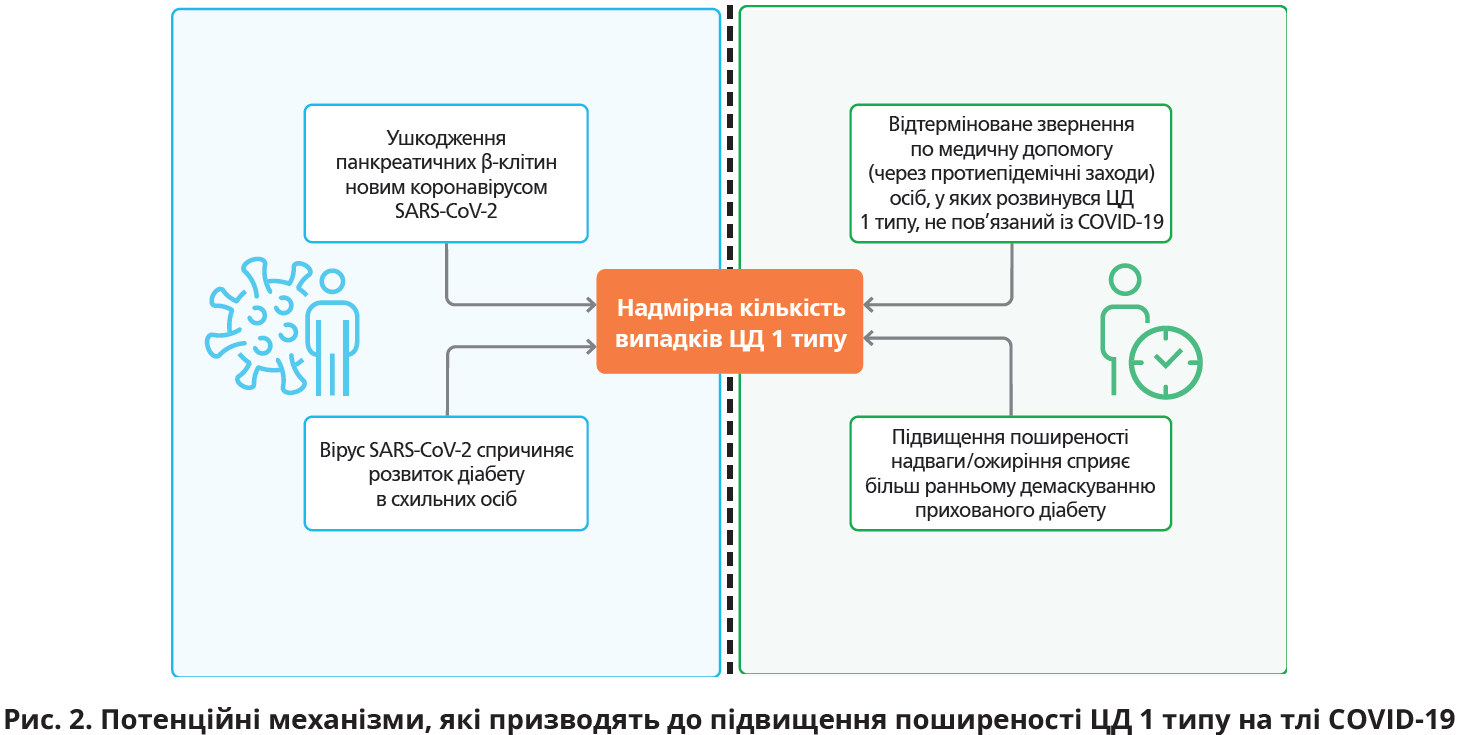
Причинними факторами зростання кількості випадків діабету всіх типів може виступати також надвага й ожиріння, зумовлені локдауном, і зміни в контактах з іншими ендемічними вірусами, що може впливати на імунну відповідь схильних до ЦД 1 типу осіб [36, 53, 55].
Затяжна коронавірусна інфекція
Особи, які вижили після COVID-19, нерідко повідомляють про неповне видужання через кілька місяців після гострої інфекції, тобто затяжну COVID. Національний інститут здоров’я та вдосконалення медичної допомоги Великої Британії (NICE, 2020) визначив затяжну COVID як персистенцію симптомів тривалістю понад 4 тижні [43]. Цей стан включає як наявність симптомів у періоді 4-12 тижнів після гострого захворювання, так і посткоронавірусний синдром, за якого тривалість симптоматики перевищує 12 тижнів. Найчастішими симптомами затяжної COVID є втомлюваність і кашель. Невелике дослідження «випадок – контроль» виявило, що відмінності в симптоматиці цього стану між особами з діабетом і без нього відсутні [15]. Масштабне когортне дослідження за участю 153 760 осіб із COVID-19 показало, що впродовж перших 30 днів після інфікування загальний ризик клінічно виражених серцево-судинних захворювань (включаючи цереброваскулярні захворювання, аритмії, ішемічну хворобу серця, перикардити, тромботичні захворювання, значущі кардіоваскулярні події тощо) був підвищеним і в пацієнтів із ЦД, і в нормоглікемічних осіб, хоча ВР у хворих без діабету було нижчим [58].
Вплив COVID-19 на надання медичної допомоги
У більшості країн надання медичної допомоги, крім невідкладної, під час пандемії різко погіршилося.
Це погіршення включало обмеження надання первинної медичної допомоги, зменшення очних консультацій на первинній і вторинній ланках, перехід на віртуальні консультації, які не передбачають фізикальних і базових клінічних обстежень [7, 13].
Дані щодо опосередкованого впливу пандемії COVID-19 на осіб із діабетом у зв’язку з порушеннями надання медичної допомоги досі обмежені. У дослідженні M.J. Carr і співавт. (2021), які проаналізували дані 25 млн британських пацієнтів, з’ясувалося, що у квітні 2020 р. кількість уперше встановлених діагнозів ЦД становила 70% від аналогічних показників за попередні 10 років. За оцінками науковців, це зменшення призвело до упущення або відтермінування виявлення ЦД 2 типу приблизно в 60 тис. осіб [8].
У більшості країн існують стандарти медичної допомоги особам із діабетом. Наприклад, у Англії такі пацієнти щороку підлягають дев’яти медичним процедурам, проведення котрих тісно пов’язане зі зменшенням смертності [23, 38]. За даними M.J. Carr і співавт. (2021), кількість проведених таких процедур під час пандемії знизилася на 76-88%, передусім у осіб похилого віку з неблагополучних регіонів [7, 8]. Нещодавнє популяційне когортне дослідження виявило, що зменшення кількості проведених ключових обстежень (визначення HbA1c, артеріального тиску, холестерину, креатиніну сироватки, альбуміну сечі; огляд стоп; розрахунок індексу маси тіла й оцінка статусу куріння), що спостерігалося під час пандемії, асоціювалося зі зростанням некоронавірусної смертності [54].
Відновлення після пандемії
-
Стаціонарна ланка медичної допомоги
Потенційними причинами погіршення глікемічного контролю в госпіталізованих осіб є гостре або хронічне запалення, що супроводжується інсулінорезистентністю та гіперглікемією. Стаціонарне лікування пацієнтів із ЦД має включати роботу мультидисциплінарних діабетологічних команд, застосування сучасних технологій на кшталт безперервного моніторингу рівня глюкози, досягнення хорошого глікемічного контролю, застосування терапії COVID-19 із доведеною ефективністю, покращення освіти пацієнтів і забезпечення добробуту лікарів [6, 32, 44]. Зважаючи на високий ризик смерті або повторної госпіталізації, пацієнти, виписані після лікування з приводу COVID-19, потребують рутинного раннього спостереження [6].
-
Суспільство
Попередні природні катастрофи показали, що короткотривалі порушення доступу до медичної допомоги асоціюються з погіршенням короткотривалих і середньої тривалості наслідків діабету, включаючи незадовільний контроль чинників ризику (глікемії, артеріального тиску, ліпідограми), порушеннями психічного здоров’я та загальним негативним впливом на економіку й популяційне здоров’я [16, 24, 46, 49]. Безпосередній та опосередкований вплив дворічної пандемії на надання медичної допомоги проявлятиметься протягом тривалого часу й, імовірно, буде вираженішим, аніж вплив самої коронавірусної інфекції (рис. 3).
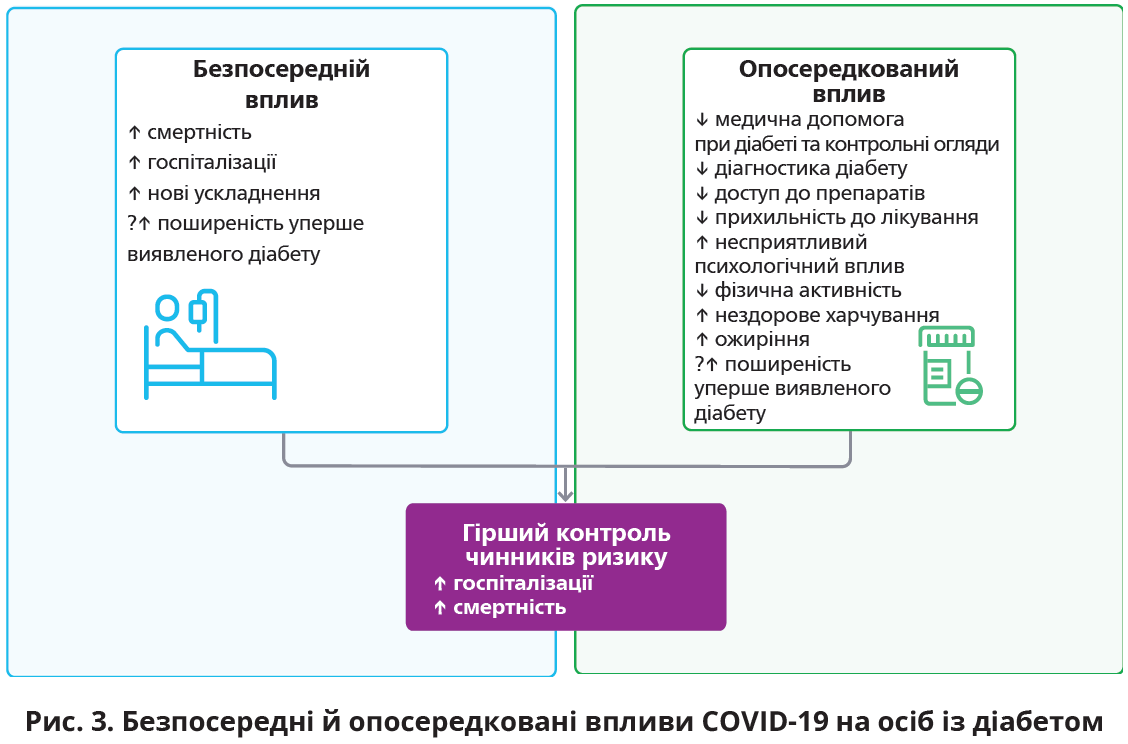
У фазі постпандемічного відновлення потрібно надавати особам із діабетом пріоритет у доступі до медичної допомоги, включаючи очні консультації.
Слід бути особливо уважними до вразливих популяцій: соціально незахищених осіб, пацієнтів похилого віку й етнічних меншин [12, Serhal E., 2020), а також осіб із незадовільним допандемічним контролем чинників ризику, ожирінням, мікроваскулярними ускладненнями (зокрема, хронічною хворобою нирок), серцево-судинними захворюваннями та численними коморбідними станами.
Підсумки
Під час коронавірусної пандемії пацієнти з хронічними захворюваннями, включаючи діабет, постраждали значно більше, ніж відносно здорові особи. І безпосередні, й опосередковані ефекти COVID-19 мали значущий вплив на цей контингент хворих. У фазі відновлення після пандемії ключовими є рутинні клінічні огляди з метою контролю чинників ризику, належне лікування та підтримка психічного здоров’я осіб із ЦД. Зважаючи на нестачу даних щодо різноманітних впливів COVID-19, особи з діабетом потребують прицільного спостереження, за відсутності якого значно зросте ризик несприятливих наслідків і збільшиться навантаження на систему охорони здоров’я.
* Повний список джерел – у редакції.
Література
Khunti K., Valabhji J., Misra S. Diabetes and the COVID-19 pandemic. Diabetologia. 2023; 66: 255-266. doi: 10.1007/s00125-022-05833-z.
