Дослідження функції щитоподібної залози при первинному гіпотиреозі
Переклала й адаптувала канд. мед. наук Тетяна Можина
Клінічний випадок
40-річна жінка звертається до вашої клініки зі скаргами на збільшення маси тіла, закрепи, втому, непереносимість холоду та ламкість нігтів. Під час фізикального обстеження відзначено суху шкіру з екскоріаціями й тонке волосся. Пацієнтка непокоїться щодо захворювання щитоподібної залози (ЩЗ) та, спираючись на інформацію з інтернету, просить про «повну панель аналізів ЩЗ». Які аналізи ви їй призначите?
Гормони ЩЗ
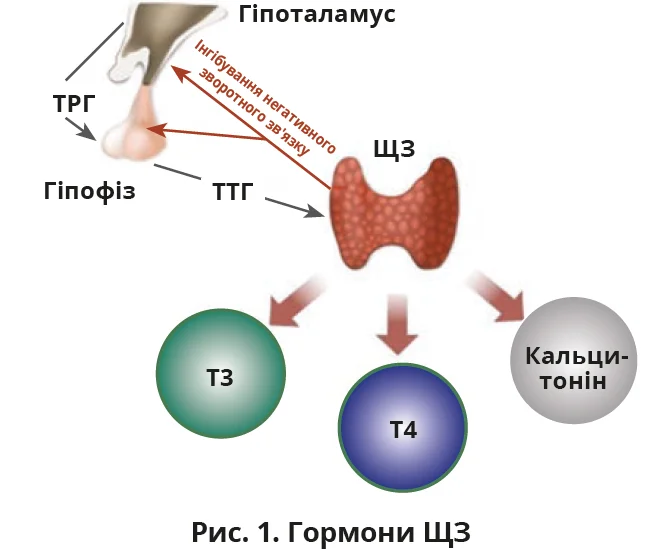
Гормони ЩЗ необхідні для розвитку тканин людини та регуляції метаболізму майже всіх клітин [1]. Синтез тиреоїдних гормонів регулюється за допомогою зворотного зв’язку між гіпоталамусом, гіпофізом і ЩЗ. Гіпоталамус виробляє тиреотропін-рилізинг-гормон (ТРГ), який контролює секрецію тиреотропного гормону (ТТГ) передньою часткою гіпофіза. Своєю чергою, ТТГ регулює вироблення й секрецію двох форм гормонів ЩЗ: тироксину (Т4) та біологічно активнішого трийодтироніну (Т3) [1]. ЩЗ секретує переважно Т4, тоді як у тканинах відбувається його перетворення на Т3 на клітинному рівні [2]. Саме внутрішньоклітинні рівні Т3 регулюють секрецію ТТГ у гіпофізі та його концентрацію в крові [3]. Більшість циркулювальних Т4 і Т3 зв’язується з транспортними білками в плазмі; лише невелика вільна фракція (розчинний гормон) визначається за допомогою діагностичних тестів [4, 5].
ТТГ, вільний Т4 та вільний Т3 визначаються поетапно (рис. 1), використовуються для діагностики й моніторингу порушень функції ЩЗ: клінічних станів, асоційованих із дефіцитом тиреоїдних гормонів (гіпотиреоз) або їх надлишку (гіпертиреоз) [1, 5]. Аналізи допомагають оцінити та визначити порушення функції самої ЩЗ (первинна дисфункція) чи її регуляції гіпофізом або гіпоталамусом (центральна дисфункція) [1, 6].
Вимірювання рівня антитіл здатне допомогти визначити імуноопосередковану дисфункцію ЩЗ. Антитіла до тиреоїдної пероксидази (TПO) можуть підтвердити діагноз тиреоїдиту Хашімото як причини первинного гіпотиреозу [3]. Однак цей тест рідко здатний вплинути на лікування. Існують деякі клінічні ситуації, в яких вимірювання рівня антитіл до ТПО може бути корисним [5]. Наприклад, антитіла до ТПО можуть вказувати на автоімунний тиреоїдит у пацієнтів із зобом або незначним підвищенням ТТГ. Позитивний результат аналізу на виявлення антитіл до ТПО збільшує ризик розвитку явного гіпотиреозу в людей із субклінічним гіпотиреозом або тих, хто має ризик розвитку дисфункції ЩЗ: наприклад, пацієнти з автоімунними хворобами (цукровий діабет 1-го типу), хромосомними порушеннями (синдром Тернера, синдром Дауна) й особи, які приймають певні ліки (літій, аміодарон) [3, 5, 7]. Якщо дослідження виконано та в пацієнта визначено антитіла до ТПО, немає підстав для повторного їх визначення [5].
Використовуйте ТТГ-орієнтований підхід для діагностики та моніторингу первинного гіпотиреозу
Діагностика первинного гіпотиреозу. Оскільки вміст ТТГ регулюється гормонами ЩЗ, то рівень ТТГ надійно відображає функцію тиреоїдних гормонів [8]. За винятком випадків, коли є клінічні ознаки, які дають підстави підозрювати центральну дисфункцію ЩЗ (на рівні гіпоталамуса чи гіпофіза), що трапляється рідко; отже, ТТГ має бути основним тестом для оцінювання первинної дисфункції ЩЗ [9]. У Британській Колумбії, якщо в стандартній амбулаторній заявці відзначена «підозра на гіпотиреоз або гіпертиреоз», клінічні лабораторії спочатку вимірюють ТТГ у плазмі; до вимірювання вільного Т4 переходять тільки в тому випадку, якщо ТТГ є аномальним [5]. Зазвичай рівень вільного Т4 підтверджує діагноз гіпотиреозу або гіпертиреозу (рис. 2). Вільний Т3 призначається тільки при клінічно підозрюваному гіпертиреозі, коли ТТГ пригнічений, але вільний Т4 не підвищений [5]. ТТГ сам по собі не є надійним способом діагностики центральних причин гіпотиреозу (наприклад, гіпопітуїтаризму) [6, 10].
Моніторинг первинного гіпотиреозу. У пацієнтів з підтвердженим первинним гіпотиреозом, які отримують монотерапію левотироксином, визначення рівня ТТГ є достатнім для моніторингу замісної терапії. Оскільки значення ТТГ змінюються повільно, краще почекати щонайменше 6 тижнів після зміни дози замісної терапії з використанням тиреоїдних гормонів, перш ніж повторно перевіряти ТТГ і приймати рішення щодо корекції дозування [3, 11]. Після нормалізації ТТГ на тлі лікування достатньо щорічного повторного визначення ТТГ, якщо немає клінічних змін, які можуть вплинути на фармакокінетику левотироксину (наприклад, вагітність, значна зміна маси тіла, шлунково-кишкові хвороби, харчові добавки, що містять кальцій і залізо) [12].
Рівень ТТГ в сироватці крові може коливатися на 40% між вимірами, навіть якщо зразки відбираються в один і той самий час доби, але це не свідчить про будь-які зміни у функції ЩЗ [13]. Рівень ТТГ також коливається залежно від часу доби [14]. Отже, слід очікувати змін у межах референтного діапазону, які відображають властиву біологічну мінливість, але не мають клінічного значення. Рівень ТТГ також має тенденцію до зростання з віком, хоча більшість лабораторій не повідомляють про вікові референтні діапазони. Серед 16 533 учасників Національного опитування III з питань здоров’я та харчування, проведеного в США протягом 1988-1994 років, виявлено тенденцію до підвищення рівня ТТГ в сироватці крові в осіб похилого віку. Наприклад, 97,5-й процентиль ТТГ в осіб віком від 20-29 років становив 3,56 мМО/л, але підвищився до 7,49 мМО/л в осіб віком понад 80 років. У цій віковій групі 70% обсте-жених з ТТГ >4,5 мМО/л перебували в межах референтного діапазону для свого віку [15].
Не проводити рутинний скринінг функції ЩЗ
Систематичний огляд (2019), метою якого було оцінити користь і потенційну шкоду скринінгу для виявлення дисфункції ЩЗ, не знайшов жодного дослідження, присвяченого скринінгу цього захворювання [16]. Проведення скринінгу в безсимптомних дорослих може призводити до непотрібних заборів крові, додаткових обстежень і лікування, котре не має клінічної користі [17]. Тому канадські клінічні настанови не рекомендують проводити рутинне обстеження функції ЩЗ у дорослих [17]. Практичні рекомендації Британської Колумбії пропонують розглянути можливість обстеження лише пацієнтів із симптомами й ознаками, що свідчать про патологію ЩЗ, або осіб з певними факторами ризику, які охоплюють похилий вік (чоловіки старше 60 років і жінки старше 50 років), особистий або сімейний анамнез щодо захворювань ЩЗ, супутні автоімунні хвороби, опромінення шиї в анамнезі, перенесені оперативні втручання на ЩЗ або лікування радіоактивним йодом, терапія препаратами літію чи аміодароном, харчові фактори (надлишок або дефіцит йоду) та певні хромосомні чи генетичні порушення (синдром Тернера, синдром Дауна, мітохондріальні хвороби) [5]. Коли початковий тест на ТТГ є нормальним, повторне обстеження зазвичай не є необхідним, якщо не з’являються нові клінічні зміни [5].
Субклінічний гіпотиреоз. Субклінічний гіпотиреоз (поширеність – 4,3-8,5%) [3] – це клінічна ситуація, коли рівень ТТГ у плазмі крові підвищений, незважаючи на нормальний рівень вільного Т4 у плазмі. Зазвичай це супроводжується неспецифічними клінічними симптомами або може не мати клінічних проявів узагалі [3, 18]. Хоча підвищений рівень ТТГ (особливо >10 мОд/л) асоційований зі зростанням серцево-судинного ризику та летальності, наразі недостатньо доказів того, що лікування має істотний вплив на клінічні кінцеві точки [19-26]. Крім того, рівень ТТГ у багатьох пацієнтів, які первинно мають біохімічні ознаки субклінічного гіпотиреозу, з часом нормалізується без будь-якого втручання [27-29].
Серед безсимптомних осіб з підвищеним рівнем ТТГ у 62% уміст гормону нормалізувався при повторному визначенні, лише у 2,9% пацієнтів констатували його значне підвищення [29]. Крім того, надмірне лікування тиреоїдними гормонами може бути пов’язане з такими побічними ефектами, як когнітивні порушення, фібриляція передсердь і втрата кісткової маси в жінок у постменопаузі [3, 30]. Тому канадські клінічні настанови не рекомендують лікувати безсимптомних дорослих із субклінічним гіпотиреозом, виявленим під час скринінгу [17]. «Швидкі рекомендації» (Rapid Recommendations), опубліковані в Британському медичному журналі, також не радять призначати терапію тиреоїдними гормонами при субклінічному гіпотиреозі [31]. Лікування субклінічного гіпотиреозу зазвичай рекомендується лише тоді, коли рівень ТТГ перевищує 10 мОд/л у пацієнтів молодше 70 років [1, 5]. Це положення ґрунтується на даних підгрупового аналізу, виконаного в межах метааналізу; зафіксовано зниження загальної та серцево-судинної смертності в цієї категорії пацієнтів при застосуванні замісної терапії [23].
Гіпотиреоз під час вагітності. Існують чіткі докази користі лікування вагітних, у яких діагностовано гіпотиреоз [7]. Лікування зменшує ризик несприятливих наслідків вагітності, включно з передчасними пологами або викиднем, у тому числі ймовірність гіпотиреоз-асоційованих нейропсихологічних порушень у дітей [32, 33]. Якщо жінка має фактори ризику виникнення дисфункції ЩЗ, тоді рівень ТТГ слід перевірити на ранніх термінах вагітності [7].
Разом з тим доказів на користь загального скринінгу під час вагітності недостатньо [34-36]. Ранні дослідження припустили, що субклінічний гіпотиреоз під час вагітності може підвищувати ризик несприятливих наслідків, включно з передчасними пологами або викиднем, а також когнітивними порушеннями в дитини [33, 37]. Однак лікування субклінічного гіпотиреозу не продемонструвало клінічної користі в рандомізованих плацебо-контрольованих дослідженнях [35]. Метааналіз 3 рандомізованих досліджень у жінок із субклінічним гіпотиреозом, діагностованим під час вагітності, також не виявив доказів позитивного впливу терапії левотироксином на акушерські, неонатальні, когнітивні показники чи нервово-психічний розвиток [38]. Нещодавнє ретроспективне канадське когортне дослідження показало, що нинішня практика широкого використання тиреоїдних тестів у вагітних може призводити до надмірної діагностики гіпотиреозу та надмірного лікування під час вагітності й у післяпологовому періоді [39]. Крім того, надмірне лікування вагітних може збільшити ризик таких ускладнень, як передчасні пологи [40, 41]. Отже, нині бракує доказів щодо доцільності як проведення загального скринінгу на захворювання ЩЗ, так і лікування субклінічного гіпотиреозу під час вагітності.
Вирішення клінічної ситуації. Ви поділяєте занепокоєння пацієнтки щодо гіпотиреозу. Не знайшовши нічого, що вказувало б на дисфункцію гіпоталамуса чи гіпофіза, ви заспокоюєте її, що найкориснішим тестом є ТТГ, який ви призначаєте, зазначивши в направленні «підозра на гіпотиреоз». Якщо вміст ТТГ високий, лабораторія автоматично повідомляє про низький рівень вільного Т4. Ви діагностуєте первинний гіпотиреоз, пояснюєте, чому визначення антитіл до ТПО не є необхідним, і розпочинаєте лікування левотироксином, запланувавши повторну перевірку ТТГ та клінічного стану через 6-12 тижнів.
Рекомендації
- Не здійснюйте рутинний скринінг функції ЩЗ у безсимптомних дорослих.
- Використовуйте ТТГ як первинний тест за підозри на первинну дисфункцію ЩЗ та як основний тест для моніторингу замісної терапії левотироксином у разі первинного гіпотиреозу.
- Повторно перевіряйте рівень ТТГ через 6 тижнів після корекції терапії; при стабільному стані достатньо щорічного контролю.
- Уникайте лікування безсимптомного субклінічного гіпотиреозу, виявленого під час скринінгу, за винятком випадків, коли ТТГ >10 мМО/л у пацієнтів віком до 70 років.
- Під час вагітності визначайте рівень ТТГ тільки в жінок із групи ризику; призначайте лікування при явному гіпотиреозі, але уникайте рутинної терапії субклінічних форм.
Література
Perry T., editor. Therapeutics Letter. Vancouver (BC): Therapeutics Initiative; 1994. Letter 154: Thyroid testing in primary hypothyroidism. 2025 Apr. Available at: https://www.ncbi.nlm.nih.gov/books/NBK615101.