Гіпоглікемічні препарати в пацієнтів із цукровим діабетом і серцевою недостатністю
Переклала й адаптувала д-р мед. наук Лариса Стрільчук
Провідною причиною серцевої недостатності (СН) зі зниженою фракцією викиду (ФВ) є ішемічна хвороба серця. Водночас у світі зростає кількість випадків СН зі збереженою ФВ (СНзберФВ), яка асоціюється з артеріальною гіпертензією, ожирінням, хронічною нирковою недостатністю та цукровим діабетом (ЦД) 2-го типу. Співіснування ЦД 2-го типу та СН значно підвищує показники смертності й госпіталізації.
Раніше глюкозознижувальні препарати (ГЗП) обирали з огляду на здатність забезпечити оптимальний рівень глікованого гемоглобіну, однак нещодавно акцент змістився на серцево-судинні (СС) і ниркові коморбідності, а також зниження смертності. СС-наслідки застосування ГЗП обов’язково вивчають у клінічних дослідженнях, які зазвичай фокусуються на трьох основних кінцевих точках, так званих значущих СС-подіях (ЗССП): СС-смерті, нефатальному інсульті та нефатальному інфаркті міокарда (ІМ).
У цьому огляді представлено дані щодо впливу ГЗП на профілактику та лікування ЦД (рис. 1).
Метформін
Метформін є першою лінією лікування ЦД 2-го типу з 2005 р. Цей препарат діє в мітохондріях гепатоцитів, знижуючи синтез аденозинтрифосфату, що сприяє підвищенню вмісту аденозинмонофосфат-активованої протеїнкінази. Активація цього біохімічного каскаду пригнічує глюконеогенез у печінці та покращує чутливість до інсуліну.
У кишківнику метформін діє на інкретинові рецептори, підсилюючи вивільнення глюкагоноподібного пептиду-1 (ГПП-1). Іще один механізм покращення інсуліночутливості – це зниження ліпогенезу в жировій тканині та збільшення захоплення глюкози м’язами.
На початку застосування метформін був протипоказаний у разі СН у зв’язку з незначним ризиком лактоацидозу, пов’язаним з фенформіном. Однак у 2006 р. метформін отримав схвалення Управління США з контролю продовольства та медикаментів (FDA) для застосування при СН. У дослідженні за участю понад 12 тис. пацієнтів на тлі метформіну в пацієнтів із ЦД 2-го типу й СН спостерігалися нижчі показники захворюваності та смертності.
У різних дослідженнях було продемонстровано здатність метформіну покращувати діастолічну функцію лівого шлуночка (ЛШ), оптимізувати енергетичний метаболізм міокарда, покращувати міокардіальну мікроциркуляцію, знижувати масу міокарда. Метааналіз 11 обсерваційних досліджень виявив на 22% нижчий ризик смерті від усіх причин і на 13% нижчий ризик госпіталізації з приводу СН у пацієнтів із ЦД 2-го типу та СН, які лікувалися метформіном, порівняно з особами, які отримували інші ГЗП. Цікаво, що в метааналізі за участю понад 22 тис. пацієнтів з СН метформін знижував смертність у осіб з СНзберФВ, не впливаючи на цей показник у хворих на СН зі зниженою ФВ (СНзнижФВ).
Прийняття клінічного рішення
Метформін є препаратом першої лінії в лікуванні ЦД 2-го типу з потенційними перевагами щодо ЗССП та нейтральним впливом на перебіг СН.
Обсерваційні дослідження показали, що метформін є безпечнішим за інсулін і препарати сульфонілсечовини (ПСС), але він не рекомендований особам зі швидкістю клубочкової фільтрації (ШКФ) <30 мл/хв/1,73 м2.
Препарати сульфонілсечовини
ПСС є високоефективними ГЗП; цей клас препаратів поділяється на кілька поколінь. Механізм дії ПСС полягає у зв’язуванні з рецепторами плазматичної мембрани β-клітин, що призводить до її деполяризації з вивільненням інсуліну в системний кровообіг. Цей механізм є глюкозонезалежним, тому основним побічним ефектом ПСС є гіпоглікемія.
ПСС нового покоління (гліпізид, гліклазид) зв’язуються з рецепторами зворотно та діють протягом короткого періоду часу, натомість глібурид і глібенкламід є препаратами тривалої дії, застосування котрих може асоціюватися з підвищеним ризиком ІМ. Метааналіз даних понад 167 тис. пацієнтів показав, що вживання глімепіриду та гліклазиду пов’язане зі зниженням ризику смерті від усіх і від СС-причин. Застосування гліклазиду також асоціюється зі зниженням індексованої маси міокарда ЛШ.
За даними дослідження ADVANCE, гліклазид не підвищував частоту ЗССП та ймовірність госпіталізації з приводу СН у осіб із ЦД 2-го типу, хоча деякі обсерваційні дослідження виявили частішу потребу в госпіталізації.
Прийняття клінічного рішення
Оскільки докази щодо ПСС є суперечливими, слід бути обережними при застосуванні цих засобів у пацієнтів із ЦД 2-го типу та СН.
Інсулін
Інсулін сприяє захопленню глюкози міокардіоцитами, впливає на скоротливість серця та функцію судин і має протизапальний ефект.
Докази щодо впливу інсуліну на перебіг СН є суперечливими. Дослідження ORIGIN (n=12 537) не виявило відмінності між базальним інсуліном і плацебо щодо СС-наслідків у пацієнтів з переддіабетом і ЦД 2-го типу. Водночас обсерваційні дослідження виявили підвищений ризик СН на тлі інсулінотерапії. Дослідження CHARM показало, що в пацієнтів з СН, які отримують інсулін, відзначається достовірно вища частота СС-смерті та госпіталізації з приводу СН.
Прийняття клінічного рішення
Іноді пацієнти з ЦД, госпіталізовані з приводу гострої декомпенсованої СН, для адекватного глікемічного контролю потребують застосування інсуліну. Якщо такого контролю можна досягти без інсуліну, слід віддати перевагу іншим ГЗП.
Тіазолідиндіони
Тіазолідиндіонам (ТЗД) притаманні плейотропні ефекти, які спостерігаються через 1 місяць після початку лікування. Недоліком ТЗД є здатність спричиняти затримку рідини (периферичні набряки); цей побічний ефект можна зменшити шляхом застосування нижчих доз ТЗД або комбінування їх з інгібіторами натрієзалежного котранспортера глюкози 2-го типу (іНЗКТГ-2) чи агоністами рецепторів ГПП-1 (арГПП-1), які посилюють екскрецію натрію.
Дані щодо безпеки розиглітазону при СН є суперечливими: один метааналіз виявив достовірне збільшення ризику ІМ та СС-смерті на тлі приймання цього препарату, але дослідження RECORD не продемонструвало впливу розиглітазону на СС-захворюваність чи смертність.
Дослідження Pro-active за участю пацієнтів із ЦД 2-го типу та макроваскулярними хворобами виявило, що піоглітазон асоціювався з меншою кількістю ЗССП, ніж плацебо, проте зі збільшенням поширеності СН. Великий метааналіз (n=20 191) підтвердив підвищення ризику застійної СН на тлі приймання ТЗД порівняно з плацебо чи іншими ГЗП. Щодо впливу піоглітазону на функцію ЛШ також було отримано різні результати.
Прийняття клінічного рішення
Загалом ТЗД протипоказані пацієнтам з СН; лише піоглітазон показаний у разі встановленого діагнозу або дуже високого ризику СС-захворювань (ССЗ) як терапія другої лінії в поєднанні з іншими препаратами з доведеними СС-перевагами.
Інгібітори дипептидилпептидази-4
Інгібітори дипептидилпептидази-4 (іДПП-4) імітують інкретиновий ефект: підвищення вивільнення інсуліну у відповідь на пероральне вживання глюкози, інтенсивність якого перевищує інсулінову відповідь на внутрішньовенне її введення. ДПП-4 являє собою фермент, відповідальний за інактивацію інкретинових гормонів.
Для саксагліптину, алогліптину, ситагліптину та лінагліптину продемонстровано СС-безпеку, але не здатність знижувати СС-ризик. У дослідженні SAVOR-TIMI 53 було показано безпеку саксагліптину стосовно СС-смерті, ІМ та інсульту, однак автори зафіксували неочікуване підвищення ризику госпіталізації з приводу СН. У зв’язку з цим саксагліптин протипоказаний пацієнтам із ЦД 2-го типу та СН. Цікаво, що обсерваційне когортне дослідження, котре включало осіб із ЦД 2-го типу, не виявило погіршення функції чи структури ЛШ у разі додавання саксагліптину до стандартної терапії на 6 місяців.
Отже, великі дослідження та їх метааналізи підтвердили нейтральний вплив іДПП-4 на ССЗ, за винятком саксагліптину, щодо якого існують перестороги в контексті СН. У деяких дослідженнях були навіть продемонстровані переваги іДПП-4: наприклад, покращення діастолічної функції на тлі ситагліптину та систолічної – на тлі лінагліптину.
Прийняття клінічного рішення
Загалом іДПП-4 рекомендовані для застосування в комплексному лікуванні ЦД 2-го типу в комбінації з іншими препаратами. У пацієнтів з ССЗ або СН ці препарати слід розглядати лише тоді, коли новіші ГЗП з доведеними СС-перевагами (арГПП-1, іНЗКТГ-2) протипоказані або пацієнт їх не переносить.
Агоністи рецепторів ГПП-1
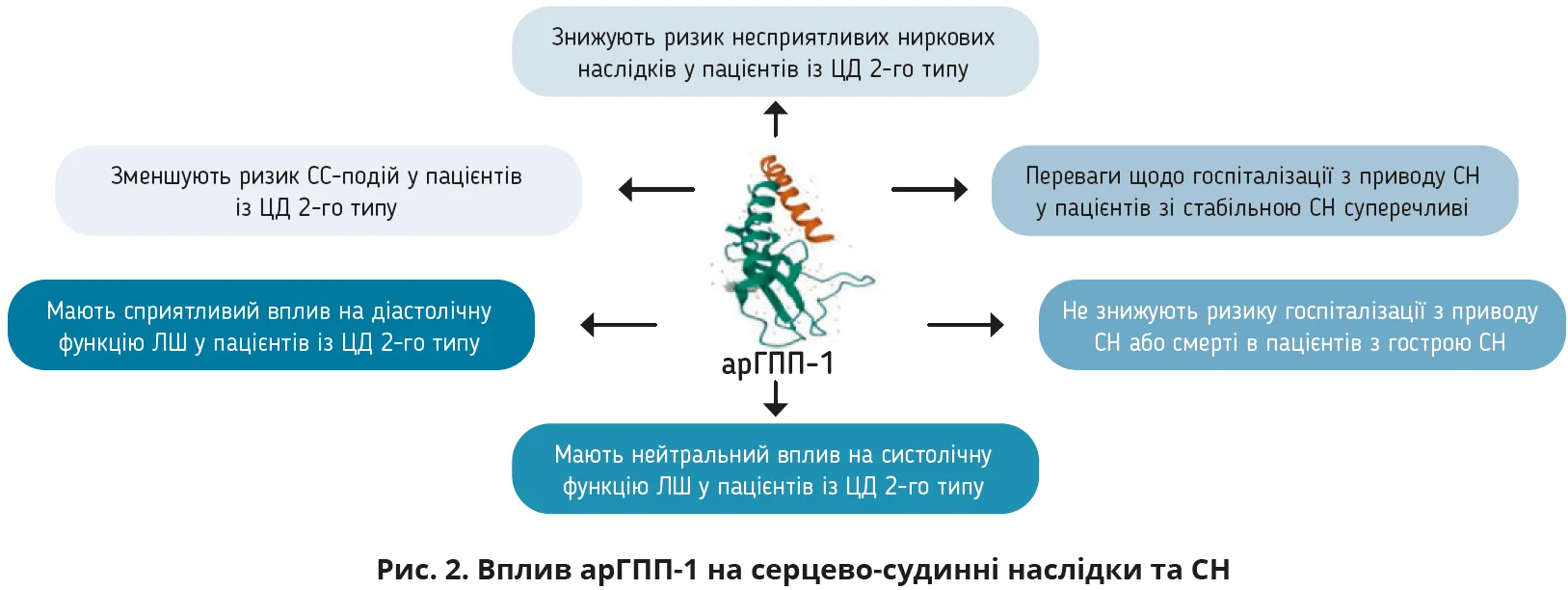
арГПП-1 (ексенатид, ліксисенатид, ліраглутид, дулаглутид, семаглутид) є високоефективними ГЗП, які посилюють інкретиновий ефект. Для цих препаратів продемонстровано не лише СС-безпеку, а й здатність знижувати ризик СС-смерті, нефатального ІМ і нефатального інсульту. Цей сприятливий ефект не залежав від фонового застосування метформіну.
У дослідженні LEADER для ліраглутиду було продемонстровано здатність достовірно зменшувати ймовірність ЗССП у пацієнтів із ЦД 2-го типу незалежно від наявності СН. Ліраглутид знижував показник СС-смертності на 22%, а смертності від усіх причин – на 15%; вплив на частоту госпіталізацій із приводу СН був нейтральним. Дослідження SUSTAIN-6 і REWIND підтвердили СС-переваги на тлі застосування семаглутиду та дулаглутиду відповідно. Загалом більшість досліджень довели сприятливий вплив арГПП-1 на ризик ЗССП у пацієнтів із ЦД 2-го типу та ССЗ. Що стосується СН, то переважно виявлявся нейтральний і сприятливий вплив на ризик госпіталізації з цього приводу, крім дослідження SUSTAIN-6, у якому на тлі семаглутиду спостерігався підвищений ризик госпіталізації.
Для арГПП-1 було продемонстровано сприятливий вплив на діастолічну функцію ЛШ, найвираженішим цей ефект є в ліраглутиду. Проте в дослідженні FIGHT ліраглутид не знижував ризику госпіталізації з приводу СН або смерті в пацієнтів з гострою декомпенсованою СН, а в пацієнтів із ЦД 2-го типу навіть асоціювався з більшою частотою загострень СН. Подібні результати було отримано й у дослідженні LIVE.
Прийняття клінічного рішення
арГПП-1 знижують ризик СС-смерті, нефатального ІМ і нефатального інсульту в пацієнтів із ЦД 2-го типу та численними СС-чинниками ризику або встановленим діагнозом ССЗ, водночас маючи нейтральніший вплив на госпіталізацію з приводу СН (рис. 2). За даними більшості досліджень, у пацієнтів з СНзнижФВ лікування арГПП-1 може збільшувати ризик побічних ефектів, але в осіб без анамнезу СН застосування арГПП-1 здатне запобігти розвитку СН.
Інгібітори НЗКТГ-2
іНЗКТГ-2 привертають значний інтерес науковців, оскільки значно покращують наслідки лікування для СС-системи та нирок незалежно від наявності ЦД. Ці препарати знижують уміст глюкози в плазмі крові інсулінонезалежним способом, підвищуючи глюкозурію.
У дослідженні EMPA-REG OUTCOME уперше було продемонстровано сприятливий вплив емпагліфлозину на ризик СС-смерті, нефатального ІМ і нефатального інсульту, а також на ймовірність госпіталізації з приводу СН у пацієнтів із ЦД 2-го типу та ССЗ порівняно з плацебо. Через 3 роки спостереження додавання емпагліфлозину до стандартної терапії знижувало кількість ЗССП на 14%, смертність від усіх причин – на 32%, СС-смертність – на 38%, а частоту госпіталізації з приводу СН – на 35%.
Канагліфлозин знижував кількість ЗССП на 14%, а ймовірність госпіталізації з приводу СН – на 33%, але зниження загальної та СС-смертності не досягло рівня значущості. Подібні результати було отримано для дапагліфлозину в дослідженні DECLARE-TIMI 58: цей препарат знижував імовірність госпіталізації з приводу СН, але не кількість ЗССП і не показники смертності.
іНЗКТГ-2 достовірно зменшували ризик госпіталізації з приводу СН у пацієнтів з ССЗ (вторинна профілактика); дапагліфлозин був також дієвим у цьому контексті для осіб високого ризику ССЗ (первинна профілактика). Для цих препаратів були проведені дослідження, покликані прицільно визначити їхній вплив на перебіг СНзнижФВ. У дослідженні DAPA-HF було з’ясовано, що додавання дапагліфлозину до стандартної терапії через 1,5 року достовірно знижує сумарну ймовірність погіршення СН та СС-смерті на 26% порівняно з плацебо. Дослідження EMPEROR-Reduced продемонструвало схожий ефект (зниження на 25%) для емпагліфлозину. Цікаво, що ця закономірність відзначалася й у пацієнтів із ЦД 2-го типу, й у осіб без нього. У дослідженні EMPEROR-Reduced вплив емпагліфлозину на загальну та СС-смертність був нейтральним, що може бути зумовлено популяцією дослідження (пацієнти з високим рівнем натрійуретичного пептиду та нижчою ФВ ЛШ). Сприятливий вплив емпагліфлозину на перебіг СНзнижФВ у осіб з гострою декомпенсованою СН із ЦД 2-го типу чи без нього було продемонстровано в дослідженні EMPA-RESPONSE-AHF. Застосування емпагліфлозину асоціювалося зі зниженням ризику госпіталізації з приводу СН та СС-смерті й у осіб з СНзберФВ (за даними дослідження EMPEROR-Preserved). Дапагліфлозин теж запобігав погіршенню стану пацієнтів з СНзберФВ незалежно від наявності ЦД. У зв’язку з цим іНЗКТГ-2 (емпагліфлозин і дапагліфлозин) рекомендовані пацієнтам із симптоматичною СНзберФВ та СН з помірно зниженою ФВ у поєднанні з діуретиками для уникнення затримки сечі.
Загалом іНЗКТГ-2 запобігають погіршенню перебігу СН і знижують СС-смертність у пацієнтів з СН незалежно від ФВ ЛШ, наявності ЦД чи хронічної хвороби нирок. Для іНЗКТГ-2 продемонстровано перевагу над іДПП-4 у зниженні ризику більшості серцево-ниркових кінцевих точок і над арГПП-1 у зниженні ризику госпіталізації з приводу СН (рис. 3).
У кількох рандомізованих контрольованих дослідженнях прицільно вивчався вплив іНЗКТГ-2 на структуру та функцію серця. Було виявлено, що в пацієнтів із ЦД 2-го типу та СНзнижФВ лікування емпагліфлозином протягом 36 тижнів сприяло регресу ремоделювання ЛШ. У дослідженні EmDia емпагліфлозин зменшував діастолічну дисфункцію ЛШ і знижував його масу в пацієнтів із ЦД 2-го типу, включаючи осіб з СНзберФВ, але дослідження REFORM не виявило для дапагліфлозину аналогічного сприятливого впливу в осіб із ЦД 2-го типу та СНзнижФВ. Нещодавній метааналіз підтвердив покращення діастолічної функції під впливом іНЗКТГ-2. Цікаво, що тенденція до зниження маси міокарда й об’єму ЛШ, а також покращення функції ЛШ була вираженішою в пацієнтів з СНзнижФВ.
Комбінація іНЗКТГ-2 й арГПП-1
Обидва ці класи ГЗП продемонстрували сприятливий вплив на СС-систему переважно за рахунок механізмів, не пов’язаних із глюкозознижувальним ефектом. Відповідно, їх комбінація потенційно чинить комплементарну чи синергетичну дію в пацієнтів із ЦД 2-го типу та ССЗ або високим СС-ризиком.
За даними аналізу post hoc результатів дослідження EXSCEL, сумісне призначення ексенатиду й іНЗКТГ-2 знижувало ризик ЗССП порівняно з монотерапією ексенатидом передусім за рахунок СС-смертності. Паралельного підвищення ризику гіпоглікемії не відзначалося. Результати великого ретроспективного когортного дослідження за участю близько 2 млн пацієнтів із ЦД 2-го типу показали, що комбіноване лікування арГПП-1 та іНЗКТГ-2 асоціюється з достовірно нижчим ризиком смерті від усіх причин порівняно з монотерапією.
Ця комбінація також покращувала показники функції міокарда ЛШ порівняно з монотерапією арГПП-1, іНЗКТГ-2 й інсуліном, особливо в осіб з СН та ФВ ЛШ <55%. На додачу застосування комбінації арГПП-1 та іНЗКТГ-2 асоціювалося з нижчим ризиком розвитку СН порівняно з монотерапією чи застосуванням інших комбінацій ГЗП, демонструючи ефективну первинну профілактику СН.
Нещодавній метааналіз A.R. Singh та R. Singh (2022) не виявив переваг комбінації арГПП-1 та іНЗКТГ-2 над монотерапією препаратом будь-якого з цих класів, але зафіксував зниження ризику госпіталізації з приводу СН порівняно з монотерапією.
Наразі результати масштабних досліджень щодо кардіоренальних наслідків застосування цієї комбінації препаратів та її впливу на смертність відсутні, проте вже зафіксовано багатонадійні сприятливі впливи поєднання арГПП-1 та іНЗКТГ-2 стосовно СНзберФВ. Що стосується СНзнижФВ, то існують певні перестороги щодо арГПП-1, які ґрунтуються на результатах досліджень FIGHT і LIVE; у зв’язку з цим сумісне застосування іНЗКТГ-2 й арГПП-1 має проводитися з обережністю та в індивідуальному порядку.
Призначення ГЗП відповідно до наявних рекомендацій
Загальні рекомендації Американської колегії кардіологів / Американської асоціації серця / Американського товариства СН (ACC/AHA/HFSA), Європейської асоціації з вивчення діабету / Американської діабетологічної асоціації (EASD/ADA) та Європейського товариства кардіологів (ESC) стосовно протидіабетичних препаратів у пацієнтів із ЦД та СН представлено на рисунку 4.
- Метформін залишається препаратом першої лінії, який слід застосовувати в поєднанні з модифікацією способу життя в пацієнтів із ЦД 2-го типу без кардіоренальних коморбідних станів. У контексті ниркових та СС-наслідків переваги продемонстрували нові класи ГЗП (іНЗКТГ-2 й арГПП-1), які зменшують ризик ЗССП, смертність і ймовірність госпіталізації з приводу СН незалежно від застосування метформіну. У зв’язку з цим саме ці препарати слід розглядати як першу лінію в осіб з установленим діагнозом ССЗ, СН, хронічною хворобою нирок або високим СС-ризиком незалежно від застосування ними метформіну.
У пацієнтів із ЦД 2-го типу та стабільною СН застосування метформіну з глюкозознижувальною метою можна продовжувати, якщо ШКФ становить >30 мл/хв/1,73 м2, але цього препарату слід уникати в нестабільних або госпіталізованих пацієнтів з СН. - Для ПСС у аспекті СС-безпеки та ризику госпіталізації з приводу СН було отримано суперечливі результати. У зв’язку з цим у пацієнтів із ЦД 2-го типу та СН застосування ПСС слід розглядати лише в разі незадовільного глікемічного контролю за допомогою альтернативних засобів; призначати ПСС слід з обережністю.
- Інсулін слід розглядати в пацієнтів із ЦД та декомпенсованою СН.
- Що стосується ТЗД, то піоглітазон можна розглядати як терапію другої лінії в пацієнтів з дуже високим СС-ризиком або встановленим діагнозом ССЗ, якщо досягти глікемічних цілей за допомогою попереднього лікування не вдалося чи нові класи препаратів протипоказані. Однак загалом ТЗД (піоглітазон і розиглітазон) протипоказані пацієнтам із ЦД 2-го типу з високим ризиком або встановленим діагнозом СН у зв’язку зі здатністю збільшувати поширеність цього стану.
- іДПП-4 (ситагліптин і лінагліптин) продемонстрували нейтральний вплив на ризик госпіталізації з приводу СН і ЗССП; їх можна розглядати для лікування ЦД у пацієнтів з СН. Ризик госпіталізації підвищував лише саксагліптин, тому він не рекомендований особам із ЦД 2-го типу з СН або ризиком розвитку СН. Утім, консенсус ACC/AHA/HFSA рекомендує уникати застосування іДПП-4 при СН стадії B та вище.
- арГПП-1 рекомендовано застосовувати в пацієнтів із ЦД 2-го типу з установленим діагнозом ССЗ або без нього незалежно від використання інших ГЗП чи глікемічних цілей. У пацієнтів з дуже високим ризиком ССЗ (вік >55 років, артеріальна гіпертензія, куріння, дисліпідемія, ожиріння або альбумінурія) чи встановленим діагнозом ССЗ для зниженням ЗССП слід використовувати арГПП-1 з доведеними СС-перевагами. арГПП-1 (ліксисенатид, ліраглутид, ексенатид, семаглутид і дулаглутид) мають нейтральний вплив на госпіталізацію з приводу СН і можуть розглядатися як альтернативне лікування ЦД у пацієнтів з СН. Водночас доцільно уникати арГПП-1 у осіб з СНзнижФВ та нещодавньою декомпенсацією СН чи гострою СН.
- іНЗКТГ-2 рекомендовані пацієнтам із ЦД 2-го типу з або без ССЗ, СН або хронічної хвороби нирок (ШКФ >20 мл/хв/1,73 см2) з метою зниження ЗССП та покращення наслідків з боку нирок незалежно від застосування інших ГЗП або глікемічних цілей. Зокрема, пацієнтам із ЦД 2-го типу та ССЗ або СН незалежно від ФВ ЛШ рекомендовано застосовувати дапагліфлозин, емпагліфлозин і сотагліфлозин для зниження ризику госпіталізації з приводу СН та СС-смертності.
Висновки
Пацієнти з переддіабетом або ЦД мають підвищений ризик розвитку СНзберФВ та СНзнижФВ, і навпаки: СН підвищує ризик розвитку ЦД 2-го типу. Прогноз СН є набагато гіршим у пацієнтів із ЦД 2-го типу порівняно з особами без діабету. Сучасні протидіабетичні препарати мають не лише ефективно контролювати рівень глюкози крові, а й демонструвати СС-безпеку.
Для нових класів препаратів, іНЗКТГ-2 й арГПП-1, було підтверджено разючі СС-переваги, зокрема в зниженні ризику госпіталізації з приводу СН та СС-смерті; також ці препарати продемонстрували сприятливий вплив на функцію серця. Загалом вибір ГЗП має бути індивідуалізованим, з урахуванням особистих уподобань пацієнта, коморбідних станів, наявності ренозахисного ефекту, кількості побічних ефектів та СС-переваг.
Література
Nikolaidou A., Ventoulis I., Karakoulidis G., et al. Hypoglycemic drugs in patients with diabetes mellitus and heart failure: a narrative review. Medicina (Kaunas). 2024; 60 (6): 912. doi: 10.3390/medicina60060912.