Визначення анафілаксії, огляд і клінічний інструмент підтримки: консенсусний документ 2024 року – проєкт GA²LEN
Переклала й адаптувала лікарка-алерголог Ірина Калікіна
Консенсусний документ був розроблений міжнародною експертною групою під егідою проєкту GA²LEN і містить основні положення щодо сучасного розуміння, діагностики та лікування анафілаксії. Звіт є результатом співпраці 46 експертів, представників 31 медичної та 15 пацієнтських організацій і має на меті уніфікувати підходи до діагностичних критеріїв анафілаксії, покращити її розпізнавання в різних клінічних умовах.
Блок 1. Консенсусне визначення анафілаксії
Анафілаксія – це серйозна алергічна реакція (реакція гіперчутливості), яка може швидко прогресувати та призвести до смерті. Вона може залучати шкіру / слизові оболонки (включно з губами/язиком), дихальну (легені, дихання), серцево-судинну (серце, кров’яний тиск) та/або шлунково-кишкову систему (шлунок/кишківник). Життєво загрозлива анафілаксія характеризується ураженням дихальної та/або серцево-судинної системи та може виникати без ураження шкіри / слизових оболонок.
Передумовою перегляду визначення поняття «анафілаксія» стало те, що організації з представництва інтересів пацієнтів рекомендували включити фразу «може призвести до смерті» в перше речення, щоби звернути увагу на те, що деякі люди можуть не усвідомлювати: анафілаксія може бути фатальною й тому є важливою проблемою громадського здоров’я.
Хоча включення фрази «може призвести до смерті» має потенційні недоліки, як-от надмірне підкреслення справжнього ризику смертельних випадків, що може спричинити надмірний стрес у пацієнтів/опікунів, експертна група в співпраці з організаціями пацієнтів також вважала, що потенційна користь, особливо підвищена обізнаність як пацієнтів, так і лікарів про серйозність анафілаксії, переважує недоліки.
Включення цієї фрази також підкреслює для лікарів (особливо неалергологічного профілю), що будь-яка системна алергічна реакція має потенціал прогресувати до фатального результату, тому епінефрин завжди має бути терапією першої лінії.
Це особливо важливо, оскільки наразі неможливо передбачити випадки фатальної анафілаксії, тому всі випадки потребують належної уваги та лікування.
Блок 2. Консенсусний огляд анафілаксії
Другий блок доповнює попередньо наведене визначення анафілаксії та підкреслює, що немовлята з анафілаксією можуть мати особливі ознаки, як-от охриплий крик (залучення гортані), повторне облизування губ (залучення слизових оболонок) або різкі неспецифічні поведінкові зміни (наприклад, дратівливість, постійний плач).
Найпоширенішими алергенами, що спричиняють анафілаксію, є харчові продукти, лікарські засоби й отрута комах. У деяких випадках точна етіологія може бути невідомою. Анафілаксія є системною реакцією, через що вона не обмежена лише шкірою / слизовими оболонками, а симптоми й ознаки можуть виникати за межами місця експозиції алергену. Анафілаксія зазвичай виникає з мультисистемним залученням, але може проявлятися ізольовано з переважанням серцево-судинного або респіраторного компонентів. Зміни шкіри / слизових оболонок можуть бути відсутніми у 20% випадків. Для харчових алергенів залучення шлунково-кишкового тракту може бути зумовлене локальним впливом алергену, а не системною реакцією, що ускладнює диференційну діагностику клініцистам.
Анафілаксія є динамічною: реакції можуть спочатку здаватися легкими, а потім стати тяжкими. Хоча й нечасто, пацієнти можуть мати персистивні або двофазні прояви (які характеризуються початковим вирішенням симптомів з подальшим їх поверненням).
Класично анафілаксія описується як реакція гіперчутливості I типу, що зумовлена IgE-опосередкованим вивільненням гістаміну й інших медіаторів з ефекторних клітин (як-от опасисті клітини) після впливу алергену. Не-IgE-опосередкована анафілаксія також добре описана, вона може бути спричинена деякими лікарськими засобами та фізичним навантаженням, її симптоми й ознаки не відрізняються від IgE-опосередкованої анафілаксії.
Не існує золотого стандарту діагностичного тесту для анафілаксії. Триптаза може бути корисною для подальшого підтвердження діагнозу. Поки не будуть розроблені кращі діагностичні тести, анафілаксія залишається клінічним діагнозом.
Початкові стратегії лікування анафілаксії охоплюють усунення причинного алергену та розміщення пацієнтів у положенні лежачи на спині з піднятими ногами, що сприятиме венозному відтоку. Для пацієнтів з респіраторними симптомами слід докладати зусиль, щоб положення хворого не погіршувало симптоми. Відсутні рандомізовані контрольовані дослідження терапії при анафілаксії, тому терапевтичні рекомендації ґрунтуються на клінічному досвіді, обсерваційних дослідженнях, моделях на тваринах або екстраполяції з умов з подібними проявами.
Внутрішньом’язовий епінефрин (адреналін), уведений у передньобічну частину стегна, є терапією першої лінії при анафілаксії. Внутрішньовенне введення епінефрину є переважним при анафілаксії під час загальної анестезії й потребує відповідного кардіомоніторингу та клінічного досвіду. Повторне введення епінефрину показане, коли пацієнти не реагують на початкову дозу.
Більшість реакцій анафілаксії реагують на 1-2 дози епінефрину. Відсутність відповіді на 2 дози передбачає можливість життєво загрозливої реакції та має спонукати до негайного нарощення реанімаційних заходів, включно з внутрішньосудинною інфузійною терапією. Рефрактерна анафілаксія категоризується як необхідність ≥3 доз епінефрину та може потребувати лікування з безперервною інфузією епінефрину, внутрішньовенними рідинами й іншими реанімаційними заходами. Пацієнти з анафілаксією мають ризик «анафілактичного шоку», який є формою дистрибутивного шоку, що призводить до гіпоперфузії кінцевих органів. Лікування передбачає агресивну рідинну терапію; якщо немає відповіді на внутрішньом’язовий епінефрин, розпочинають безперервну інфузію епінефрину.
Допоміжна терапія анафілаксії охоплює антагоністи H1– та H2-гістамінових рецепторів, інгаляційні бронходилататори, додатковий кисень, інгаляційний епінефрин, внутрішньовенні рідини й системні кортикостероїди. Використання цих терапій ніколи не має затримувати або заміняти лікування внутрішньом’язовим епінефрином і має керуватися найкращими доступними доказами та клінічним судженням.
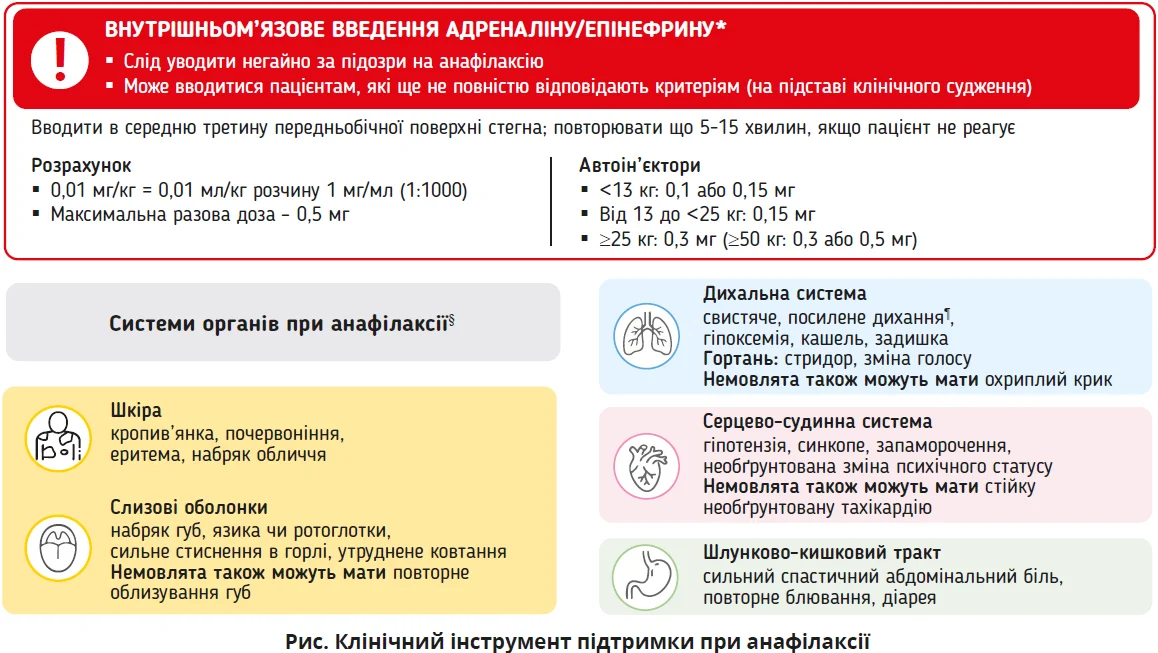
Блок 3. Клінічний інструмент підтримки при анафілаксії
У документі запропоновано використовувати альтернативне дозування епінефрину на підставі віку, оскільки дозування на підставі ваги в догоспітальних умовах пов’язане з помилками в розрахунках і затримками в застосуванні епінефрину, які можуть бути критичними при анафілаксії. Експерти погоджуються, що віковий підхід до дозування (для дітей <12 місяців – 0,1 мг; <6 років – 0,15 мг; ≥6 років – 0,3 мг; підлітки/дорослі – 0,5 мг) може бути простішим у застосуванні в екстрених ситуаціях або спеціалістами, що рідко стикаються з анафілаксією.
Клінічний інструмент підтримки (рис.) зосереджується на поширених або серйозних ознаках/симптомах, віддаючи перевагу ознакам над симптомами, оскільки незрозуміло, як симптоми, про які повідомляє пацієнт, мають впливати на клінічне прийняття рішень. Ознаки є об’єктивними, тоді як симптоми суб’єктивні й можуть бути неправильно інтерпретовані або недооцінені, особливо в немовлят, дітей молодшого віку та пацієнтів у тяжкому стані.
Експерти визнають, що розпізнавання анафілаксії в немовлят і дітей молодшого віку є складним завданням, оскільки вони не можуть повідомити про свої симптоми, а потенційні ознаки алергічних реакцій (наприклад, плач, примхливість) можуть перетинатися з нормальною поведінкою. Критерії Національного інституту алергії та інфекційних захворювань США / Мережі харчової алергії й анафілаксії (NIAID/FAAN) і Всесвітньої організації алергії (WAO) не включають ознаки анафілаксії, які іноді спостерігаються в немовлят і дітей молодшого віку. Інструмент підтримки охоплює такі специфічні ознаки, як охриплий крик (залучення гортані), повторне облизування губ (залучення слизових оболонок) і різкі неспецифічні поведінкові зміни, для покращення розпізнавання в цій віковій групі.
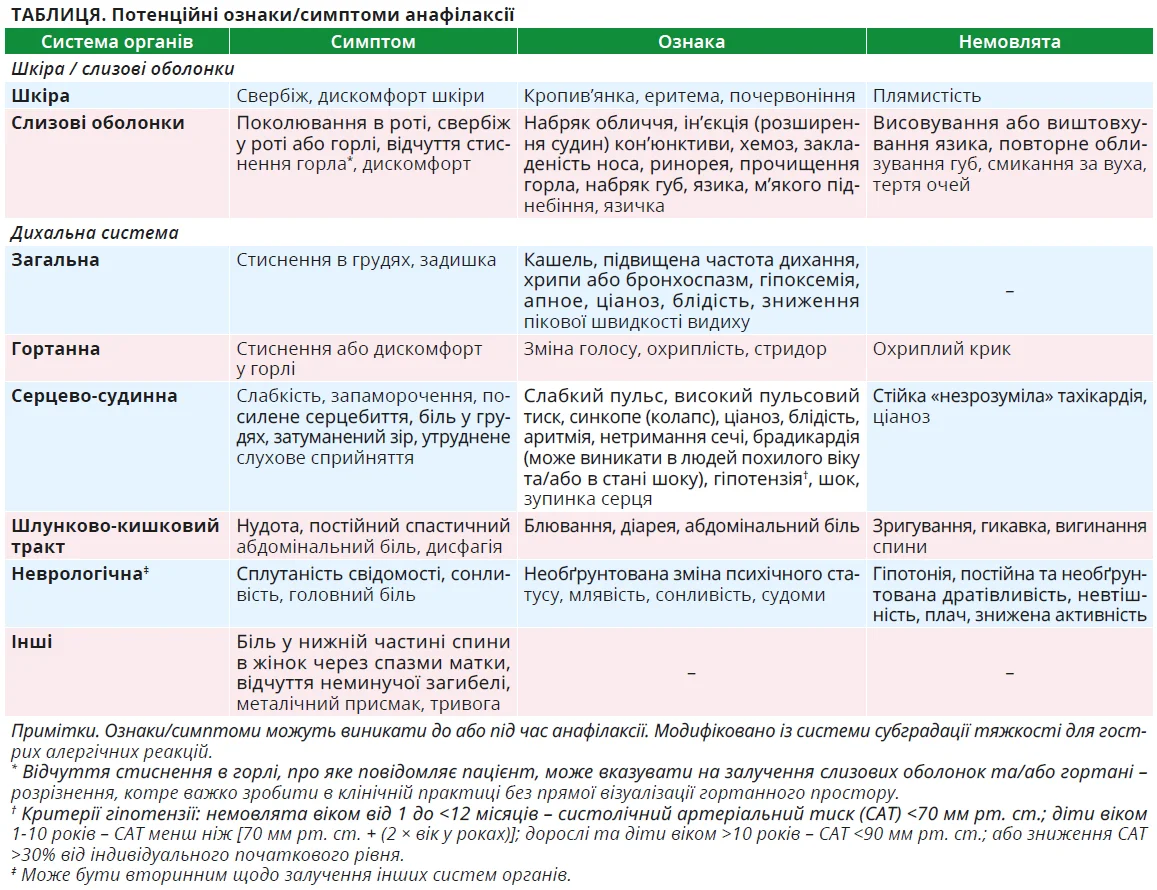
Розділ інструменту підтримки анафілаксії включає специфічні для систем органів ознаки/симптоми, котрі є поширеними та/або серйозними, з особливим виділенням характерних проявів у немовлят для допомоги медичним працівникам, які можуть не мати педіатричної підготовки або досвіду (табл.).
Примітки. * Рекомендації від AAAAI, ACAAI, AAP, CSACI та EAACI. Рекомендації щодо дозування автоін’єкторів можуть не відповідати рекомендаціям виробника. ASCIA рекомендує перехід на автоін’єктор 0,3 мг для дітей з вагою >20 кг. Деякі організації рекомендують дозування на підставі віку: <12 місяців – 0,1 мг; <6 років – 0,15 мг; ≥6 років – 0,3 мг; підлітки/дорослі – 0,5 мг. Інтраназальний епінефрин можна давати пацієнтам з вагою ≥30 кг. Уводьте один спрей (2 мг епінефрину) в одну ніздрю. Якщо симптоми не покращуються або погіршуються після початкового лікування, введіть другу дозу в ту саму ніздрю новим назальним спреєм, починаючи через 5 хвилин після першої дози.
† Алерген включає будь-який тригер анафілаксії (наприклад, харчові продукти, отруту комах, ліки, фізичне навантаження) незалежно від основного механізму. Відсутній відомий вплив алергену означає, що надавач медичних послуг не може визначити, чи була експозиція алергену, або не може ідентифікувати ймовірні алергени. Відомі алергени не потребують підтверджувальних тестів, як у разі, коли підозрілі симптоми розвиваються після укусу комахи в особи без наявного діагнозу.
‡ Шлунково-кишкові симптоми/ознаки, що виникають після впливу непроковтнутого алергену, свідчать про анафілаксію.
Шлунково-кишкові симптоми/ознаки після впливу проковтнутого алергену можуть бути спричинені місцевими та/або системними реакціями, що зумовлює складність їх розрізнення в клінічній практиці.
- У таблиці перелічено можливі ознаки/симптоми анафілаксії, включно з додатковими системами органів і неспецифічними проявами.
¶ «Посилене дихання» стосується зумовленого віком тахіпное, яке не є короткочасним або не зникає самостійно та здійснюється з використанням допоміжних м’язів, ретракції, роздування крил носа чи супроводжується хрипом (у немовлят).
AAAAI – Американська академія алергії, астми й імунології; AAP – Американська академія педіатрії; ACAAI – Американський коледж алергії, астми й імунології; ASCIA – Австралазійське товариство клінічної імунології та алергії; CSACI – Канадське товариство алергії та клінічної імунології; EAACI – Європейська академія алергії та клінічної імунології.