Оновлення щодо класифікації та рутинної діагностики реакцій гіперчутливості на НПЗП: позиція Всесвітньої організації алергії
Переклала й адаптувала канд. мед. наук Світлана Опімах
Реакції гіперчутливості (РГ) на нестероїдні протизапальні препарати (НПЗП) класифікують як негайні (або гострі) й уповільнені. Негайні реакції виникають протягом кількох годин (≤6 годин) після впливу препарату, тоді як уповільнені – протягом >6 годин. Негайні реакції на НПЗП поділяють на чотири клінічні типи: респіраторне захворювання, що загострюється під дією НПЗП (РЗЗДН), шкірне захворювання, що загострюється під дією НПЗП (ШЗЗДН), НПЗП-індукована кропив’янка / ангіоневротичний набряк (НІКА) й індукована одним конкретним НПЗП кропив’янка / ангіоневротичний набряк / анафілаксія (І1НКАА). На відміну від останнього, тип НІКА стосується реакцій на ≥2 НПЗП, які належать до різних хімічних груп (табл. 1). Однак у деяких пацієнтів з НІКА можуть залучатися дві системи органів (як-от шкіра та дихальні шляхи, шкіра та шлунково-кишковий тракт). Такі реакції називають «змішаними» та визначають їх як «легкі» анафілактичні реакції. У педіатрії цей тип реакції є визнаним станом – НПЗП-індукована кропив’янка / ангіоневротичний набряк / анафілаксія (НІКАА). Цю абревіатуру запропоновано поширити на дорослих, і вона використана в цій статті замість НІКА.
НПЗП можуть діяти як чинники, що загострюють, або як кофактори РГ до харчових алергенів. У разі харчової алергії, що загострюється під дією НПЗП (ХАЗДН), НПЗП посилюють РГ до продуктів харчування в осіб, які без приймання НПЗП мають легкі РГ (як-от синдром оральної алергії). При харчовій алергії, що індукується під дією НПЗП (ХАІДН), пацієнти можуть повністю переносити їжу, якщо її вживати окремо, але відчувати системну реакцію (як-от кропив’янку / ангіоневротичний набряк, анафілаксію) після її вживання в поєднанні з НПЗП (табл. 2).
РГ уповільненого типу, спричинені одним конкретним НПЗП (РГУТ1), мають переважно шкірні прояви. Найчастіші з них, як-от фіксований медикаментозний висип (ФМВ), морбіліформний медикаментозний висип (ММВ), симетрична медикаментозна інтертригінозна та згинальна екзантема (СМІЗЕ), контактний дерматит (КД) та фотоалергічний КД (ФАКД) є легкими/помірними. Рідше НПЗП можуть зумовлювати тяжкі шкірні реакції, як-от синдром Стівенса – Джонсона / токсичний епідермальний некроліз і гострий генералізований екзантематозний пустульоз (ГГЕП).
Ця позиція Всесвітньої організації алергії (World Allergy Organization – WAO) має на меті оновити як класифікацію РГ на НПЗП, так і рекомендації щодо їх діагностики.
Діагностика РЗЗДН
Діагноз РЗЗДН можна встановити лише на підставі анамнезу та фізикального огляду. Клініцисти мають підтвердити ознаки кожного компонента тріади: астми, хронічного риносинуситу з носовими полі-пами (ХРСзНП) та респіраторних реакцій на інгібітори ЦОГ-1. Діагноз астми встановлюють на підставі симптомів і ознак зворотної обструкції та/або гіперреактивності бронхів, а ХРСзНП – на підставі симптомів і передньої риноскопії або назальної ендоскопії.
Діагноз РГ до інгібіторів ЦОГ-1 передбачає розвиток гострих симптомів ураження дихальних шляхів після приймання терапевтичної дози інгібітора ЦОГ-1. Анамнез респіраторних реакцій більш ніж на один інгібітор ЦОГ-1 підтверджує перехресну реактивність до НПЗП, що спостерігається при РЗЗДН.
Пероральний провокаційний тест (ПТ) з ацетилсаліциловою кислотою (АСК) є золотим стандартом діагностики РГ до НПЗП, а також чутливим і специфічним для РЗЗДН. Переносимість 325 мг АСК під час ПТ без реакції з боку дихальних шляхів зазвичай виключає РГ до інгібіторів ЦОГ-1. Жоден тест in vitro не є чутливим або надійним для діагностики РЗЗДН.
Діагностика ШЗЗДН
У пацієнтів із ШЗЗДН ПТ з АСК при активній хронічній спонтанній кропив’янці (ХСК) або рецидивній кропив’янці проводити не рекомендується. Пацієнти з неконтрольованою кропив’янкою навряд чи перенесуть ці НПЗП у будь-якій дозі. Наявність в анамнезі шкірних реакцій до ≥2 інгібіторів ЦОГ-1, які належать до різних хімічних груп, підтверджує перехресну реактивність НПЗП, що спостерігається при ШЗЗДН.
Діагностика НІКАА
Для діагностики НІКАА застосовували тест активації базофілів (ТАБ). Чутливість ТАБ є високою, але він має дуже низьку специфічність, тому ним тепер не послуговуються.
Пероральні ПТ є золотим стандартом для доказу РГ до НПЗП. Однак у пацієнтів без ХСК, які повідомляють про нещодавні (<5 років тому) та добре задокументовані уртикарні, або ангіоневротичні, або анафілактичні реакції на ≥2 хімічно не пов’язані НПЗП, можна діагностувати НІКАА анамнестично. Пацієнтам із сумнівними чи давніми реакціями (>5 років тому) на ≥2 різні НПЗП рекомендовано проводити ПТ з АСК. Пацієнтам з позитивною реакцією підтверджують діагноз НІКАА. Пацієнтам, які переносять ПТ з АСК, слід виконати ПТ з підозрюваним НПЗП. ПТ є найкращим способом розрізнити НІКАА й І1НКАА, а також виключити РГ до НПЗП. Через занепокоєння щодо побічних ефектів АСК, зокрема синдрому Рея, більшість європейських дитячих алергологів не проводять ПТ з АСК. Протоколи ПТ розглядають початок з низької дози (тобто однієї десятої або чверті терапевтичної дози). У двохетапних тестах більшість реакцій на другий крок виникають через 60 хвилин, тому рекомендовано триваліше спостереження після другої дози (до 120 хвилин).
Діагностика І1НКАА
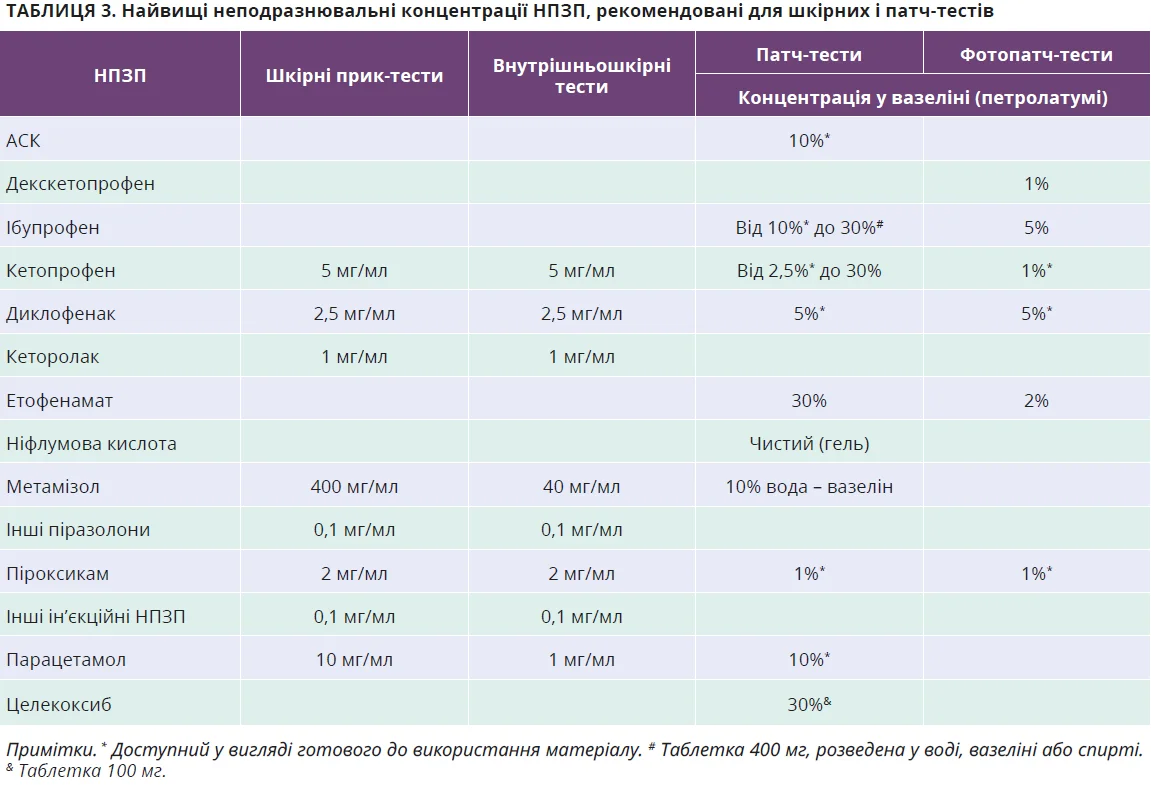
Діагноз І1НКАА ґрунтується на анамнезі негайних уртикарних, або ангіоневротичних, або анафілактичних реакцій на один НПЗП чи на ≥2 НПЗП, що належать до однієї хімічної групи, в пацієнта без ХСК. Діагноз вважається встановленим, якщо після реакції (-й) в анамнезі пацієнт має толерантність до хімічно не пов’язаних НПЗП. Для діагностики І1НКАА можуть бути корисними шкірні тести (ШТ) з підозрюваним НПЗП. У таблиці 3 наведено найвищі неподразнювальні концентрації НПЗП для ШТ. Проте ШТ не можна рекомендувати для більшості НПЗП, оскільки вони не стандартизовані та їхня негативна прогностична цінність іще не встановлена. ПТ з підозрюваними НПЗП протипоказані пацієнтам з тяжкою анафілаксією. Найефективнішою діагностичною методикою в пацієнтів, які повідомляють про І1НКАА, є ПТ з АСК або іншим потужним інгібітором ЦОГ-1, як-от ібупрофен, якщо АСК є підозрюваним препаратом.
Діагностика ХАЗДН/ХАІДН
Пацієнтів, які повідомляють про негайні шкірні та/або анафілактичні реакції на НПЗП, слід ретельно розпитати про часовий інтервал між впливом НПЗП та останнім прийомом їжі, а також про всі продукти, що вони споживали протягом 4 годин до або після приймання НПЗП. Вони мають пройти алергологічне тестування (ШТ, прик-тести й аналізи на специфічні IgE) з основними харчовими алергенами відповідного регіону. Пацієнти з позитивними тестами на продукти мають пройти ПТ з відповідними НПЗП з уникненням причинних продуктів протягом 4 годин до та після ПТ.
Діагностика РГУТ1
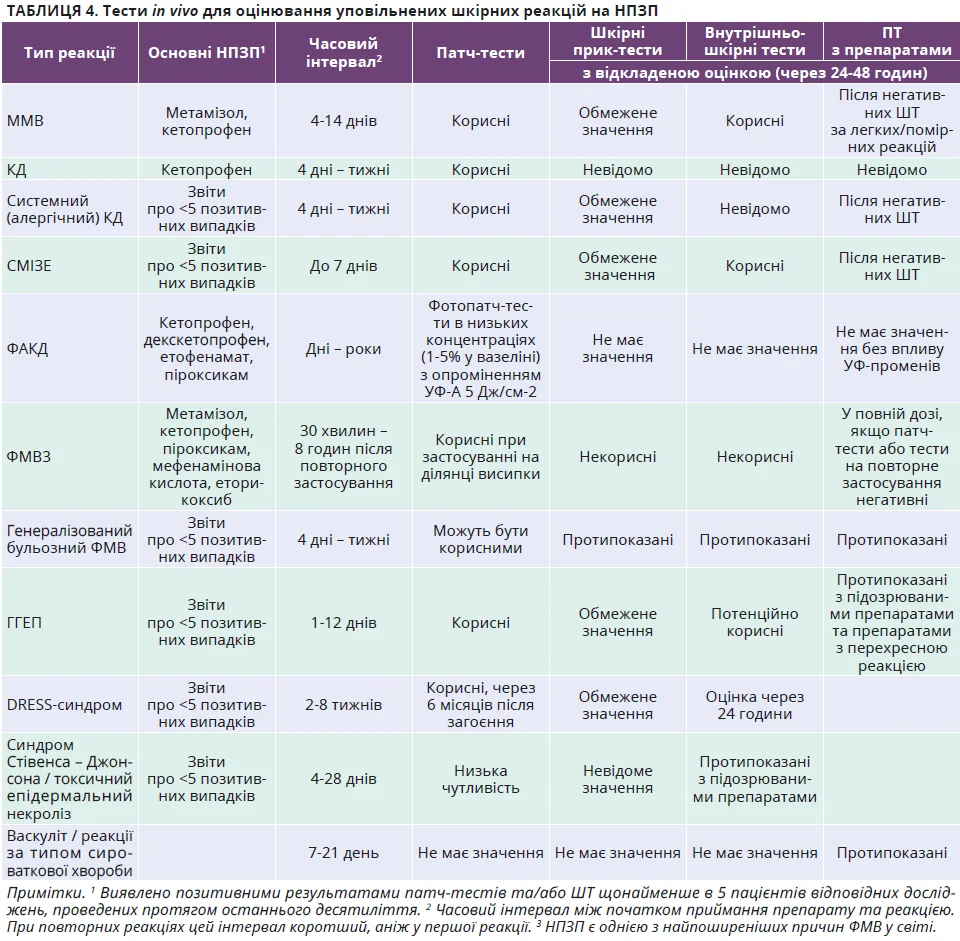
Діагноз головним чином ґрунтується на клінічному анамнезі та тестах in vivo, відібраних відповідно до типу реакції (табл. 4). Для ідентифікації причинного НПЗП, а також для оцінювання перехресних РГ використовують патч-тести, шкірні прик-тести та внутрішньошкірні тести з відкладеною оцінкою. Лише обмежена кількість молекул для патч-тестування доступна у вигляді готового до використання матеріалу (табл. 3). Матеріал для тестування НПЗП, не доступний у готовому вигляді, має готуватися власними силами з препаратів, що використовують пацієнти. Матеріал треба змішувати з вазеліном, щоб мати активний інгредієнт у кінцевому 10% розведенні.
Висновки
Оновлена та правильна класифікація РГ на НПЗП має важливий вплив на діагностику й ведення пацієнтів, які повідомляють про такі реакції, позитивно впливає на надання медичної допомоги та результати лікування пацієнтів, особливо для тих, у кого РГ до НПЗП виключені.
Література
Romano A., Valluzzi R.L., Alvarez-Cuesta E., Ansotegui I., Asero R., et al. Updating the classification and routine diagnosis of NSAID hypersensitivity reactions: a WAO statement. World Allergy Organ. J. 2025; 18 (8): 101086. doi: 10.1016/j.waojou.2025.101086.