Лікування та профілактика алергічних реакцій на радіоконтрастні засоби: консенсусна позиція Американського коледжу радіології та Американської академії алергії, астми й імунології
Підготувала лікарка-алерголог Ірина Калікіна
Йодовмісні контрастні засоби (ЙКЗ) широко використовуються в сучасній діагностичній візуалізації, особливо при КТ-дослідженнях. Хоча перехід на низькоосмолярні засоби (НОКЗ) значно знизив частоту гострих реакцій, питання премедикації та лікування побічних ефектів залишаються актуальними через розбіжності між практичними настановами в алергології/імунології та радіології, європейськими й північноамериканськими рекомендаціями. Для вирішення цих суперечностей було створено спеціальну багатодисциплінарну робочу групу експертів. У матеріалі розглядаються ключові зміни та питання, що лишаються проблемними до сьогодні.
Визначення понять у документі
Побічні реакції на ЙКЗ охоплюють: негайні реакції (протягом 1 години після введення незалежно від того, чи опосередковані вони IgE), відстрочені (більш ніж через 1 годину), нефротоксичні, гемодинамічні (перерозподіл рідин, екстравазація) тощо.
Реакції гіперчутливості – імуноопосередковані побічні реакції з негайним (протягом 1 години) або відстроченим початком (далі в документі – негайні та відстрочені реакції).
Симптоми негайних реакцій гіперчутливості, включно з гіпотензією, тахікардією, брадикардією та бронхоконстрикцією, можуть виникати після введення ЙКЗ через інші механізми. Іноді важко визначити, чи є реакція імуноопосередкованою відповіддю на ЙКЗ, чи має іншу основну причину. Тому важливо документувати всі симптоми та час їх початку й лікування в полі «Алергії» та за можливості в радіологічний звіт електронного запису. При невизначеності, чи має реакція імуноопосередкований характер, симптоми слід лікувати як реакцію гіперчутливості, подальша оцінка алергологом корисна після стабілізації пацієнта.
Під премедикацією мається на увазі використання глюкокортикостероїдів з антигістамінними препаратами або без них.
Негайні реакції
Негайні реакції на НОКЗ та ізоосмолярні контрастні засоби виникають у 0,3-1,4% ін’єкцій і найчастіше є легкими (0,2-0,5%) або помірними (0,04-0,1%). Тяжкі реакції виникають у 0,005-0,06%, летальні – в 0,0006%.
Більшість негайних реакцій не-IgE-опосередковані, хоча IgE-опосередковані також виникають. Не-IgE-реакції є результатом вивільнення медіаторів з тучних клітин через неспецифічне зв’язування з мембранними рецепторами, осмолярний ефект або активацію системи комплемент – кінін. Позитивні шкірні тести підтверджують IgE-опосередкований патогенез деяких реакцій, особливо тяжких із серцево-судинними симптомами.
Градація реакцій
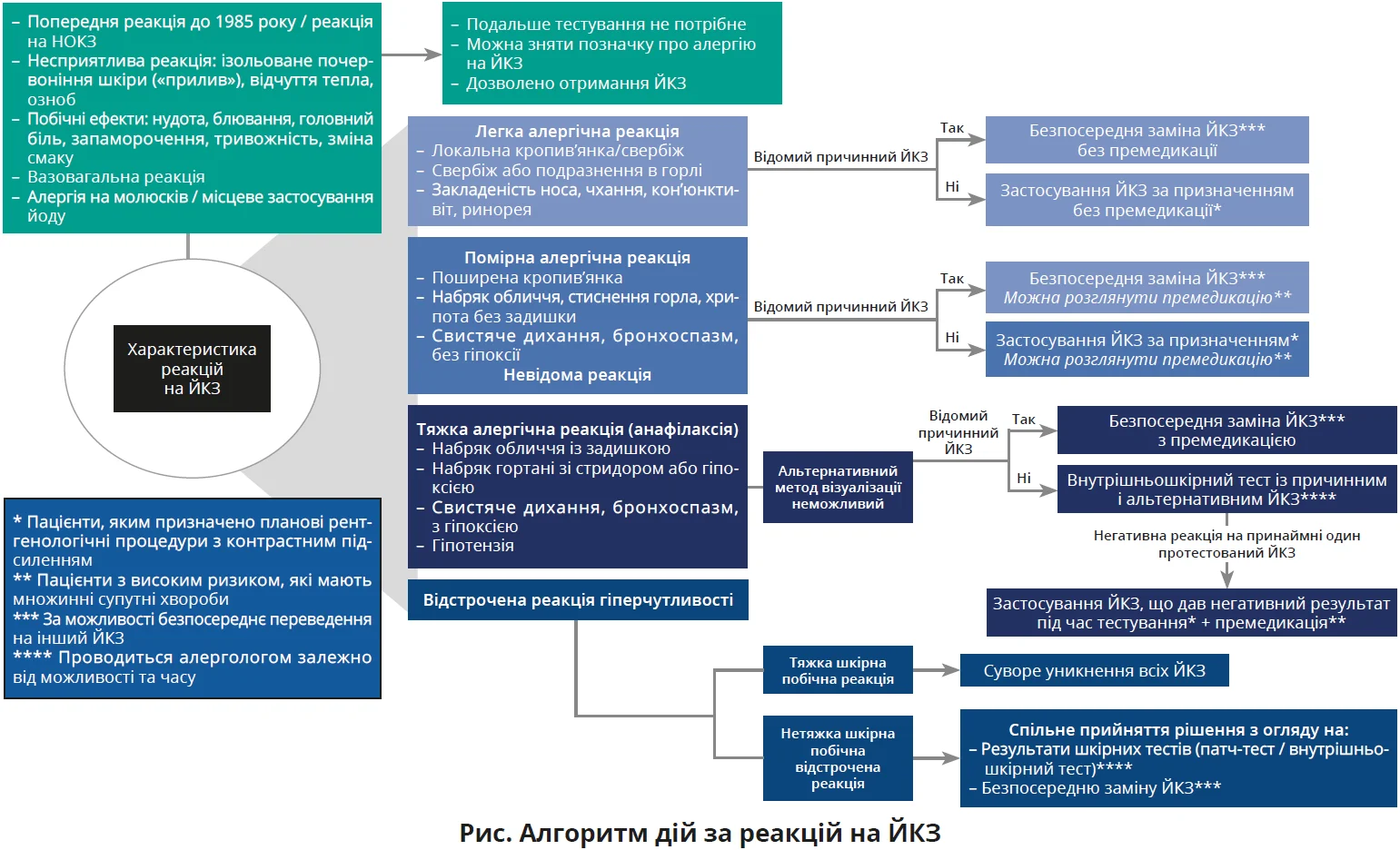
Американський коледж радіології (ACR) категоризує побічні реакції на «алергоподібні» та неімуноопосередковані. Негайні реакції гіперчутливості поділяють на легкі (самолімітовані, непрогресивні), помірні (мають виражені симптоми без зміни життєво важливих показників, потребують лікування), тяжкі (життєво загрозливі, включають анафілаксію).
Неімуноопосередковані побічні реакції або непереносимість (синонімічні з фізіологічними реакціями) не потребують лікування та премедикації для майбутніх уведень ЙКЗ: ізольовані нудота чи блювання без інших системних симптомів, озноб або відчуття тепла, головні болі, зміна смаку, запаморочення без гіпотензії, а також реакції, що потребують уваги персоналу (вазовагальні реакції, аритмії, судоми).
Анафілаксія
Анафілаксію на ЙКЗ слід розглядати при гострому початку протягом хвилин після введення за відсутності інших тригерів. Діагноз імовірний за наявності двох або більше критеріїв:
- залучення шкіри та/або слизових оболонок;
- порушення функції дихання (респіраторний компроміс);
- знижений артеріальний тиск або дисфункція кінцевих органів (тяжка гіпотензія може маскувати інші симптоми: анафілаксію слід розглядати при гострій тяжкій гіпотензії, якщо немає інших причин для її розвитку);
- значне блювання та/або тяжка діарея (ці шлунково-кишкові симптоми ізольовано не відповідають критеріям анафілаксії та мають бути значно тяжчими, ніж типове швидкоминуче блювання, що може бути побічним ефектом ЙКЗ).
Оскільки більшість випадків виникають протягом 15-30 хвилин після введення, з коротшою затримкою при тяжчих реакціях, моніторинг усіх пацієнтів має відбуватися в цих часових межах.
Визначення рівня триптази
Підвищений рівень триптази в сироватці (зібраної між 30 хвилинами та 2 годинами (щонайбільше 6 годинами) після початку симптомів) підтверджує діагноз, але не відіграє ролі в умовах швидкої клінічної діагностики й лікування. Нормальний рівень триптази не виключає анафілаксію.
Анафілаксія проти вазовагальної реакції
Вазовагальна реакція є важливою в диференційній діагностиці анафілаксії. Адже її ознаки також охоплюють блідість, слабкість, нудоту, блювання, надмірне потовиділення, брадикардію та гіпотензію. Пацієнти з вазовагальними реакціями в анамнезі не потребують премедикації перед повторним впливом контрасту.
- Ознаки вазовагальної реакції: відсутність шкірних проявів (кропив’янки, ангіоневротичного набряку, почервоніння, свербежу), брадикардія.
- Ознаки анафілаксії: шкірні прояви в більшості випадків, тахікардія (брадикардія може виникати пізніше через кардіоінгібіторний рефлекс).
Правильне розпізнавання анафілаксії є критичним: затримка введення епінефрину є фактором ризику несприятливих наслідків!
Симптоми анафілаксії можуть бути різноманітними та швидко змінюватися, тому потрібен постійний моніторинг стану пацієнта. Два найважливіші кроки в лікуванні анафілаксії на ЙКЗ: припинення інфузії ЙКЗ (якщо триває) та введення епінефрину.
Епінефрин є першою лінією лікування анафілаксії. Абсолютних протипоказань для використання епінефрину не існує, включно з коморбідністю (серцеві хвороби, вік, слабкість тощо). Епінефрин протидіє ефектам медіаторів анафілаксії та припиняє їх подальше вивільнення.
Дозування: внутрішньом’язова ін’єкція епінефрину, набрана з ампули через шприц, 0,01 мг/кг у концентрації 1:1000 (1 мг/мл) з максимальною разовою дозою 0,5 мг (для маси тіла >50 кг), може повторюватися в тяжких випадках. У рідкісних випадках тривалої анафілаксії може знадобитися внутрішньовенна інфузія епінефрину (концентрація – 1:10 000).
Якщо досвід персоналу в наборі й уведенні епінефрину обмежений, автоін’єктор може мінімізувати помилки та прискорити введення епінефрину. Доступні автоін’єктори з попередньо визначеними дозами: 0,3 мг для пацієнтів з масою тіла >30 кг і 0,15 мг для дітей вагою <25-30 кг. Епінефрин потрібно вводити в широкий латеральний м’яз передньолатеральної частини стегна для оптимального всмоктування. Затримка введення епінефрину була пов’язана з летальними випадками анафілаксії та підвищеним ризиком двофазних реакцій.
Усі інші види терапії слід застосовувати за потреби при анафілаксії. Реанімація рідиною при гіпотензії, положення лежачи або Тренделенбурга. Додатковий кисень за респіраторних симптомів. H1– та H2– антигістамінні препарати зазвичай уводяться, але існують лише непрямі докази ефективності: H1 впливають лише на шкірні прояви. Глюкокортикоїди не відіграють ролі в гострому лікуванні через повільний початок дії та відсутність доказів запобігання двофазній анафілаксії.
Незалежно від тяжкості всі пацієнти мають перебувати під наглядом до повного вирішення ознак і симптомів анафілаксії.
Запобігання негайним реакціям на ЙКЗ
Перші дослідження профілактики кортикостероїдами проводилися для запобігання рецидивним негайним реакціям з високоосмолярними контрастними засобами (ВОКЗ). Протоколи включали пероральні глюкокортикоїди та H1-антигістамінні препарати (з H2-антигістамінними й ефедрином або без них) для запобігання неспецифічному вивільненню гістаміну з циркулювальних базофілів.
Дослідження мали значні варіації в препаратах і часі введення (преднізолон 50 мг за 13, 7 і 1 годину; метилпреднізолон 32 мг за 12 і 2 години до ЙКЗ).Глюкокортикоїди діють через кілька годин, зумовлюючи гостру базопенію, що забезпечує основу ефективності.
Наразі ризик побічних реакцій істотно знизився з поширенням використання НОКЗ. Немає високоякісних доказів користі премедикації кортикостероїдами для запобігання рецидивним реакціям за НОКЗ через варіації протоколів і низьку частоту тяжких реакцій. Попри недоведені переваги, опитування 2009 року показало зростання підтримки схем премедикації порівняно з 1995 роком серед радіологів.
Чи рекомендована премедикація для пацієнтів з тяжкими та помірними реакціями на ЙКЗ в анамнезі?
При розробленні рекомендацій робоча група надала пріоритет потенційній користі премедикації для пацієнтів з тяжкими реакціями в анамнезі порівняно з потенціалом шкоди від премедикації (дуже низький ступінь достовірності доказів).
Прямі ризики премедикації кортикостероїдами (загалом вважаються незначними): тимчасова безсимптомна гіперглікемія (≤48 годин), лейкоцитоз, безсоння, зміни настрою, потенціал підвищеного ризику інфекції.
Непрямі ризики премедикації: затримка діагностики через час, потрібний для завершення режиму премедикації (багато звітів визначають короткостроковий прийом як такий, що триває до 30 днів, а не 12- або 13-годинний режим лікування, рекомендований ACR), і тривала госпіталізація для стаціонарних пацієнтів.
Коли анамнез або наявні супутні стани (наприклад, мастоцитоз) указують на високий ризик розвитку тяжкої анафілаксії, баланс між потенційною користю та потенційною шкодою (в тому числі непрямою) свідчить на користь застосування премедикації системними стероїдами з антигістамінними препаратами або без них.
Для пацієнтів з анамнезом помірної реакції найдоцільнішим є спільне з лікарем прийняття рішення з огляду на індивідуальні ризики та переваги.
Чи рекомендована премедикація для пацієнтів з легкими реакціями на ЙКЗ в анамнезі?
Премедикація не рекомендується для пацієнтів з легкими реакціями в анамнезі через несприятливе співвідношення користь/ризик. В окремих випадках можливе індивідуальне рішення після обговорення з пацієнтом.
Чи слід одразу робити заміну потенційно причинного ЙКЗ альтернативним?
Безпосередній перехід від потенційно винного ЙКЗ може захистити від повторної реакції та бути ефективнішим за премедикацію.
Дослідження (Абе, Мак-Дональда та співавт.
і метааналізні дані) послідовно демонструють обмежену ефективність премедикації: вона лише незначно знижує або взагалі не впливає на частоту повторних реакцій. Натомість перехід на альтернативний ЙКЗ виявився значно ефективнішим, знижуючи ризик повторних реакцій на 61% порівняно з використанням того самого агента.
Робоча консенсусна група рекомендує заміну при відомому провокувальному агенті для реакцій усіх ступенів тяжкості, «коли це можливо». Адже обмеженнями можуть стати: відсутність документованого винного ЙКЗ (лише 1,6% пацієнтів знають агент), логістичні складнощі, інституційні контракти з переважними постачальниками, обмеження багатодозових ін’єкторів та економічні фактори.
Відстрочені реакції
Відстрочені реакції вважаються менш поширеними за гострі та становлять 0,5-23% всіх реакцій гіперчутливості на ЙКЗ. Проте частота відстрочених реакцій важко піддається точній оцінці через відтермінований початок (від годин до тижня), труднощі встановлення причинно-наслідкового зв’язку, незвернення або неправильну клінічну оцінку.
Відстрочені реакції пов’язані з Т-клітинно-опосередкованим механізмом. Алергологічні дослідження (шкірне тестування) вказують на імунологічний механізм у >50% випадків. Неіонні димерні ЙКЗ (йодиксанол) асоціюються з більшою кількістю шкірних реакцій порівняно з мономерними.
Корейський огляд >74 000 реакцій показав, що відстрочені реакції становили 11,4% всіх контрастних реакцій, >99% з них проявлялися шкірними симптомами, 88% – макулопапульозною екзантемою. Більшість класифікуються як легкі за ACR, але описано й тяжкі шкірні реакції: гострий генералізований екзантематозний пустульоз, DRESS-синдром, синдром Стівенса – Джонсона / токсичний епідермальний некроліз.
Чи слід використовувати премедикацію та/або заміну ЙКЗ у пацієнтів з анамнезом відстроченої реакції?
Наявні дані не підтверджують ефективність премедикації як стратегії профілактики повторних реакцій. Лише невелике ретроспективне дослідження показало можливу користь від застосування стероїдів до та після втручання в разі нетяжких відстрочених реакцій. Перехресна реактивність між ЙКЗ вища при відстрочених реакціях порівняно з негайними. Тому пацієнти з тяжкими шкірними реакціями повинні суворо уникати ЙКЗ надалі. Формальні рекомендації щодо безпосереднього переходу для нетяжких реакцій неможливі – рішення приймають пацієнт і лікар залежно від показань.
Міфи про ЙКЗ
Чи є алергія фактором ризику для негайних або відстрочених реакцій на ЙКЗ? Дослідження 1975 року в 112 003 пацієнтів показало асоціацію алергії з вищою частотою побічних реакцій на ВОКЗ. Однак це дослідження мало методологічні слабкості: дані отримано через анкетування без підтверджувального тестування, відсутність оцінки самоописаного анамнезу, неможливість відрізнити анафілаксію від вазовагальних та інших реакцій.
Чи пов’язана алергія на морепродукти з підвищеним ризиком анафілаксії від ЙКЗ та чи є вона показанням для премедикації? Опитування 2008 року показало, що більшість радіологів проводять скринінг на алергію на морепродукти та вводять премедикацію. Дослідження Шехаді, ймовірно, є джерелом помилкової думки. Чітка асоціація між алергією на морепродукти й ризиком реакцій на ЙКЗ не встановлена.
Пацієнти, які самостійно повідомили про алергію на морепродукти, та пацієнти з підтвердженою IgE-опосередкованою гіперчутливістю до ракоподібних не мають підвищеного ризику негайної або відстроченої реакції на ЙКЗ порівняно із загальною популяцією.
Чи пов’язана алергія на йод з підвищеним ризиком анафілаксії від ЙКЗ та чи є вона показанням для премедикації? Механізм реакцій на ЙКЗ пов’язаний, найімовірніше, з фізико-хімічними властивостями засобів, а не з умістом йоду. Сам йод не є частим алергеном, адже популяція піддається впливу йоду через йодовану сіль. Немає доказів підвищеного ризику реакцій на контрастні засоби в пацієнтів з «алергією на йод». Пацієнти з йодид-індукованим сіалоаденітом або реакцією на йодид калію також не є кандидатами для премедикації.
Чи є попередня негайна реакція на гадолінієвий контрастний засіб (ГКЗ) показанням для премедикації перед впливом контрасту? Кілька досліджень показали підвищений ризик реакції на ЙКЗ у пацієнтів з анамнезом реакції на ГКЗ, однак це були самозвітні реакції, деякі з яких не були імуноопосередкованими (наприклад, головний біль, запаморочення або реакція в місці ін’єкції). З фармакологічного погляду немає подібності між структурами ЙКЗ та ГКЗ для перехресної реактивності. Побічні реакції на ГКЗ виникають рідше (анафілаксія – 0,004-0,7%, тяжкі реакції – 0,001-0,01%). Наразі немає доказів, що підтверджують премедикацію для ЙКЗ через анамнез реакції на ГКЗ.
Шкірне тестування та швидка МЕДИКАМЕНТОЗНА десенсибілізація
Чи треба проводити шкірне тестування на ЙКЗ при анамнезі негайних реакцій? Європейські настанови рекомендують шкірне тестування з винним агентом і альтернативними контрастами для ідентифікації переносимого агента. У США таке тестування не проводиться рутинно через обмежений доступ.
Методика включає прик-тест з нерозведеними ЙКЗ і внутрішньошкірне тестування з розведенням 1:10. Тестування протягом 6 місяців після реакції має вищу чутливість. Результати внутрішньошкірних тестів можуть не мати оптимальної специфічності через подразнювальну дію; і навпаки, негативний шкірний тест не виключає повторної реакції. Направлення до алерголога може бути корисним за тяжких реакцій, але варто зважати, що близько 7% пацієнтів з негативним тестом реагували при повторному введенні ЙКЗ.
Чи треба проводити шкірне тестування на ЙКЗ для пацієнтів з анамнезом відстроченої реакції? Сьогодні використовуються патч-тестування та відстрочене внутрішньошкірне тестування (описана неподразнювальна концентрація – 1:10, оцінка результату через 24-72 години). Формальні рекомендації неможливі: точність діагностики недостатньо вивчена, рішення приймається індивідуально (особливо в разі нетяжких шкірних реакцій).
Чи слід використовувати шкірне тестування як інструмент попереднього скринінгу в пацієнтів без анамнезу реакцій? Ні. Емпіричне тестування надзвичайно низькочутливе (~0%) і не прогностичне для майбутніх реакцій, попередній скринінг не рекомендується.
Яку роль відіграє швидка десенсибілізація до ЙКЗ? Швидка десенсибілізація до ліків – це процедура, що використовується для індукції тимчасової толерантності до препарату в пацієнтів з попередньою негайною реакцією гіперчутливості, коли немає ідеальних альтернатив лікування. Протоколи успішно проводилися в пацієнтів з анафілаксією в анамнезі для коронарної ангіографії. Премедикація стероїдами або антигістамінними препаратами застосовувалася в усіх опублікованих протоколах швидкої десенсибілізації до ліків.
Література
Wang C., Ramsey A., Lang D., Copaescu A.M., Krishnan P., et al. Management and prevention of hypersensitivity reactions to radiocontrast media: a consensus statement from the American College of Radiology and the American Academy of Allergy, Asthma & Immunology. Radiology. 2025; 315 (2): e240100. doi: 10.1148/radiol.240100.