Огляд коморбідних станів атопічного дерматиту
Переклала й адаптувала д-р мед. наук Лариса Стрільчук
Атопічний дерматит (АД) – це поширене захворювання шкіри, котре вражає близько 20% дітей раннього віку та 3-5% дорослих. Патогенез АД є складним й охоплює як генетичні, так і екологічні чинники ризику. АД притаманний вагомий системний запальний компонент, який може спричиняти розвиток таких коморбідних станів, як серцево-судинні хвороби.
Клінічні прояви АД є дуже різноманітними, але близько половини пацієнтів зазначають, що найдошкульнішими симптомами виступають свербіж, сухість, лущення й подразнення шкіри. Близько 10% пацієнтів відзначають болючість шкіри та порушення сну як другі за значущістю симптоми.
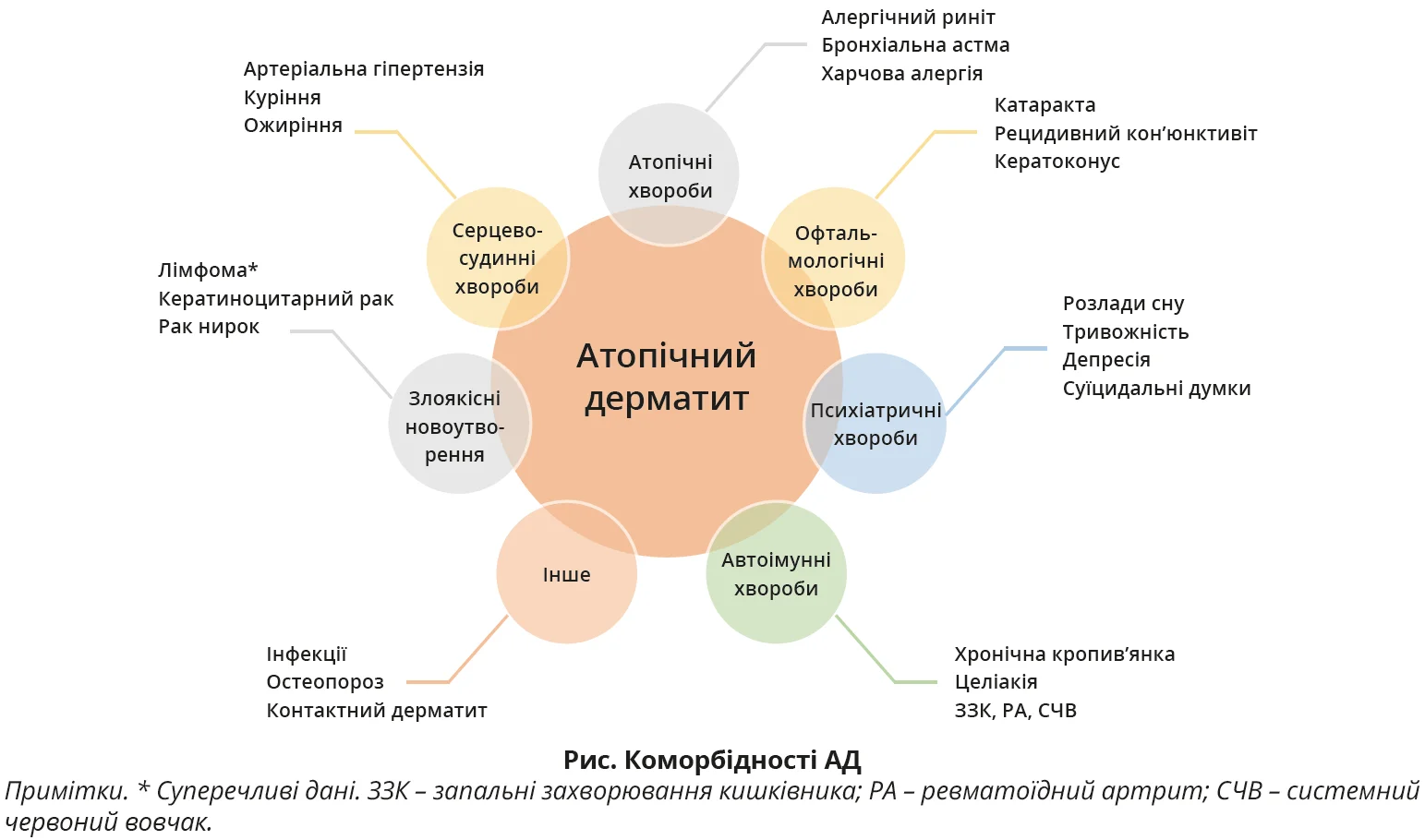
АД характеризується атопічними та неатопічними коморбідними станами, які охоплюють офтальмологічні, психіатричні, серцево-судинні й автоімунні хвороби, а також злоякісні пухлини (рис.). У пацієнтів з активною формою АД ризик розвитку коморбідностей є вищим, аніж у тих, які перебувають у ремісії. Цей ризик також зростає зі збільшенням тяжкості хвороби. Оскільки різні комор бідності можуть бути пов’язані з певними фенотипами АД, вони є важливими не лише через їхній внесок у загальний тягар хвороби, а й через вплив на вибір терапії. Наприклад, у разі кон’юнктивіту перевагу віддають циклоспорину, при супутній бронхіальній астмі (БА) – дупілумабу, при ревматоїдному артриті (РА) – метотрексату або інгібіторам Янус-кіназ, у разі вогнищевої алопеції – інгібіторам Янус-кіназ.
Атопічні коморбідності
АД розглядають як найбільш ранній клінічний прояв так званого атопічного маршу, що включає також БА, алергічний риніт (АР) і харчову гіперчутливість. Для діагностики БА й АР, пов’язаних з АД, використовують визначення рівня специфічного імуноглобуліну E (IgE) та шкірні прик-тести.
Найпоширенішими атопічними коморбідностями в дорослих з АД є АР (27,5%) і БА (40,5%). Показники поширеності є вищими в разі тяжкого перебігу АД і його початку в дитячому віці. Поширеність харчової гіперчутливості й харчової алергії серед осіб з АД становить 28,6 та 24,1% відповідно. У пацієнтів з АД також підвищена поширеність еозинофільного езофагіту.
Офтальмологічні коморбідності
Найпоширенішими офтальмологічними розладами на тлі АД є передні субкапсулярні катаракти, рецидивний кон’юнктивіт і кератоконус. Рідше трапляються кератит, глаукома та задні субкапсулярні катаракти.
Загальна поширеність кон’юнктивіту серед пацієнтів з АД становить 31,7%. Кон’юнктивіт частіше виникає в пацієнтів з активним перебігом АД. Найпоширенішими підтипами кон’юнктивіту серед хворих на АД є ринокон’юнктивіт і алергічний кон’юнктивіт (32,9 та 31,8% відповідно).
До розвитку офтальмологічних коморбідностей призводить взаємодія запалення, механічного стресу, порушень бар’єрної функції та впливу мікроорганізмів. Кон’юнктивіт, блефарит і кератит можуть бути не лише проявами основного захворювання, а й побічними ефектами терапії дупілумабом, що спостерігалися у 29,8; 22,0 та 1,4% випадків відповідно.
Психіатричні й неврологічні коморбідності
Висока поширеність порушень сну, соціальної ізоляції, стигматизації та вираженого свербежу спричиняє підвищення ризику тривожних розладів, депресії та суїцидальності в пацієнтів з АД. Психіатричні коморбідності збільшують тягар хвороби як у дорослих, так і в дітей. Продемонстровано, що майже кожний шостий пацієнт з АД мав клінічну депресію, кожний четвертий – депресивні симптоми, а кожний восьмий – суїцидальні думки. Загалом серед пацієнтів з АД ризик розвитку депресії та тривожних розладів є вдвічі вищим, а ризик суїцидальних думок – учетверо вищим порівняно з особами без АД.
Порівняно з дітьми в дорослих АД був пов’язаний з вищим ризиком розвитку депресії. Депресивні симптоми зменшуються при застосуванні різних методів лікування АД, включно з топічною, пероральною, системною та біологічною терапією.
АД також негативно впливає на якість сну. Порушення сну спостерігаються в 47-80% дітей і 33-90% дорослих з АД. Зі зростанням тяжкості АД підвищується як поширеність, так і вираженість порушень сну. Основним чинником, що погіршує якість сну, є цикл «свербіж – розчісування», найвираженіший у нічний час. У дітей порушення сну можуть призводити до затримки нейророзвитку, синдрому дефіциту уваги з гіперактивністю, підвищення частоти неврологічних захворювань (мігрені, епілепсії).
Автоімунні коморбідності
У дорослих пацієнтів з АД, особливо серед курців, частіше трапляються автоімунні хвороби, зокрема дерматологічні, шлунково-кишкові та ревматологічні, ніж у осіб без АД. У пацієнтів з АД ризик розвитку хронічної кропив’янки, целіакії, запальних захворювань кишківника (ЗЗК), системного червоного вовчака та РА в 1,5-2 рази вищий, аніж у загальній популяції.
Пацієнтам з вітиліго, особливо тим, у кого хвороба дебютувала в ранньому віці або супроводжується вогнищевою алопецією, властива підвищена схильність до АД. Відношення шансів розвитку вогнищевої алопеції в пацієнтів з АД зростає в 10 разів.
Великомасштабне дослідження показало підвищений відносний ризик розвитку РА, хвороби Крона й виразкового коліту в пацієнтів з АД (1,72; 1,34 та 1,25 відповідно).
Серцево-судинні коморбідності та зв’язок з метаболічним синдромом
Хоча дані щодо зв’язку АД з надмірною масою тіла й ожирінням залишаються суперечливими, метааналіз засвідчив, що АД супроводжується вищою поширеністю надмірної ваги й ожиріння, а зниження маси тіла сприяє зменшенню вираженості симптомів екземи.
Недавній систематичний огляд показав, що приблизно кожний шостий пацієнт з АД страждає на артеріальну гіпертензію (АГ). З підвищеною ймовірністю розвитку АГ асоціюються середньотяжкий і тяжкий перебіг АД, але не легкі форми. Ризик АГ у пацієнтів з АД збільшують системне запалення, хронічні порушення сну, підвищена частота ожиріння, а також застосування системних кортикостероїдів і циклоспорину А.
Дані щодо зв’язку між АД і метаболічним синдромом є суперечливими. В одному крос-секційному дослідженні було виявлено підвищену поширеність компонентів метаболічного синдрому серед пацієнтів з АД, проте систематичні огляди вказують, що АД асоціюється лише з центральним ожирінням.
Злоякісні новоутворення
Дані щодо ризику розвитку лімфом у пацієнтів з АД залишаються суперечливими. У систематичному огляді, який виявив незначне підвищення ризику лімфоми при тяжкому перебігу АД, підкреслюється важливість диференційної діагностики між АД і шкірною Т-клітинною лімфомою, особливо в дорослих з тяжким перебігом або пізнім початком хвороби.
Європейське багатоцентрове дослідження зафіксувало 4-разове підвищення захворюваності на лімфому серед дітей, які отримували лікування такролімусом, і менш ніж 2-разове підвищення захворюваності на шкірну Т-клітинну лімфому в дорослих, які застосовували місцеві інгібітори кальциневрину порівняно з пацієнтами, що використовували топічні кортикостероїди. Аналогічно когортне дослідження з 10-річним періодом спостереження за дітьми з АД, які застосовували місцевий пімекролімус щонайменше 6 тижнів, виявило 2,6-разове підвищення стандартизованого відношення захворюваності на лімфому. Водночас дані досліджень середнього рівня доказовості свідчать про те, що застосування топічних інгібіторів кальциневрину не підвищує ризику онкологічних захворювань у пацієнтів з АД, а отже, їх використання в рекомендованому режимі є безпечним.
У нещодавньому ретроспективному дослідженні за участю дорослих пацієнтів з АД, які отримували лікування дупілумабом, зафіксовано оборотну доброякісну лімфоїдну реакцію, що імітувала шкірну Т-клітинну лімфому.
Згідно із систематичним оглядом і метааналізом популяційних когортних досліджень АД асоціюється зі збільшенням ризику розвитку кератиноцитарного раку та раку нирок, але, навпаки, має захисний ефект щодо раку легень і органів дихальної системи.
Інші коморбідні стани (інфекції, остеопороз і контактний дерматит)
Порушення бар’єрної функції шкіри, розлади вродженого імунітету, знижені рівні протимікробних пептидів, колонізація Staphylococcus aureus і зміни шкірного мікробіому спричиняють підвищення частоти інфекцій у пацієнтів з АД. Ослаблення клітинного імунітету призводить до частіших інфекцій, зумовлених вірусами Herpes simplex, Varicella zoster, а також вірусами, що спричиняють бородавки, та контагіозним молюском.
Добре задокументовано й збільшення частоти бактерійних інфекцій на тлі АД. Наприклад, у систематичному огляді та метааналізі було повідомлено про 20-разове підвищення частоти колонізації S. aureus у цих пацієнтів. В іншому систематичному огляді АД виявився пов’язаним з підвищеним ризиком інфекцій вуха, горла, сечовивідних шляхів і позашкірних інфекцій. Два дослідження також виявили кореляцію між АД та підвищеним ризиком менінгіту й інфекційного ендокардиту.
АД й екзема шкіри рук є хронічними рецидивними запальними хворобами шкіри, які супроводжуються свербежем. Експериментальні дослідження показали, що шкіра пацієнтів з АД втрачає більше води через епідерміс і поглинає більше подразників і алергенів, аніж здорова шкіра. У метааналізі 26 досліджень частота екземи рук була в 3-4 рази вищою серед пацієнтів з АД порівняно з контрольною групою.
Систематичний огляд, присвячений кореляції АД й алергічного контактного дерматиту (АКД), виявив 1,5-разове підвищення ризику АКД серед пацієнтів з легкими формами АД. Чутливість до Compositae mix і хрому була поширенішою серед пацієнтів з АД, проте загальна частота контактної сенсибілізації до поширених алергенів між пацієнтами з АД і без АД істотно не відрізнялася. У зв’язку з дерматологічними коморбідностями експерти не рекомендують проводити патч-тестування всім пацієнтам з АД. Патч-тести слід розглядати у випадках АД, які не піддаються терапії топічними засобами, при атиповій або мінливій локалізації екзематозних уражень, за підозри на АКД, у разі резистентної до лікування екземи рук у пацієнтів, які працюють, за пізнього початку АД, а також перед початком системної імуносупресивної терапії.
Системне запалення та застосування кортикостероїдів із приводу АД здатні підвищувати ризик остеопорозу. Згідно з останніми рекомендаціями Американської академії дерматології в дорослих пацієнтів з АД спостерігається підвищений ризик і переломів кісток (помірна якість доказів), і остеопорозу (висока якість доказів).
Біомаркери коморбідностей
Протягом останніх десятиліть було запропоновано численні потенційні біомаркери АД, однак досліджень, присвячених біомаркерам коморбідностей, надзвичайно мало. Найчастіше згадуваними біомаркерами виступають мутації філагрину та вміст специфічних IgE. Деякі результати викликають особливий інтерес, зокрема в разі БА, за якої рівень специфічних IgE та/або шкірні прик-тести можуть допомогти визначити ризик розвитку астми або епізодів візингу.
Важливість коморбідностей у веденні АД
Цінним чинником, що визначає ведення пацієнтів з АД, є вплив коморбідностей на загальний тягар хвороби та вибір оптимального лікування. Зокрема, циклоспорин може покращувати перебіг кон’юнктивіту, сарилумаб – БА, а в разі супутніх ЗЗК, РА, вогнищевої алопеції, тяжкої БА доцільним є застосування інгібіторів Янус-кіназ або біологічної терапії. Водночас використання інгібіторів Янус-кіназ пов’язане з підвищеним ризиком онкологічних захворювань і серцево-судинних ускладнень, хоча в дослідженні, де оцінювали препарати цього класу (аброцитиніб, барицитиніб і упадацитиніб), не було виявлено підвищеного ризику серйозних інфекцій, немеланомного раку шкіри й інших онкологічних захворювань, значущих серцево-судинних подій, венозної тромбоемболії та назофарингіту. Незважаючи на суперечливі дані щодо цього питання, варто зважати на можливі ризики.
Висновки
АД пов’язаний із численними атопічними та неатопічними коморбідностями. Зацікавленість вивченням коморбідностей АД зростає, оскільки вони можуть мати значний вплив на ведення пацієнтів. В ідеалі нові методи лікування АД мають бути спрямовані не лише на основне захворювання, а й на супутні патології. Для визначення точних механізмів зв’язку між АД та коморбідностями, а також для розроблення оптимальних терапевтичних підходів необхідні подальші дослідження.
Література
Apti Sengkioun O., Salman A. A review of comorbidities in atopic dermatitis. Indian J. Skin Allergy. 2024; 3: 87-92. doi: 10.25259/IJSA_37_2024.