Хронічна кропив’янка чи уртикарний васкуліт – діагностична дилема?
Автори: Світлана Володимирівна САМСОНЕНКО, PhD, асистентка кафедри пропедевтики дитячих хвороб та педіатрії 2 Дніпровського державного медичного університету. Катерина Вікторівна СКРЯБІНА, PhD, асистентка кафедри пропедевтики дитячих хвороб та педіатрії 2 Дніпровського державного медичного університету.
Клінічний випадок
Хлопець К., 17 років, звернувся на консультацію до алерголога зі скаргами на шкірний висип, який турбував 3 тижні та супроводжувався свербежем. Пацієнт пов’язував початок захворювання з укусом невідомої комахи за 2 дні до початку висипу. З анамнезу захворювання відомо, що за 2 дні до появи висипу пацієнт почав приймати вітамін К та полівітаміни, а за декілька місяців до висипу перехворів на коронавірусну хворобу (COVID-19). Висип виник спочатку на ногах, а на наступний день поширився на живіт і верхні кінцівки, супроводжувався нестерпним свербежем без підвищення температури тіла. Хлопець консультований дерматологом, який установив діагноз: бактеріальний фолікуліт, вірусна екзантема.
Після призначення симптоматичного лікування (фексофенадину гідрохлорид, кремнію діоксид) покращення не відзначалося, навпаки, висип поширювався по всьому тілу. Після повторної консультації дерматолога до терапії було додано: дексаметазон у дозуванні 4 мг внутрішньом’язово 1 раз на добу та кальцію глюконат, які тимчасово покращили стан. Через 1 день, уночі, виникли набряк обличчя, утруднення дихання, з приводу чого довелося викликати швидку медичну допомогу. Внутрішньом’язове введення додаткових 4 мг дексаметазону та призначення хлоропіраміну (4 таблетки на добу) тимчасово покращили стан хлопця.
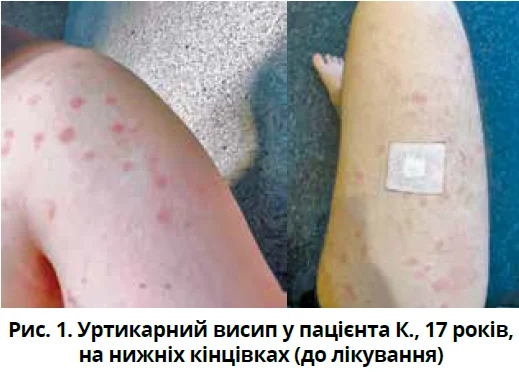
Об’єктивний статус: загальний стан задовільний. Температура тіла – 36,6 °С, частота серцевих скорочень – 100/хв, частота дихання – 16/хв, артеріальний тиск (АТ) – 135/80 мм рт. ст. (що відповідало артеріальній гіпертензії (АГ) 1-го ступеня). Вага – 90 кг, зріст – 180 см, індекс маси тіла – 27,8 кг/м2 (надлишкова маса тіла). Верхні та нижні кінцівки на дотик холодні, вологі, червоно-синього кольору за типом рукавичок і шкарпеток (феномен Рейно). На шкірі живота та кінцівках відзначався уртикарний висип без тенденції до злиття, на нижній частині живота, спині, верхніх кінцівках – стрії (рис. 1).
Сколіотична постава. Слизова оболонка ротової порожнини блідо-рожевого кольору, чиста. Над легенями дихання везикулярне, хрипів немає. Серцеві тони ослаблені, систолічний шум у проєкції мітрального клапана. Живіт здутий, при пальпації болісний. Печінка та селезінка не пальпуються. Фізіологічні відправлення не порушені.
Огляд офтальмолога виявив ангіоспазм судин сітківки обох очей.
Результати додаткових методів обстеження. Загальний аналіз крові: еритроцитоз – 5,51 клітин/л, лімфоцитоз – 43,7%. Загальний аналіз сечі: в межах норми. Біохімічний аналіз крові: альбумін – 47,3 г/л, аланінамінотрансфераза – 60 Од/л, білірубін прямий – 5,25 мкмоль/л, антистрептолізин-О – 156 МО/мл, рівні комплементу С3 – 1,37 г/л, С4 – 0,15 г/л (у межах нормативних значень). Загальний IgE – менш ніж 1 МОд/мл (норма), еозинофільний катіонний білок – 15,1 нг/мл (норма), діаміноксидаза – 13,33 Од/мл (норма), специфічних IgE до основних алергенів не виявлено. Антинуклеарні антитіла (АНА) – 1:100 (позитивний). Коагулограма відповідала нормативним значенням: протромбіновий час – 11,9 с, протромбін за Квіком – 105,6%, міжнародне нормалізоване відношення – 0,97, активований частковий тромбопластиновий час – 28,8 с, тромбіновий час – 18,7 с, фібриноген – 2,186 г/л. D-димер – 0,36 мкг.
Ультразвукове дослідження нирок виявило пієлоектазію лівої нирки. За результатами добового моніторування АТ зареєстровано підвищений систолічний АТ вдень і вночі та діастолічну АГ 1-го ступеня. Під час ультразвукового дослідження екстракраніальних брахіоцефальних судин виявлено гіперкінетичний тип кровообігу з норморезистентним компонентом, S-подібну деформацію сонних артерій.
Установлено діагноз: кропив’янка неуточнена; вторинна АГ 1-го ступеня; феномен Рейно; хронічний тонзиліт.
Планувалося внести зміни до терапії, додавши рупатадин у подвійному дозуванні, але, оскільки препарат був недоступний, прийнято рішення про призначення кетотифену в подвійному дозуванні та кардіотрофічної терапії (карнітин, вітаміни В12, В1, В6) на тлі дотримання дієти.
Під час прийому кетотифену стан підлітка почав покращуватися, висип поступово регресував, залишалися поодинокі елементи на кінцівках, але через 3 дні шкірний висип виник знову на кінцівках і тулубі, збільшився свербіж шкіри. Було прийнято рішення про проведення панчбіопсії шкіри, а до терапії додано монтелукаст 10 мг на добу. Така зміна терапії забезпечила значну позитивну динаміку у вигляді стабілізації стану пацієнта, ліквідації свербежу шкіри, регресу висипки. Однак поодинокі елементи на кінцівках іще періодично виникали (1 раз на 2-3 доби).
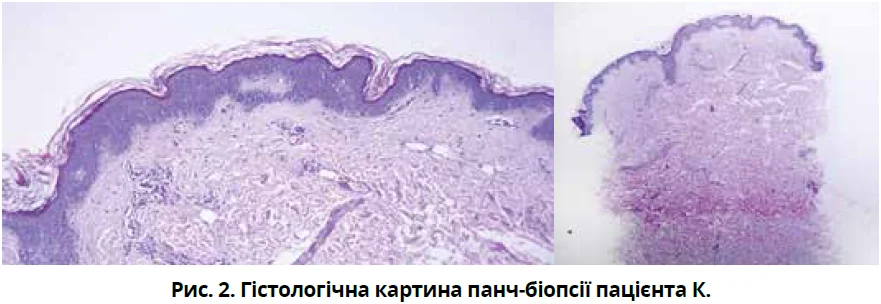
За результатами проведеної панч-біопсії встановлено, що епідерміс типової будови. При дослідженні дерми на всіх рівнях спостерігається слабко виражена периваскулярна інфільтрація лімфоцитами, в просвіті судин – пристінкове розташування сегментоядерних нейтрофілів, що фокально перебувають у міжволокнистих просторах, наявні поодинокі екстравазовані еритроцити (рис. 2).
Отже, гістологічна картина дала змогу віднести дерматоз до групи периваскулярних з лімфоцитарним інфільтратом, а морфологічні зміни, зважаючи на ділянки екстравазації еритроцитів, були більш характерними для уртикарного васкуліту. На підставі цього встановлено остаточний клінічний діагноз: уртикарний васкуліт, нормокомплементемічний, АНА-позитивний. Супутній діагноз: вторинна АГ 1-го ступеня; феномен Рейно; хронічний тонзиліт.
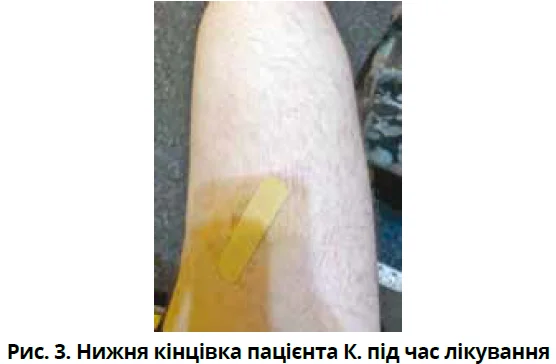
Після стабілізації стану пацієнта через 3 місяці та повного регресу шкірного синдрому (рис. 3) монтелукаст було скасовано, після чого через 2 місяці, з попереднім поступовим зниженням дозування, скасовано й кетотифен.