Ефективність і безпека прийому рупатадину на вимогу порівняно з щоденним застосуванням за хронічної спонтанної кропив’янки: рандомізоване дослідження
Переклала канд. мед. наук Тетяна Можина
Хронічна спонтанна кропив’янка (ХСК) є поширеним, довготривалим, виснажливим дерматологічним захворюванням, яке супроводжується сильним свербінням [1, 2]. Через сильний свербіж і непередбачуваний перебіг ХСК здатна суттєво впливати на якість життя пацієнтів [3, 4]. Виникнення кропив’янки переважно зумовлене вивільненням із тучних клітин [5] гістаміну, ліпідних медіаторів, включаючи фактор активації тромбоцитів, запальних цитокінів, які спричиняють активацію сенсорних нервів, вазодилатацію, екстравазацію та міграцію еозинофілів, базофілів й інших запальних клітин [1].
Щоденне застосування неседативних Н1-блокаторів гістамінних рецепторів 2-го покоління (нсН1-блокатори) рекомендовано як терапію першої лінії ХСК [1]. Однак велика кількість пацієнтів приймає антигістамінні препарати на вимогу замість того, щоб використовувати їх як засіб щоденної профілактики. Дослідження, проведені за участю хворих на алергічний риніт, довели, що нсН1-блокатори краще й ефективніше контролюють ознаки захворювання, якщо їх приймають щоденно, а не на вимогу з метою полегшення симптомів [6-8].
Досягнення достатнього контролю над ознаками кропив’янки часто потребує підвищення дози нсН1-блокатора, яка може значно перевищувати рекомендовану добову [10-13]. Пацієнти деколи збільшують стандартну дозу в 4 рази, що іноді дає змогу ефективніше нівелювати деякі типи хронічної кропив’янки [10-13]; але в багатьох випадках збільшення дози не забезпечує контролювання та нівелювання симптомів [14].
Рупатадин є пероральним нсН1-блокатором, рекомендованим для лікування кропив’янки в дорослих і дітей віком ≥2 роки [16, 17]. Він пригнічує гістамінові H1-рецептори та фактор активації тромбоцитів [18-20], що, як вважається, провокують виникнення основних ознак і симптомів ХСК [21]. Рупатадин пригнічує запалення на ранній і пізній стадіях [20, 22], забезпечуючи таким чином швидке та тривале полегшення симптомів за одноразового прийому протягом доби [23]. Він ефективний, добре переноситься навіть у разі лікування кропив’янки протягом 1 року в дозі 10 мг [24, 25], сприяє помітному зменшенню активності захворювання при збільшенні дози до 20 мг [26].
У цьому дослідженні ми прагнули оцінити довгострокові потенційні хворобомодифікувальні ефекти рупатадину, можливі наслідки його застосування у високих дозах, порівняти ефективність і безпеку прийому рупатадину на вимогу з щоденним застосуванням у хворих на ХСК.
Методи
Дизайн дослідження
У цьому багатоцентровому рандомізованому подвійному сліпому випробуванні з підвищенням дозування досліджували ефективність, безпеку та довгострокові наслідки лікування хворих на ХСК за допомогою рупатадину за умови його використання «на вимогу» порівняно з щоденним прийомом; дослідження проведене в спеціалізованих центрах із лікування кропив’янки в Німеччині й Іспанії.
На рисунку 1 представлено дизайн дослідження: він складався з фази скринінгу (2 тижні), лікування (8 тижнів) і спостереження (6 тижнів). Пацієнтів рандомізували у співвідношенні 1:2 для включення в одну з двох сліпих основних груп наприкінці скринінгової фази: в групі А1 хворим призначали 10 мг рупатадину перорально (1 таблетка плацебо щодня / 1 таблетка рупатадину 10 мг) на вимогу, в групі В1 хворим призначали 10 мг рупатадину щоденно 1 раз на добу (1 таблетка рупатадину 10 мг на добу / 1 таблетка плацебо 10 мг на добу за потреби). На 4-му тижні (після 2 тижнів лікування) дослідники оцінювали відповідь на лікування: якщо констатували повну відповідь на терапію, за результатами шкали «Щотижнева оцінка активності кропив’янки» (Weekly Urticaria Activity Score, UAS7=0), пацієнт залишався в групі А1 або В1.
Якщо ремісії не було досягнуто, хворих переводили з групи А1 до групи А2, що супроводжувалося фіктивною (несправжньою) зміною лікування: вони продовжували приймати 10 мг рупатадину на вимогу (2 таблетки плацебо щодня та 1 таблетка рупатадину 10 мг на вимогу); пацієнтів із групи В1 (10 мг рупатадину на добу) переводили до групи B2 (20 мг (2 таблетки) рупатадину на добу + 1 таблетка плацебо на вимогу).
Після закінчення фази лікування на 10-му тижні всі пацієнти увійшли у відкриту фазу дослідження, в якій хворі отримували препарати не щоденно, а лише на вимогу: тобто пацієнтам було дозволено приймати максимум 1 таблетку 10 мг рупатадину на добу за потреби.
Пацієнти
У цьому дослідженні могли брати участь хворі, якщо:
- вони були віком ≥18 років;
- мали підтверджений діагноз ХСК з ангіоневротичним набряком або без нього;
- ознаки захворювання тривали принаймні 3 доби на тиждень протягом останніх 6 тижнів до проведення скринінгу (обов’язкові ознаки кропив’янки: висипання та свербіж);
- спостерігалася значна активність захворювання на етапі скринінгу (UAS7 ≥6);
- тривалість ХСК була щонайменше 3 місяці;
- пацієнти надали письмову інформовану згоду.
Жінки дітородного віку повинні були використовувати ефективні засоби контрацепції.
Цілі дослідження
Основна мета цього дослідження – порівняння активності захворювання ХСК, яку визначали за допомогою UAS7, наприкінці фази спостереження (16-й тиждень) у пацієнтів, котрі отримували рупатадин на вимогу, й у хворих, які приймали його щоденно, протягом фази лікування.
Вторинні цілі включали порівняння:
- ефективності 10 мг рупатадину протягом фази лікування при використанні на вимогу та в режимі щоденного прийому;
- активності захворювання при використанні 10 та 20 мг рупатадину (група В2, парний аналіз);
- значень UAS7 протягом періоду спостереження у хворих, які повністю відповіли на лікування (UAS7=0) та не відповіли на терапію наприкінці фази лікування;
- активності захворювання під час фази спостереження в пацієнтів, які на етапі лікування отримували рупатадин на вимогу й щоденно.
Також аналізували безпеку й переносимість 10 та 20 мг рупатадину.
Кінцеві точки
Із метою визначення активності захворювання в усі часові точки використовували шкалу UAS7 (діапазон – 0-42), за допомогою якої оцінювали тяжкість висипання та свербежу [27]. Досягнення значення UAS7=0 на 4-му та 10-му тижнях вважали досягненням «повної відповіді» на лікування. Активність захворювання оцінювали також за допомогою загальної оцінки захворювання лікарем і характеризували її як легку, помірну, тяжку або відсутню. Тест контролю кропив’янки (ТКК; діапазон – 0-16) використовували для визначення ступеня контролю захворювання: бали ≥12 вказували на добре контрольований перебіг ХСК, бали ≤11 свідчили про поганий контроль [28].
Якість життя пацієнтів, асоційовану з ХСК, оцінювали за допомогою дерматологічного індексу якості життя (DLQI; діапазон – 0-30) [29] і опитувальника якості життя при хронічній кропив’янці (CU-Q2oL; діапазон – 0-100, де висока кількість балів указує на значніше погіршення) [30]. Безпеку терапії оцінювали на підставі даних об’єктивного обстеження, життєво важливих показників, повідомлень про побічні реакції (ПР). Аналіз проводили на початковому етапі, а також на 2-му, 4-му, 10-му та 16-му тижнях.
Результати
Зіставність вихідних характеристик сформованих груп
Загалом критеріям включення в дослідження відповідали 77 хворих на ХСК; 63 пацієнтів рандомізували в дві основні групи: групу А1 становив 21 пацієнт, групу В1 – 42 особи. Зрештою, завершили дослідження за протоколом 18 хворих із групи А1 і 31 хворий із групи В1.
16-й тиждень: вірогідна різниця в активності захворювання серед пацієнтів, які приймали рупатадин на вимогу та щоденно, була відсутня
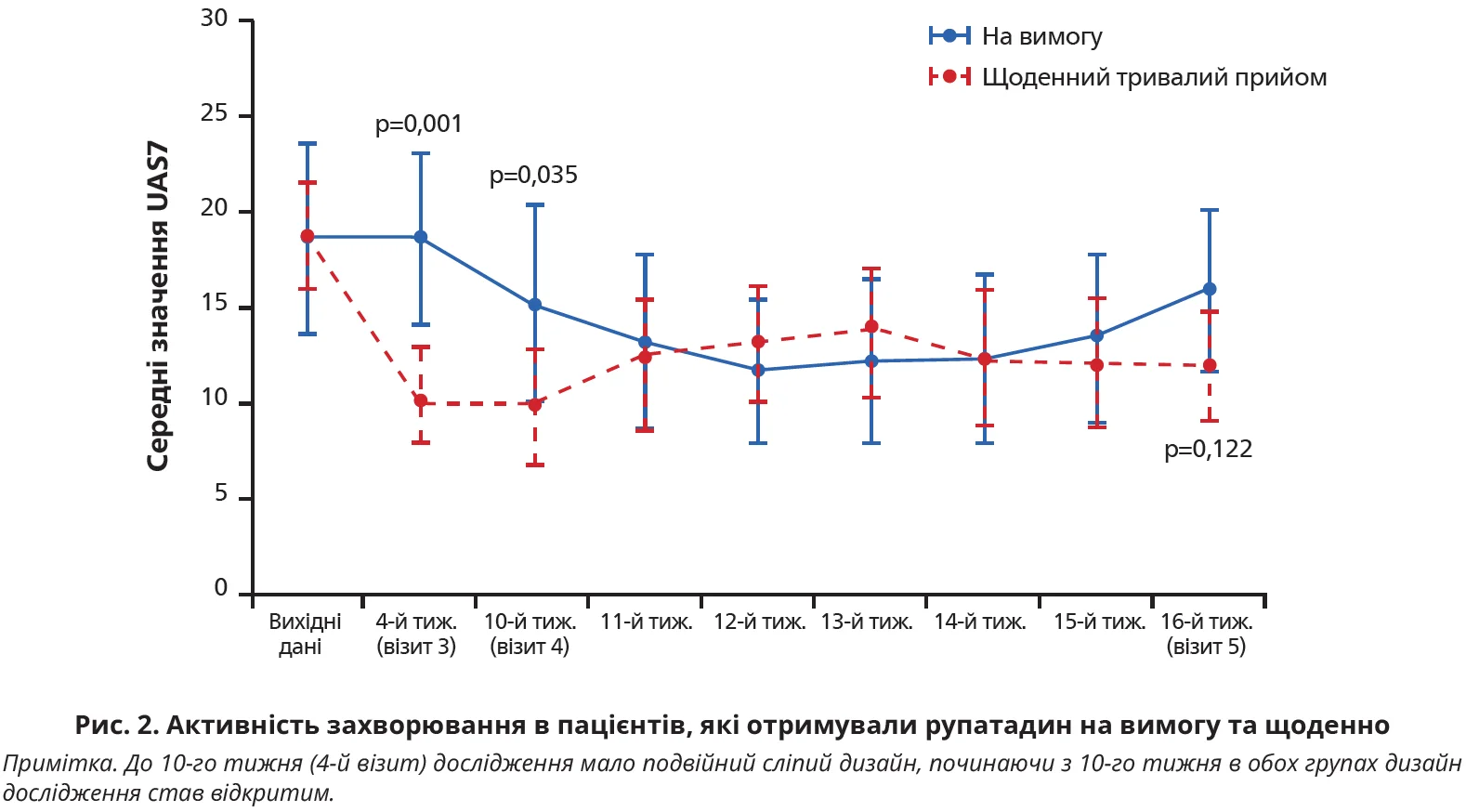
Наприкінці фази спостереження (16-й тиждень) первинної кінцевої точки не було досягнуто; пацієнти, які отримували рупатадин на вимогу, мали лише незначні відмінності в активності захворювання за шкалою UAS7 порівняно з хворими, які щоденно приймали рупатадин до 10-го тижня лікування (15,9 проти 12,1 відповідно; р=0,122; рис. 2).
Крім того, на 16-му тижні не виявлено вірогідної різниці в значеннях UAS7 у пацієнтів, які досягли повної відповіді (UAS7=0), та хворих, які не відповіли на лікування (всі інші пацієнти) наприкінці фази лікування на 10-му тижні.
Значення UAS7 у пацієнтів, котрі раніше приймали рупатадин на вимогу, дещо знизилися на тлі збільшення прийому рупатадину, тоді як показники UAS7 у хворих, котрі спочатку отримували препарат щоденно, зросли під час зменшення дози рупатадину (рис. 2). Цей факт знайшов відображення в значеннях якості життя, асоційованої з ХКС: вони дещо покращилися в пацієнтів, які спочатку приймали рупатадин на вимогу, на тлі збільшення дози рупатадину та згодом дещо погіршилися в пацієнтів, які раніше отримували рупатадин щоденно, разом зі зменшенням прийому рупатадину. Не виявлено вірогідної міжгрупової різниці за такими показниками, як загальна оцінка захворювання лікарем, ТКК, якість життя.
Прийом високих доз рупатадину до 10-го тижня лікування не сприяв покращенню значень UAS7, але забезпечив збільшення кількості повних відповідей
Усі пацієнти, які приймали рупатадин на вимогу, були переведені в групу А2 з фіктивним підвищення дозування препарату наприкінці 4-го тижня, тобто вони залишилися на тій самій схемі перорального прийому 10 мг рупатадину. У групі щоденного застосування рупатадину 36 хворих (дані 34 із них включили в остаточний статистичний аналіз) перевели в групу В2 зі справжнім підвищенням дозування (1 пацієнт, який не досягнув повної ремісії до 4-го тижня, помилково залишився в групі пацієнтів, котрі отримували 10 мг рупатадину з двома повними відповідями). Підвищення дози рупатадину не сприяло значному покращенню UAS7 протягом 4-10 тижнів лікування; аналогічну ситуацію спостерігали при фіктивному підвищенні дози рупатадину.
На 4-му тижні підвищення дози рупатадину з 10 до 20 мг сприяло збільшенню кількості повних відповідей на 22% (на звичайній дозі рупатадину повної відповіді досягли 6 пацієнтів, після збільшення дози – 8 хворих); середні значення UAS7 у динаміці лікування (наприкінці терапії порівняно з вихідними значеннями) в пацієнтів із повною відповіддю становили -15,6 бала, у хворих які не відповіли на лікування, – -5,1 бала. Крім того, в 5 пацієнтів спостерігали зниження UAS7 на ≥75% із досягненням значення 15 балів (41%). Це підтверджується часткою пацієнтів із групи щоденного прийому рупатадину, які мали значення ТКК ≥12 (42%; що свідчить про добре контрольоване захворювання) на 10-му тижні лікування.
Щоденний прийом рупатадину сприяв вірогідному зменшенню активності захворювання порівняно із застосуванням препарату на вимогу на 4-му тижні лікування
На початковому етапі пацієнти з групи А1 і В1 мали зіставні значення UAS7 (18 проти 19 балів відповідно); на 4-му тижні середні показники UAS7 значно покращилися в групі щоденного прийому порівняно з групою прийому препарату на вимогу (10,0 проти 18,6 бала; р=0,001). Показник якості життя, асоційованої з ХКС, вірогідно покращився у хворих, які щоденно приймали рупатадин, на відміну від пацієнтів, які застосовували його на вимогу: на 4-му тижні DLQI становив, відповідно, 4,8 та 7,6 бала (p=0,047), показники CU-Q2oL становили, відповідно, 21,2 та 32,6 бала (р=0,015).
Профіль безпеки рупатадину зіставний як за щоденного прийому, так і при використанні на вимогу
Не виявлено вірогідних міжгрупових відмінностей у загальній частоті виникнення ПР. Загалом у дослідженні зареєстровано 81 повідомлення щодо виникнення ПР, при цьому у хворих, які щоденно приймали 10 мг рупатадину, не зареєстровано жодної ПР. У групі щоденного прийому 20 мг рупатадину та 10 мг рупатадину на вимогу найпоширенішими ПР були втомлюваність і головний біль відповідно. Втомлюваність не зростала при збільшенні частоти прийому / дози рупатадину, а головний біль частіше турбував пацієнтів жіночої статі при застосуванні високих доз рупатадину.
Частота виникнення ПР у групі щоденного прийому 20 мг рупатадину та 10 мг рупатадину на вимогу становила, відповідно, 11,83 на 100 людино-тижнів (95% довірчий інтервал 8,91-15,40) та 9,96 на 100 людино-тижнів (95% довірчий інтервал 6,51-14,60).
Висновки
Активність ХСК у хворих, які отримували рупатадин щоденно, достовірно зменшилася порівняно з пацієнтами, які отримували рупатадин на вимогу; вона продовжувала знижуватися до моменту припинення лікування. Збільшення дози рупатадину не сприяло зростанню його ефективності, але супроводжувалося певним збільшенням кількості повних відповідей на лікування. Після припинення терапії рупатадин не чинив жодного довготривалого модифікувального впливу на перебіг ХСК. Тому ми рекомендуємо призначати хворим на ХСК щоденний прийом рупатадину замість використання на вимогу.
Література
Weller K., et al. Efficacy and safety of on-demand versus daily rupatadine in chronic spontaneous urticaria: a randomized trial. Allergy. 2024 Jan; 79 (1): 93-103. doi: 10.1111/all.15854.
 Сергій Вікторович ЗАЙКОВ
Сергій Вікторович ЗАЙКОВ
доктор медичних наук, професор кафедри фтизіатрії і пульмонології Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), президент ВГО «Асоціація алергологів України»
Рупатадин (Рупафін, компанія-виробник – NOCOR, Іспанія, компанія-заявник в Україні – ZENTIVA), неседативний антигістамінний препарат (нсАГП) 2-го покоління, завдяки своїй здатності блокувати одразу Н1-гістамінові та ФАТ-рецептори має високу клінічну ефективність і широко використовується при дерматоалергозах.
Доведено ефективність рупатадину (Рупафіну) в лікуванні гострої та набутої холодової кропив’янки, ХСК.
Нещодавно опубліковане порівняльне дослідження рупатадину, виконане під керівництвом K. Weller, може здатися дещо важким для розуміння: складний дизайн дослідження, введення додаткових груп, справжня та фіктивна зміна лікування, розмиті висновки потребують ретельного осмислення. Ми спробуємо надати пояснення висновкам, сформованим у цьому дослідженні, керуючись чинними рекомендаціями EAACI/GA2LEN/EuroGuiDerm/APAAACI щодо кропив’янки (2021), у яких вказується, що 1-ю лінією терапії ХСК є призначення нсАГП, а 2-ю лінією терапії при збереженні симптомів є збільшення дози нсАГП у 2-4 рази (Zuberbier T. et al. The Іnternational EAACI/GA2LEN/EuroGuiDerm/APAAACI guideline for the definition, classification, diagnosis, and management of urticaria. Allergy. 2021 Sep 18. doi: 10.1111/all.15090).
Твердження 1. Щоденна підтримувальна терапія рупатадином забезпечує достовірне значуще зниження ступеня активності ХСК, поліпшення якості життя порівняно з лікуванням на вимогу.
Цей факт означає, що нсАГП рупатадин можна використовувати як препарат 1-ї лінії для лікування ХСК. Із метою досягнення максимальної ефективності терапії слід рекомендувати приймати рупатадин щодня, завдяки чому можна очікувати на істотне зменшення активності захворювання вже на 4-му тижні лікування.
Твердження 2. Підвищення дози рупатадину не чинило істотного впливу на середній ступінь активності захворювання, але вірогідно збільшувало загальну кількість пацієнтів, які відповіли на лікування, з 5 до 22%.
Це доводить, що подвійне збільшення дози рупатадину забезпечує зростання кількості пацієнтів, у яких перебіг ХСК добре контролюватиметься: на тлі лікування може залишитися лише легкий свербіж, шкіра буде вільною від пухирців або їхня кількість не перевищуватиме 20. Дослідники також наголосили на доброму профілі безпеки високих доз рупатадину, що робить доцільним його застосування як препарату 2-ї лінії терапії ХСК.
Твердження 3. Після припинення лікування рупатадин не чинив жодного довготривалого модифікувального впливу на перебіг ХСК.
Після скасування прийому рупатадину не слід очікувати на модифікацію, пом’якшення симптомів захворювання, гальмування прогресування або зменшення ризику розвитку ускладнень ХСК: препарат не утворює депо в організмі та позбавлений ефекту післядії. Цей факт можна розглядати як опосередковане підтвердження його безпеки, а також необхідності в тривалому лікуванні відповідної категорії пацієнтів.
Після аналізу зазначених фактів стає повністю зрозумілим основний висновок дослідження: «Ми рекомендуємо хворим на ХСК призначати щоденний прийом рупатадину замість використання на вимогу». Це узгоджується з основною метою менеджменту пацієнтів із ХСК – лікування до повного зникнення симптомів захворювання.