Запальний фіброїдний поліп стравоходу: повідомлення про рідкісний клінічний випадок
Переклала й адаптувала канд. мед. наук Світлана Опімах
Запальний фіброїдний поліп (ЗФП) – це доброякісна пухлина, що не метастазує, яка може виникати в усіх відділах шлунково-кишкового тракту, причому локалізація у стравоході трапляється надзвичайно рідко. Ми представляємо випадок 43-річного пацієнта, направленого до нашого відділення після виявлення утворення стравоходу під час обстеження епізоду зомління, спричиненого анемією. Ендоскопія верхніх відділів шлунково-кишкового тракту виявила 3-сантиметрове дистальне утворення стравоходу, що виступає через нижній стравохідний сфінктер у малу кривизну шлунка. За допомогою езофагектомії за методом Айвора Льюїса було проведено резекцію цього утворення. Патологоанатомічне дослідження підтвердило ЗФП нижньої частини стравоходу. Пацієнт одужав без ускладнень і був виписаний на 7-й день після операції. Цей випадок підкреслює, що при проведенні диференційної діагностики уражень стравоходу важливо мати на увазі ЗФП, а також свідчить про необхідність індивідуального лікування з огляду на характеристики пацієнта та досвід хірурга.
ЗФП – це рідкісне внутрішньостінкове реактивне ураження міофібробластичної природи, яке може виникати по всьому шлунково-кишковому тракту. Такі поліпи складаються переважно з пухкої сполучної тканини та судин з еозинофільним запальним компонентом і не пов’язані з дисплазією чи злоякісними новоутвореннями.
ЗФП у двох третинах усіх випадків переважно вражає шлунок (67%), далі йдуть тонка кишка (21%) та товста кишка (8%), тоді як решта травного тракту вражається рідко (загалом <3%). ЗФП стравоходу – це надзвичайно рідкісне ураження, в літературі описано ще 16 подібних випадків. Хоча це непухлинні ураження, ЗФП стравоходу можуть спричиняти клінічно значущі симптоми через свій розмір і розташування. Переважно вони проявляються дисфагією, яка зазвичай прогресує, спочатку виникає під час уживання твердої їжі, а згодом при питті рідини, оскільки маса поліпа з часом збільшується. Методом вибору при лікуванні ЗФП стравоходу є ендоскопічна чи хірургічна резекція залежно від розміру та розташування ураження. Прогноз у разі ЗФП стравоходу загалом сприятливий, у літературі повідомляється про небагато випадків рецидиву хвороби. Ця публікація має на меті представити випадок ЗФП стравоходу та зробити внесок у обмежені літературні дані про це рідкісне захворювання для допомоги клініцистам у діагностиці та плануванні лікування.
Клінічний випадок
43-річного чоловіка було направлено до нашого закладу після виявлення утворення стравоходу під час первинного обстеження зомління, спричиненого анемією. В анамнезі пацієнта була лапароскопічна холецистектомія з приводу жовчнокам’яної хвороби. Пацієнт курить, стаж куріння – 20 пачко-років.
Дані фізикального обстеження грудної клітки та живота були без особливостей, а звичайні гематологічні та печінкові проби були в межах норми.
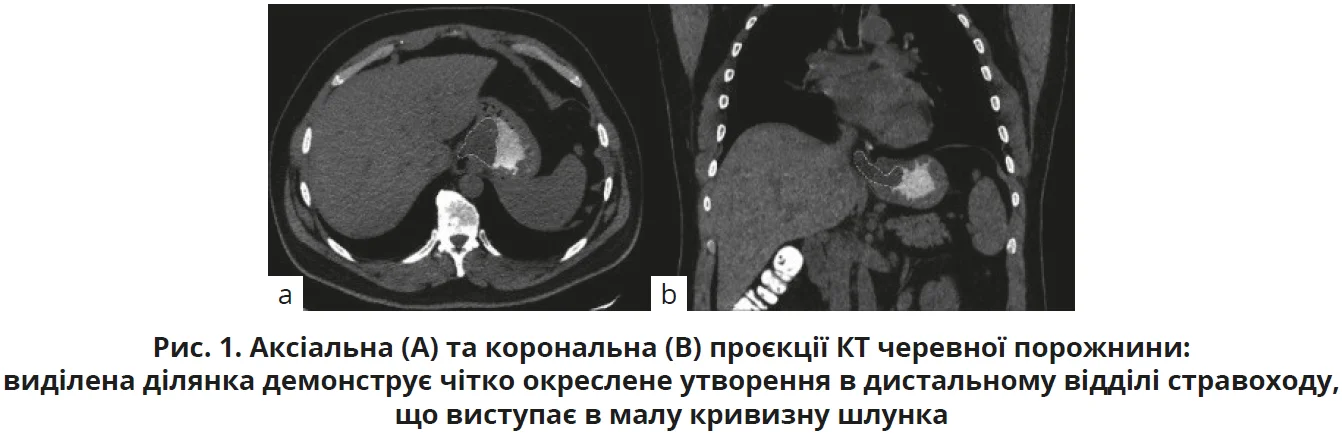
Ендоскопія верхніх відділів шлунково-кишкового тракту виявила 3-сантиметрову виразкову поліпоїдну масу в дистальному відділі стравоходу, що виступала через нижній стравохідний сфінктер у малу кривизну шлунка. Комп’ютерна томографія (КТ) з контрастуванням виявила чітко окреслене утворення в дистальному відділі стравоходу, що виступає в шлунок (рис. 1). Патогістологічні дослідження біоптатів, узятих з поліпа, викликали підозру на мезенхімальне ураження без ознак злоякісності. Диференційна діагностика включала лейоміому, стромальну пухлину шлунково-кишкового тракту, яка могла проявлятися перекривальними гістопатологічними ознаками, та фіброваскулярний поліп.
Після обговорення з багатопрофільною командою було заплановано хірургічну резекцію поліпа стравоходу. Пацієнту проведено езофагектомію за методом Айвора Льюїса через серединну лапаротомію та правобічну торакотомію з внутрішньогрудним анастомозом. Післяопераційний перебіг минув без ускладнень, і пацієнта було виписано на 7-й день після операції.
Патогістологічне дослідження резектованого зразка підтвердило ЗФП нижньої частини стравоходу. Резектований зразок мав максимальний діаметр 5,7 см і складався з м’яко-еластичної м’ясистої тканини (рис. 2).
Пухлина була покрита слизовою оболонкою стравоходу, яка на значній протяжності була вражена виразками. Патогістологічне дослідження показало міофібробластичне підслизове ураження із судинною колагеновою стромою, ділянками міксоїдної дегенерації та наявність великої кількості еозинофілів. При імунохімічному дослідженні пухлина продемонструвала фокально-завиткову реактивність до актину гладкої мускулатури та була позитивною на віментин, слабо позитивною на актин гладкої мускулатури та негативною на десмін, S100, KIT і DOG-1. Ці дані узгоджувалися з ознаками ЗФП гастроезофагеального переходу (рис. 3).
Через 6 місяців після резекції контрольна КТ й ендоскопія верхніх відділів шлунково-кишкового тракту не виявили ознак залишкових уражень або рецидиву хвороби. Пацієнту призначено ретельне спостереження за допомогою ендоскопії та КТ протягом наступних 5 років.
Обговорення
ЗФП стравоходу – це дуже рідкісне доброякісне ураження, що характеризується розростанням високоваскуляризованої фіброзної тканини й інфільтрацією різними запальними клітинами. Наскільки нам відомо, це 17-й випадок ЗФП стравоходу, описаний у літературі. Точний патогенез ЗФП стравоходу залишається незрозумілим, але загальновизнано, що це реактивний процес, який виникає внаслідок впливу фізичних, хімічних або мікробіологічних подразників. Клінічні прояви зазвичай охоплюють прогресивну дисфагію, а також біль в епігастральній ділянці та втрату ваги (табл.).
Діагностика ЗФП стравоходу зазвичай потребує мультимодального підходу, котрий поєднує клінічну оцінку, ендоскопічні дані, радіологічну візуалізацію та патогістологічне дослідження. Ендоскопія є основним діагностичним методом, що дає змогу безпосередньо візуалізувати та проводити біопсію ураження. Радіологічні методи, як-от контрастна КТ, надають докладну анатомічну інформацію й допомагають оцінити розмір, розташування та зв’язок ураження з навколишніми структурами. Гістопатологія залишається важливою для остаточної діагностики, що дає змогу відрізнити ЗФП від інших підслизових уражень, як-от лейоміоми, фіброваскулярні поліпи, стромальна пухлина шлунково-кишкового тракту й інші рідкісні поліпоїдні ураження стравоходу, включно з псевдосаркомами та карциносаркомами. Варіанти лікування охоплюють як ендоскопічну, так і хірургічну резекцію, вибір якої залежить від таких чинників, як васкуляризація, розмір і розташування поліпа.
Прогноз у разі ЗФП стравоходу після резекції зазвичай сприятливий. Однак у літературі повідомляється про два випадки рецидиву хвороби, обидва з яких сталися після ендоскопічної резекції поліпа. Ці рецидиви виникли через рік після резекції пухлини та згодом були проліковані хірургічним видаленням і прийманням двох антацидних препаратів зі сприятливими результатами після лікування. Варто зазначити, що в одному з цих випадків повна резекція поліпа була неможливою через неспроможність технічно досягти адекватного підслизового видалення біля основи ураження.
Цей випадок свідчить про те, що неадекватна резекція та збереження реактивних подразників можуть спричиняти рецидив хвороби. Тому рекомендується індивідуальний підхід до лікування, що ґрунтується як на клінічних особливостях пацієнта, так і на досвіді хірурга та гастроентеролога.
У нашому випадку пацієнта було направлено через зомління, спричинене анемією. Початкова ендоскопія верхніх відділів шлунково-кишкового тракту показала 3-сантиметрову виразкову поліпоїдну масу в дистальному відділі стравоходу, що свідчило про ураження ймовірно мезенхімальної природи без ознак злоякісності. Після консиліуму пацієнту було проведено езофагектомію за Айвором Льюїсом. Післяопераційне гістопатологічне дослідження підтвердило ЗФП нижнього відділу стравоходу. Пацієнт одужав без ускладнень і залишається під пильним спостереженням без ознак рецидиву через 6 місяців після резекції.
Висновки
Цей клінічний випадок підкреслює важливість урахування ЗФП у диференційній діагностиці уражень стравоходу. Через рідкість ЗФП стравоходу для правильної діагностики та лікування необхідні високий рівень підозри й тісна співпраця між ендоскопістами, рентгенологами та хірургами. Для забезпечення найкращого можливого результату для пацієнта треба проводити індивідуальне лікування, що ґрунтується на характеристиках пацієнта та досвіді хірурга й гастроентеролога.
Література
Mylonakis A., Stofas A., Paspatis G., Sakarellos P., Schizas D. Inflammatory fibroid polyp of the esophagus: a report of a rare clinical case. Cureus. 2025; 17 (1): e77716. doi: 10.7759/cureus.77716.