Урсодезоксихолева кислота: ключовий препарат у терапії первинного біліарного холангіту
Автор: Ігор Миколайович СКРИПНИК, доктор медичних наук, професор, президент ГО «Українська гастроентерологічна асоціація», проректор із науково-педагогічної роботи та післядипломної освіти, професор кафедри внутрішньої медицини № 1 Полтавського державного медичного університету
Первинний біліарний холангіт (ПБХ) – це рідкісне автоімунне холестатичне захворювання печінки, яке характеризується ураженням дрібних внутрішньопечінкових жовчних проток, що призводить до холестазу, фіброзу й потенційно до цирозу печінки. Без ефективного лікування ПБХ здатний швидко прогресувати та спричиняти тяжкі печінкові ускладнення, як-от портальна гіпертензія й печінкова недостатність, а також підвищену смертність серед пацієнтів. Тривалий час етіологічні та патогенетичні чинники розвитку ПБХ були невідомі, тому впровадження ефективного медикаментозного лікування для уповільнення прогресування фіброзу печінки було неможливим і єдиною надією на виживання для пацієнтів з пізніми стадіями хвороби була трансплантація печінки. Зважаючи на автоімунну природу ураження печінки при ПБХ, проводилися численні дослідження щодо використання в його терапії різних препаратів з імуносупресивною та протизапальною діями (в тому числі кортикостероїдів, колхіцину, циклоспорину, метотрексату, D-пеніциламіну, азатіоприну), проте клінічні ефекти такого лікування були мінімальними, а побічні реакції – значними. Справжнім проривом у терапії ПБХ стало впровадження урсодезоксихолевої кислоти (УДХК) як препарату першої лінії. Своєчасна діагностика ПБХ і призначення УДХК дають змогу покращити клінічний перебіг хвороби, уповільнити розвиток фіброзу та цирозу печінки, поліпшити показники виживаності пацієнтів без трансплантації печінки.
Етіологія ПБХ є багатофакторною й охоплює різноманітні генетичні, епігенетичні, імунологічні чинники, а також несприятливі чинники довкілля. Як і багато інших автоімунних захворювань, ПБХ значно частіше трапляється в жінок; вважається, що співвідношення пацієнтів жіночої та чоловічої статі близьке до 9-10:1. Імовірність виникнення ПБХ зростає з віком, і переважна більшість пацієнтів отримують діагноз у віці 35-55 років. ПБХ може виступати коморбідним станом з іншими автоімунними хворобами, як-от автоімунний гепатит, системний червоний вовчак, автоімунний тиреоїдит, ревматоїдний артрит тощо. ПБХ вважається рідкісним захворюванням: за різними даними, його поширеність коливається від 1,91 до 40,2 випадку на 100 000 населення. Першими симптомами зазвичай виступають утомлюваність, сухість слизових оболонок очей і рота та виражений свербіж, який переважно локалізований у ділянках долонь і стоп і підсилюється вночі; рідше можуть траплятися біль і дискомфорт у правому верхньому квадранті живота. Із прогресуванням хвороби виступають на передній план симптоми, пов’язані з порушенням метаболізму ліпідів (гіперхолестеринемія, гіперліпідемія, дефіцити жиророзчинних вітамінів, остеопенія й остеопороз, виникнення ксантом і ксантелазм), а в тяжких випадках – прояви цирозу печінки та портальної гіпертензії. Ще одним загрозливим ускладненням ПБХ, особливо для пацієнтів з фіброзом і цирозом печінки, є розвиток гепатоцелюлярної карциноми.
Хоча діагностика ПБХ значно покращилася останніми роками, велика кількість пацієнтів залишаються недіагностованими. Діагноз ПБХ має розглядатися при виявленні ознак холестазу (підвищення активності лужної фосфатази (ЛФ) і γ-глутамілтрансферази (ГГТ) у сироватці крові, жовтяниця, свербіж) чи цирозу печінки, що не можуть бути пояснені іншими причинами. Діагноз ПБХ може бути встановлений за наявності двох із трьох об’єктивних критеріїв: титр сироваткових антимітохондріальних антитіл (АМА) ≥1:40, підвищення рівнів ЛФ ≥1,5 від верхньої межі норми (ВМН) протягом ≥24 тижнів і відповідна гістологічна картина біоптатів печінки (зокрема, негнійний холангіт й ураження міжчасточкових жовчних проток). Біопсія печінки не є обов’язковою для встановлення діагнозу ПБХ в АМА-позитивних пацієнтів і переважно використовується для визначення стадії хвороби та в клінічних випробуваннях. Окрім того, в пацієнтів з ПБХ часто спостерігаються підвищення активності амінотрансфераз та рівня імуноглобулінів, переважно IgM, а також зростання титрів ANA anti-sp100 й anti-gp210.
Метою лікування ПБХ є покращення лабораторних показників, стабілізація або покращення гістологічних результатів, запобігання цирозу печінки та його декомпенсації, профілактика розвитку гепатоцелюлярної карциноми, а також покращення якості життя. Немедикаментозне лікування ПБХ полягає в дотриманні здорового способу життя (фізична активність, дієта, виключення алкоголю та паління). Медикаментозне лікування ПБХ розпочинається з монотерапії УДХК, за потреби додатково призначаються препарати другої лінії (обетихолева кислота, фібрати, будесонід).
УДХК як препарат першої лінії в лікуванні ПБХ
УДХК – це 7-β-епімер хенодезоксихолевої кислоти, що за своїми характеристиками є гідрофільною, нецитотоксичною жовчною кислотою, яка природно міститься у складі жовчі. УДХК має гепатопротекторну та жовчогінну дії, зменшує апікальне захоплення токсичних гідрофобних ендогенних жовчних кислот холангіоцитами, захищає мембрану гепатоцитів від впливу токсичних солей жовчних кислот і пригнічує вироблення прозапального інтерлейкіну-2 [9]. Приймання УДХК дає змогу зменшити концентрацію в жовчі потенційно гепатотоксичних гідрофобних жовчних кислот (холевої, хенодезоксихолевої, дезоксихолевої та літохолевої); описано кореляцію між збільшенням частки УДХК у жовчі й покращенням біохімічних показників функції печінки [7]. Терапія УДХК затримує прогресування фіброзу в пацієнтів з ПБХ шляхом зменшення запалення та зниження продукції колагену зірчастими клітинами печінки [11]. Механізм дії та позитивні ефекти УДХК при ПБХ показані на рисунку 1 [10].
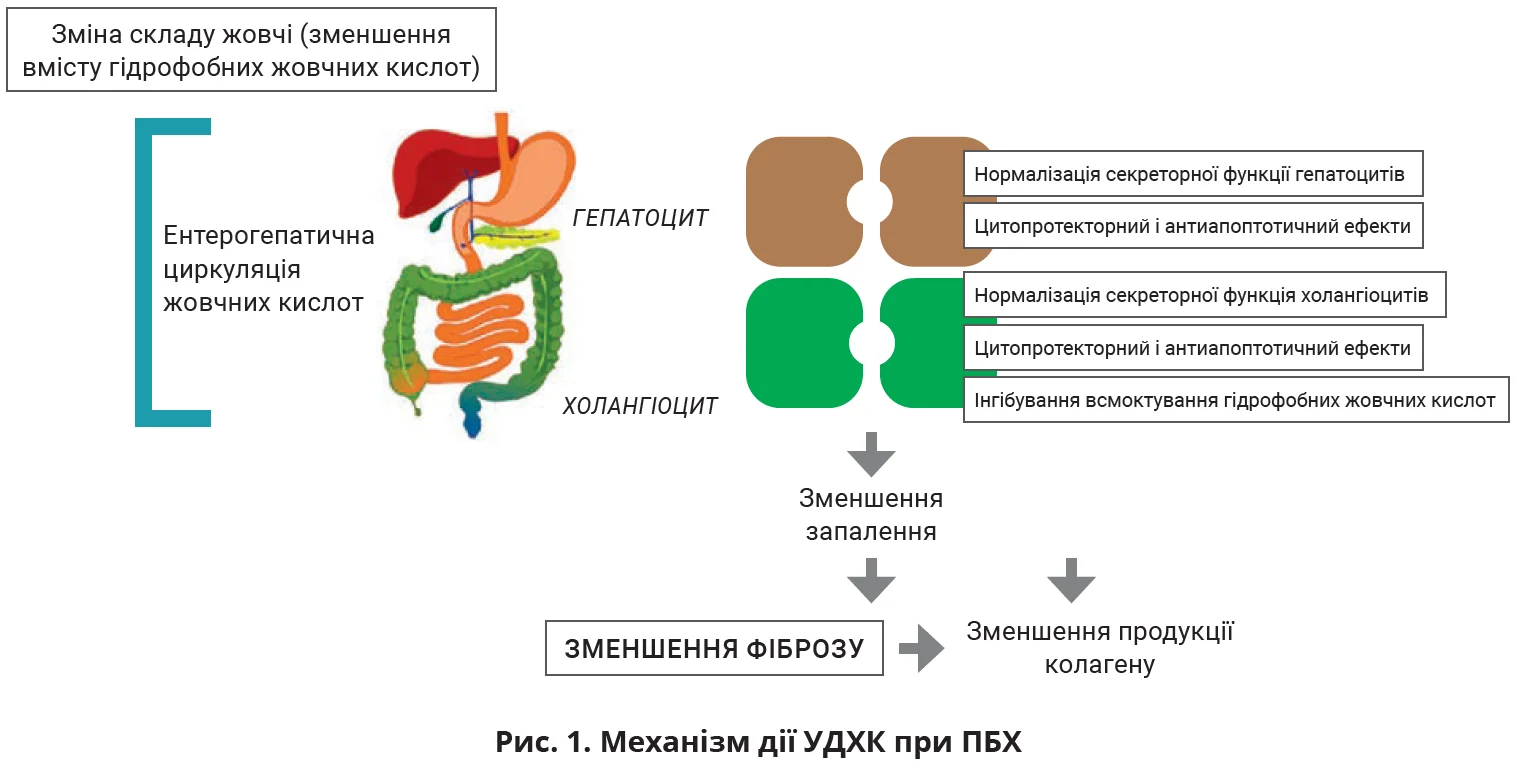
Монотерапія УДХК у дозі 13-15 мг/кг маси тіла на добу є золотим стандартом першої лінії лікування ПБХ [1, 2, 21]. УДХК зазвичай добре переноситься пацієнтами; побічні ефекти, як-от свербіж, діарея чи біль у правому верхньому квадранті живота, є рідкісними [13]. Приймання УДХК є безпечним під час вагітності та після пологів, тому переривати лікування ПБХ у вагітних пацієнток не потрібно [116]. Довготривале профілактичне застосування УДХК після трансплантації печінки більш ніж удвічі знижує ризик рецидиву ПБХ, приблизно втричі – ризик відторгнення трансплантата й більш ніж удвічі – ризик смерті через печінкові ускладнення; також приймання УДХК дає змогу знизити показники загальної смертності [120].
Більшість пацієнтів з ПБХ демонструє добру терапевтичну відповідь на монотерапію УДХК, проте деякі пацієнти не мають значного покращення лабораторних показників після призначення УДХК або демонструють неповну відповідь [4]. У таких пацієнтів приймання УДХК варто продовжувати та доповнювати препаратами терапії другої лінії, до яких належать обетихолева кислота, фібрати й будесонід.
Ефективність УДХК при ПБХ: вплив на функцію печінки та виживаність пацієнтів
Ефективність терапії УДХК для пацієнтів з ПБХ було доведено за результатами численних наукових публікацій. У першому ж клінічному дослідженні застосування стандартних доз УДХК (13-15 мг/кг) було продемонстровано значне покращення лабораторних показників у пацієнтів з ПБХ: протягом 2 років лікування активність ГГТ, ЛФ, аланінамінотрансферази та рівень білірубіну знизилися на 78, 65, 68 і 36% відповідно [8]. За результатами нещодавнього метааналізу було показано, що призначення УДХК нормалізує рівні загального холестерину й ліпопротеїнів низької щільності, не впливаючи на рівні ліпопротеїнів високої щільності та тригліцеридів [12].
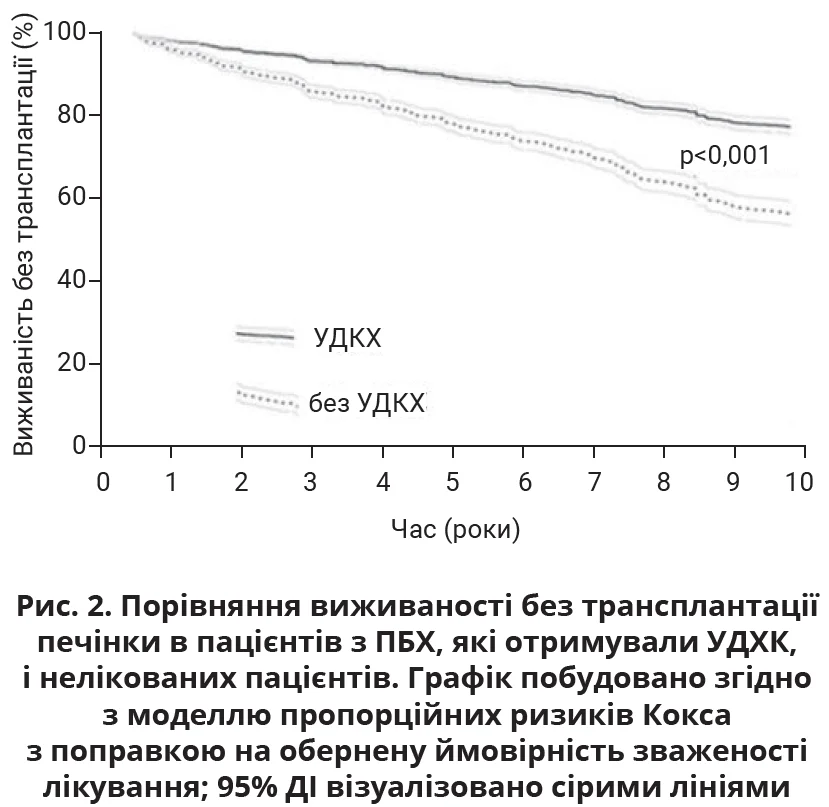
Найвагомішими доказами щодо позитивного впливу УДХК на виживаність пацієнтів з ПБХ стали результати міжнародного когортного дослідження з використанням бази даних Глобальної дослідної групи ПБХ. Загалом до аналізу були включені 3902 пацієнти з ПБХ, з яких 90,4% пацієнтів отримували УДХК; середня тривалість спостереження становила 7,8 року (від 4,1 до 12,1 року). Терапія УДХК достовірно покращила виживаність без трансплантації печінки порівняно з нелікованими пацієнтами (співвідношення ризиків (СР) 0,46; 95% довірчий інтервал (ДІ) 0,40-0,52; р<0,001). Крім того, пацієнти з неповною відповіддю на УДХК після 1 року лікування мали значно кращу виживаність без трансплантації печінки, ніж неліковані пацієнти (СР 0,56; 95% ДІ 0,45-0,69; р<0,001). Відмінності у виживаності без трансплантації печінки між пацієнтами, які отримували УДХК, і нелікованими пацієнтами відображено на рисунку 2 [16]. У ході багатофакторного аналізу бази даних Глобальної дослідної групи ПБХ також було виявлено, що пацієнти, які не отримували УДХК, мали вищі ризики прогресування хвороби та розвитку серйозних печінкових ускладнень порівняно з пацієнтами, які отримували УДХК [17].
Ефективність УДХК при ПБХ: вплив на гістологічні показники
За результатами досліджень біоптатів печінки пацієнтів з ПБХ було продемонстровано, що лікування УДХК дає змогу в деяких випадках покращити гістологічні показники, а в інших – уповільнити прогресування стадій фіброзу.
Зокрема, в публікації Angulo та співавт. описано проведення парних біопсій у 16 пацієнтів з ПБХ, які отримували УДХК, і порівняння їхніх результатів з біоптатами від 51 пацієнта, які отримували неефективне лікування (d-пеніциламін) або плацебо. Первинні біопсії проводилися до початку лікування, а повторні – щонайменше через 5 років після початку приймання УДХК.
У групі УДХК прогресування хвороби згідно з гістологічними показниками відбулося в 50% учасників, тоді як у контрольній групі прогресування було виявлено в 71% пацієнтів. Приймання УДХК дало змогу відтермінувати дебют цирозу печінки в пацієнтів, які отримували лікування, порівняно з контрольною групою (13 проти 49%; р=0,009) [18].
В іншому дослідженні повторні біопсії було проведено приблизно через 4 роки від початку лікування. Кількість гранулематозних деструктивних уражень міжчасточкових жовчних проток значно зменшилася; запальні й некротичні зміни часточок зменшилися; вираженість лімфоцитарного фрагментарного некрозу та проліферації проток не змінилася. Фіброз прогресував у 14 пацієнтів, регресував – у 10 пацієнтів; у решти (n=30) стадія фіброзу не змінилася [19].
Kumagi та співавт. досліджували парні біоптати пацієнтів з ПБХ після 10-річного періоду спостереження. При повторній біопсії стадія фіброзу зменшилася у 8 пацієнтів (11,6%), зросла у 33 пацієнтів (47,8%) і залишилася незмінною у 28 пацієнтів (40,6%); слід зазначити, що зменшення стадії фіброзу було зафіксовано лише у хворих, які мали терапевтичну відповідь на УДХК [20].
Оцінювання терапевтичної відповіді на УДХК:прогностичні шкали
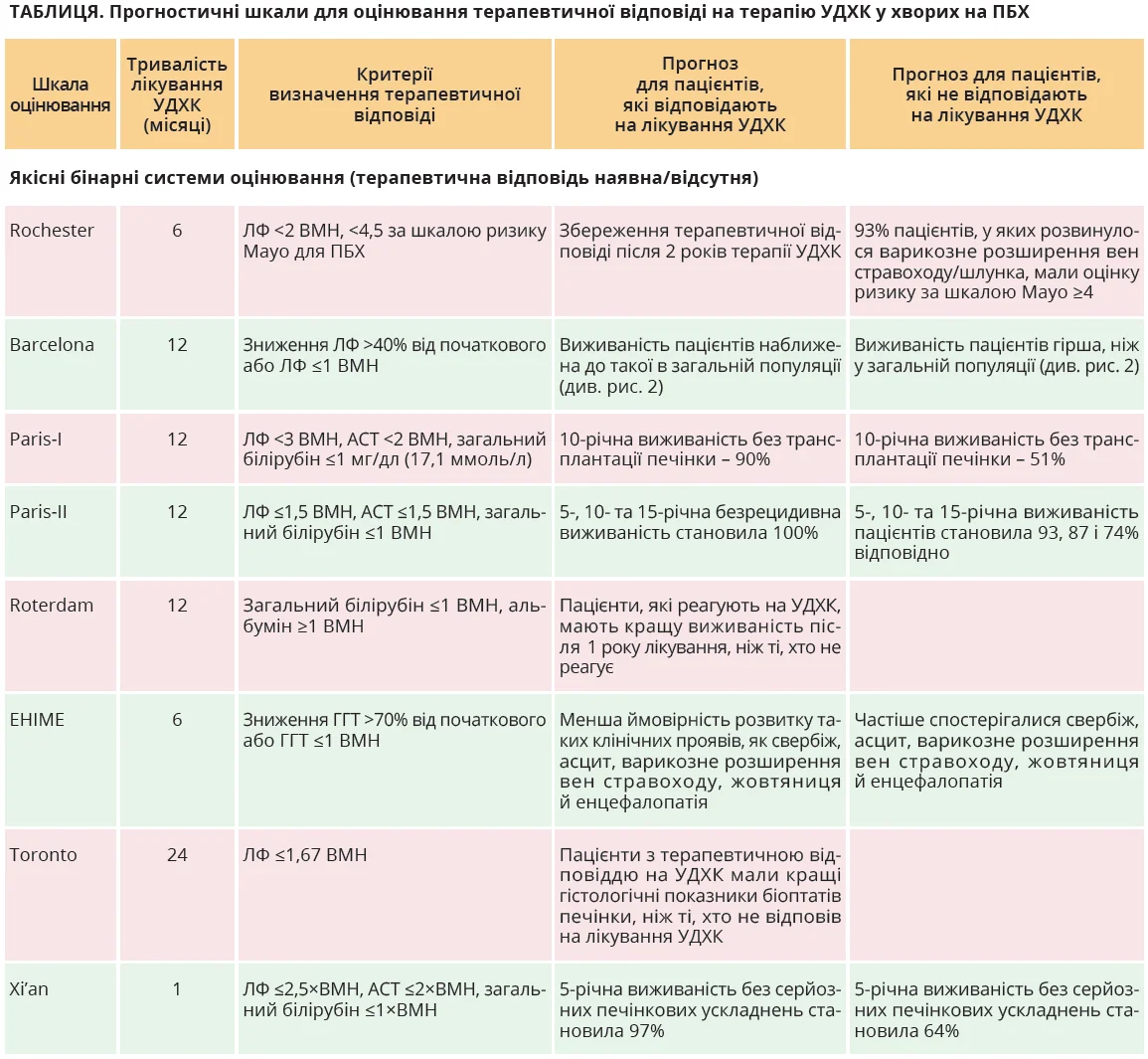
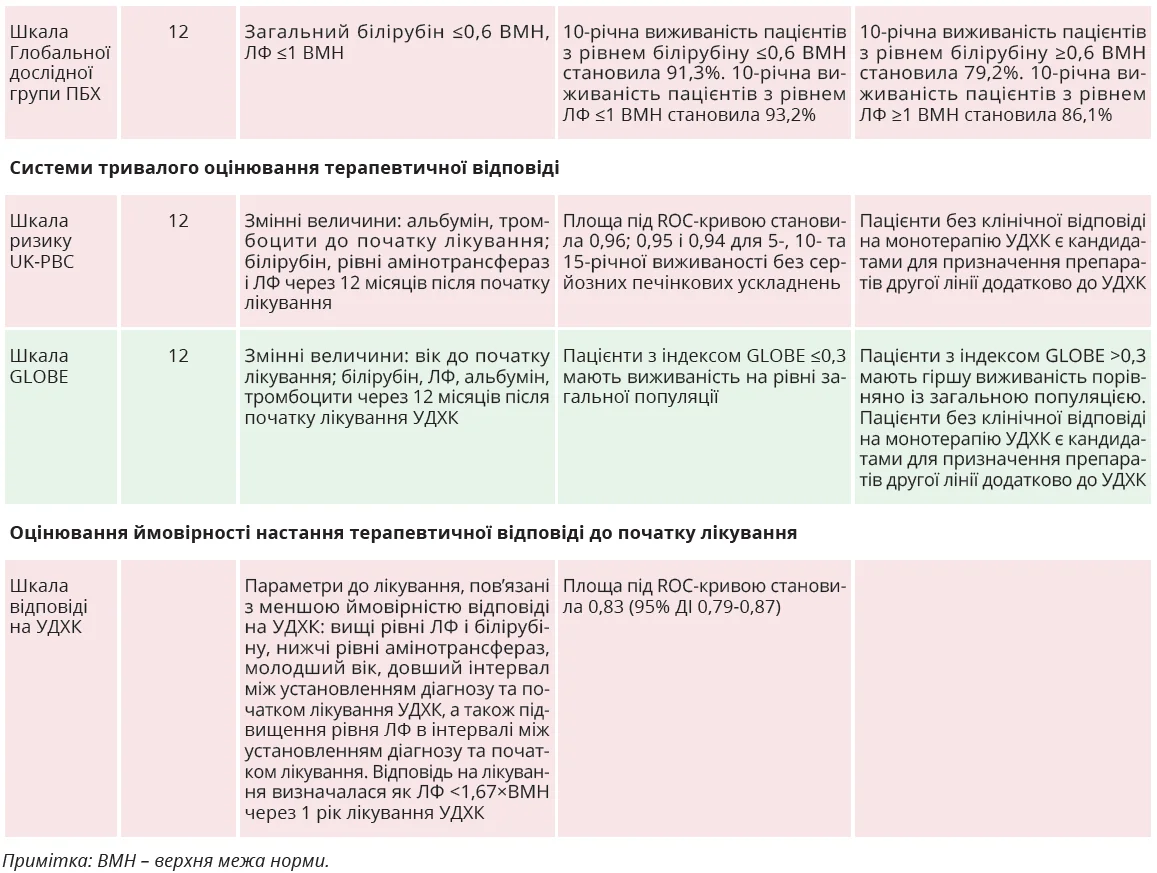
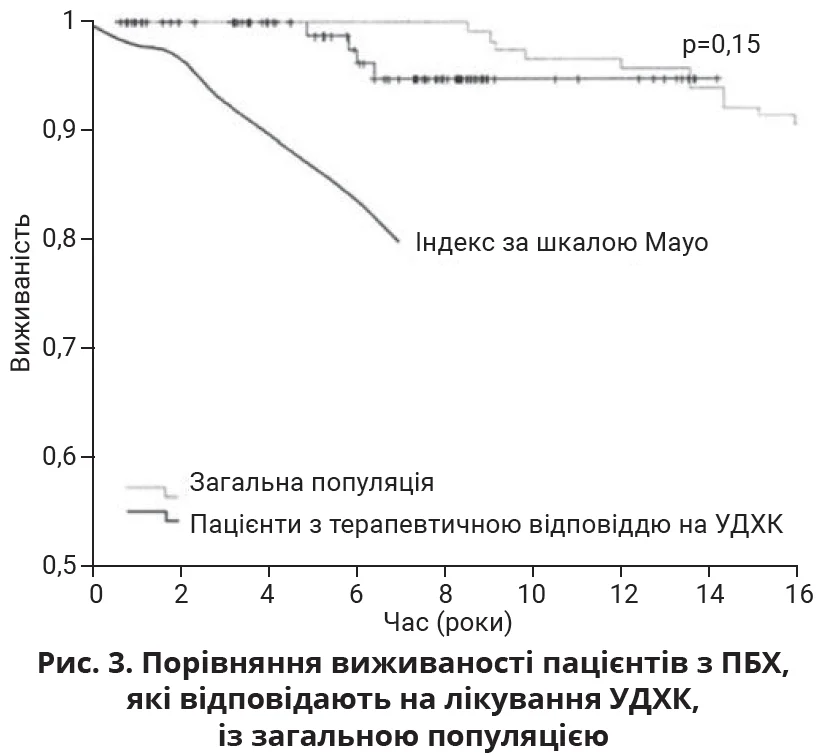
Для оцінювання ефективності терапії УДХК використовуються різні критерії, об’єднані в прогностичні шкали [20, 22-27, 29-33]. Якісні бінарні шкали оцінюють динаміку лабораторних показників після лікування УДХК для визначення наявності чи відсутності терапевтичної відповіді; системи тривалого оцінювання поєднують аналіз лабораторних показників і віку до початку лікування з лабораторними показниками після призначення УДХК. Пацієнти, що демонструють терапевтичну відповідь на лікування УДХК, за даними досліджень, мають кращий прогноз щодо перебігу хвороби, нижчі ризики розвитку тяжких печінкових ускладнень і показники виживаності, наближені до загальнопопуляційних (рис. 3) [23]. Перелік і характеристики основних систем прогностичного оцінювання перебігу ПБХ залежно від терапевтичної відповіді подані в таблиці.
Висновок
ПБХ – це хронічне автоімунне холестатичне захворювання, що характеризується ураженням дрібних внутрішньопечінкових жовчних проток з подальшим розвитком фіброзу печінки та можливим прогресуванням до цирозу печінки.
Золотим стандартом у лікуванні цієї хвороби є УДХК у дозуванні 13-15 мг/кг, яка показана всім пацієнтам з ПБХ одразу після встановлення діагнозу, оскільки покращує не тільки біохімічні та гістологічні показники, але й виживаність пацієнтів. Важливим етапом терапії є оцінювання біохімічної відповіді на УДХК з використанням прогностичних шкал.
Пацієнти, які відповідають на лікування УДХК, мають нижчу частоту печінкових ускладнень і кращий прогноз. У разі неповної відповіді приймання УДХК продовжується, до лікування додаються препарати другої лінії (обетихолева кислота, фібрати, будесонід).
Література
Drazilova S., Koky T., Macej M., Janicko M., Simkova D., Jarcuska P. The treatment of primary biliary cholangitis: from shadow to light. Therapeutic Advances
in Gastroenterology. 2024; 17. doi: 10.1177/17562848241265782.
Повний список літератури – в редакції.
