Скринінг колоректального раку: положення сучасних настанов
Автор: Олексій Леонідович ОРЛОВ, кандидат медичних наук, завідувач ендоскопічного відділення КНП «Київська міська клінічна лікарня № 18», голова осередку в м. Києві та Київській області Асоціації ендоскопістів України
Колоректальний рак (КРР), до якого відносять рак прямої й ободової кишок, є без перебільшення проблемою світового масштабу. Сучасні епідеміологічні дослідження констатують багато моторошних фактів щодо КРР: саме ця хвороба займає третє місце серед найпоширеніших онкологічних захворювань у світі, поступаючись тільки раку легень і молочних залоз [16]. Стандартизована за віком глобальна захворюваність на КРР продовжує зростати протягом останніх трьох десятиліть [14], ця патологія визнана другою за значущістю причиною смерті від раку в усьому світі [16], на її частку припадає близько 10% усіх випадків раку [4].
Аналіз глобальної епідеміології КРР, проведений у 2020 р., зафіксував високий рівень захворюваності в Україні (25,1-30,5 випадку на 100 000 населення), причому показник смертності в нашій країні від цієї патології, стандартизованої за віком (>12,9 випадку на 100 000 населення), є одним із найвищих у світі та вірогідно перевищує такий у США, Канаді, Австралії, багатьох країнах Європи, Африки й Азії [8]. Вітчизняні спеціалісти констатують яскраву тенденцію зростання частки КРР у структурі онкологічної захворюваності та смертності в Україні [3], а також підкреслюють істотні недоліки в профілактиці, діагностиці й лікуванні хворих, що асоційовано зі смертністю 27,6-33,3% пацієнтів протягом 1 року з моменту встановлення діагнозу КРР (у деяких областях цей показник перевищує 40%) [3].
Оптимальним підходом до покращення своєчасної діагностики та запобігання рецидивам КРР є популяційний скринінг, часові межі проведення котрого ґрунтуються на особливостях природного перебігу цього типу раку.
Особливості природного перебігу КРР
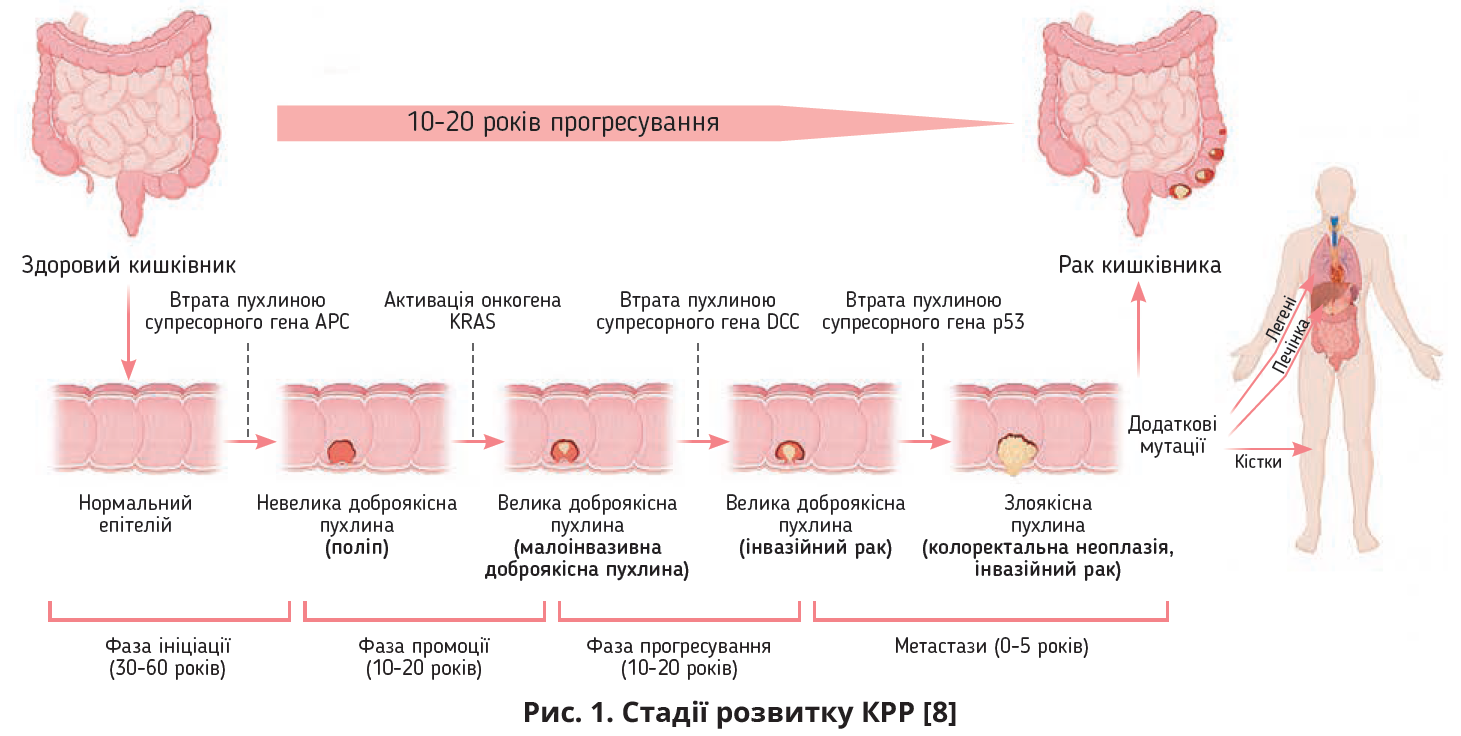
КРР, спричинений аберантною проліферацією клітин залозистого епітелію товстої кишки, є генетично різноманітним і розвивається, коли епітеліальні клітини набувають низки генетичних/епігенетичних змін, які роблять їх гіперпроліферативними [8]. Ці клітини, що швидко ростуть, утворюють доброякісну аденому, яка може трансформуватися в злоякісну пухлину та метастазувати кількома різними шляхами, включаючи мікросателітну нестабільність, хромосомну нестабільність і зубчасту неоплазію [8]. Через таку закономірність часто використовують вислів «аденома-карцинома», який підкреслює обов’язкове прогресування КРР. Неопластичний процес починається з крихітної аденоми, яка перетворюється на гігантську аденому та, зрештою, злоякісну пухлину, але ця трансформація займає декілька років (рис. 1).
Доведено, що протягом 1 року розмір поліпа, який прогресує, збільшується на 178%, аденокарциноми – на 752%, тоді як розмір поліпа, що майже не прогресує, зростає лише на 33% (р<0,001) [12]. Коли аденокарцинома (на частку котрої припадає майже 90% усіх випадків КРР) набуває інвазивних властивостей, вона поширюється на інші частини тіла через кровоносні та лімфатичні судини (рис. 1). Найпоширенішим місцем метастазування є печінка, легені й кістки. Формування КРР є досить тривалим процесом: часовий проміжок між появою поліпа та розвитком власне інвазивного раку може становити близько 10-20 років, для утворення метастазів потрібно ще 0-5 років [8]. Такі особливості канцерогенезу КРР створюють оптимальні умови для своєчасного скринінгу хвороби в осіб із помірним і високим ризиком розвитку пухлини.
Положення сучасних настанов щодо скринінгу КРР
Скринінг КРР проводять із метою виявлення преканцерозних змін у безсимптомних осіб, що дає змогу діагностувати новоутворення на ранніх стадіях та істотно знизити смертність від КРР. Останніми роками декілька провідних міжнародних товариств представили оновлені настанови зі скринінгу КРР, у тому числі Американське онкологічне товариство (ACS) [17], Американська колегія гастроентерологів (ACG) [2], Американська гастроентерологічна асоціація (AGA) [9], об’єднана група ACG, AGA й Американського товариства гастроінтестинальних ендоскопістів (USPSTF) [6], Національне французьке гастроінтестинальне товариство [10], Австрійський національний комітет зі скринінгу раку [5]. Положення зазначених настанов відрізняються віковим порогом початку/завершення скринінгу та рекомендованим переліком досліджень.
Вікові межі
Незважаючи на значний географічний ареал, усі перелічені настанови мають спільну рису: вони передбачають зниження граничного віку проведення скринінгу. Якщо до 2016 р. американські настанови рекомендували проводити скринінг КРР в осіб 50-75 років, то оновлені настанови USPSTF та ACG передбачають зниження вікової межі початку скринінгу до 45 років [2, 13]. Експерти ACG не лише рекомендують проводити скринінг із 45 років, але й установлюють більш ранній початок скринінгу в пацієнтів, які мають родичів 1-ї лінії спорідненості з КРР або поліпами, що прогресують: у таких випадках слід починати скринінг із 40 років або на 10 років раніше діагностування раку в наймолодшого родича [2].
У настанові USPSTF рекомендовано персоніфіковано підходити до вирішення питання стосовно доцільності проведення скринінгу в осіб 76-85 років, зважаючи на загальний стан здоров’я, результати попередніх скринінгів; проведення скринінгу в дорослих віком понад 85 років визнано недоцільним [13]. Експерти ACG мають подібну думку про індивідуальне вирішення питання щодо скринінгу КРР в осіб похилого віку, але наводять іншу вікову межу – понад 75 років; саме з цього віку вони рекомендують оцінювати ймовірну тривалість життя та ризик розвитку побічних ефектів [2]. Представники ACS підтримують доцільність персоніфікованого підходу до проведення скринінгу в осіб 76-85 років і виступають проти його застосування в пацієнтів віком понад 85 років [17].
Австрійський національний комітет зі скринінгу раку рекомендує впроваджувати скринінг КРР для всіх дорослих 45-75 років; в осіб віком ≥65 років рішення про проведення скринінгу варто приймати індивідуально, відповідно до загального стану, результатів попередніх скринінгів і вподобань пацієнта [5].
Національна загальна онкологічна мережа США (NCCN) розрізняє три рівні ризику КРР із метою виявлення пацієнтів із найвищою ймовірністю кишкових неоплазій (табл.).
Стратегії скринінгу
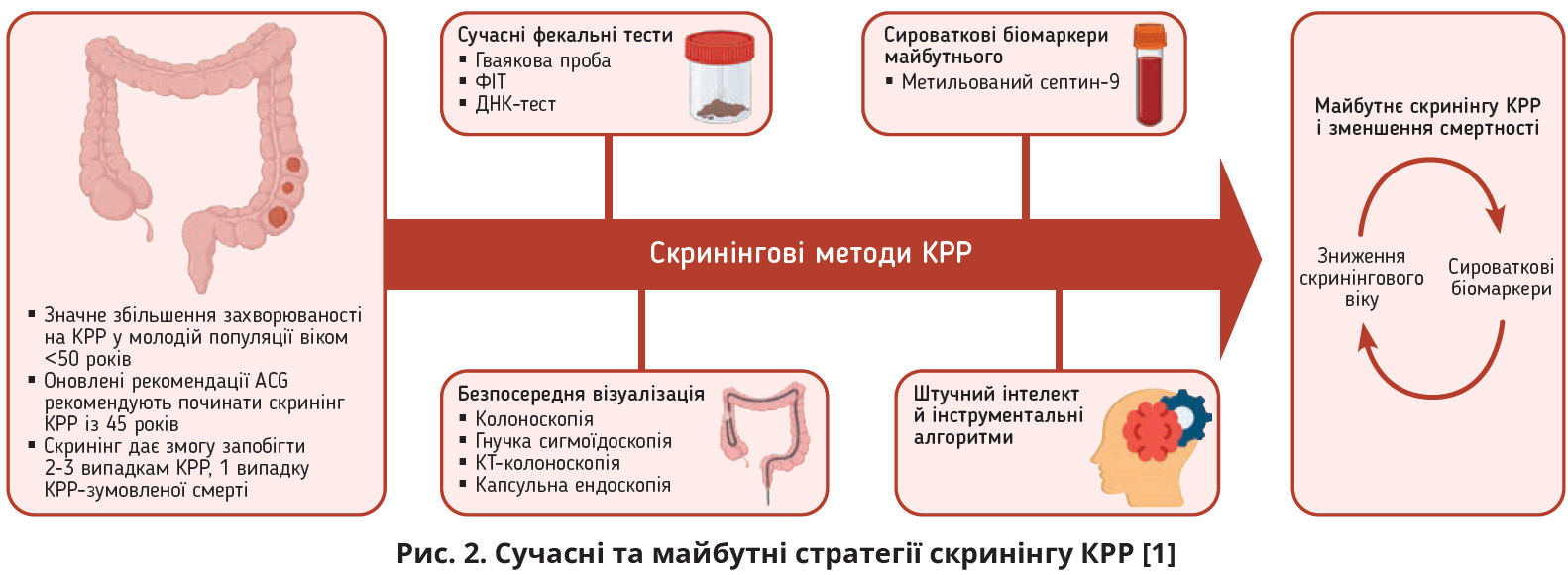
Сучасні стратегії скринінгу КРР передбачають дослідження зразків калу та проведення інструментальних досліджень. Найчастіше в зазначених настановах згадуються фекальні імунохімічні тести (ФІТ), які призначені для виявлення крові в калі; ФІТ вважають чутливішими та специфічнішими, ніж гематологічні дослідження, але хибнопозитивний результат ФІТ можна отримати на тлі доброякісних захворювань кишківника (виразки, дивертикули), а негативний результат ФІТ не виключає КРР, оскільки ракові утворення кровоточать небезперервно [1]. Прийнятною альтернативою ФІТ вважають гваякову пробу – високочутливий аналіз калу на приховану кров. Іще одним рекомендованим лабораторним дослідженням є фекальний ДНК-тест, який дає змогу виявити мутації ДНК та маркери метилювання, що виділяються з колоректальної пухлини.
Як інструментальні скринінгові дослідження застосовують колоноскопію, гнучку сигмоїдоскопію, а також комп’ютерно-томографічну (КТ) колонографію (віртуальну колоноскопію) (рис. 2) [1]. КТ-колонографія дає змогу отримувати зображення товстої кишки у 2D- та 3D-режимі за допомогою багатодетекторної КТ, подвійного контрастування кишки шляхом уведення контрасту та газу. Зображення високої роздільної здатності, отримані в режимі 3D, наближаються за інформативністю до ендоскопічного дослідження; КТ-колонографія проводиться за наявності протипоказань до ендоскопії або відмови від її проведення, проте має нижчу чутливість і залежить від досвіду рентгенолога [1].
Різні міжнародні товариства мають своє бачення доцільних скринінгових досліджень. Експерти USPSTF рекомендують проведення фекальних тестів (гваякова проба чи ФІТ – щорічно, визначення ДНК у калі – що 1-3 роки) та прямих візуалізаційних досліджень (колоноскопія – що 10 років, КТ-колонографія – що 5 років, гнучка сигмоїдоскопія – що 5 років, гнучка сигмоїдоскопія разом із ФІТ – що 10 років) [13].
Представники ACS пропонують інший підхід до скринінгу, віддаючи перевагу щорічному виконанню ФІТ, але також припускають можливість проведення гваякової проби (щорічно) або ДНК-тесту (що 3 роки); порівняно з документом USPSTF настанова ACS має значно менший перелік доцільних інструментальних досліджень і містить лише колоноскопію (що 10 років), КТ-колонографію (що 5 років), гнучку сигмоїдоскопію (що 5 років) [17].
Експерти ACG вважають колоноскопію дослідженням 1-ї лінії (в родичів 1-ї лінії споріднення це дослідження треба проводити що 5 років), відносячи до досліджень 2-ї лінії ФІТ, ДНК-тест, гнучку сигмоїдоскопію, КТ-колонографію, капсульну колоноскопію [2]. Австрійські настанови рекомендують виконувати або колоноскопію (що 10 років), або ФІТ (що 2 роки) з колоноскопією, причому обидві стратегії скринінгу вважаються рівноцінними [5].
Скринінг КРР після ендоскопічної поліпектомії
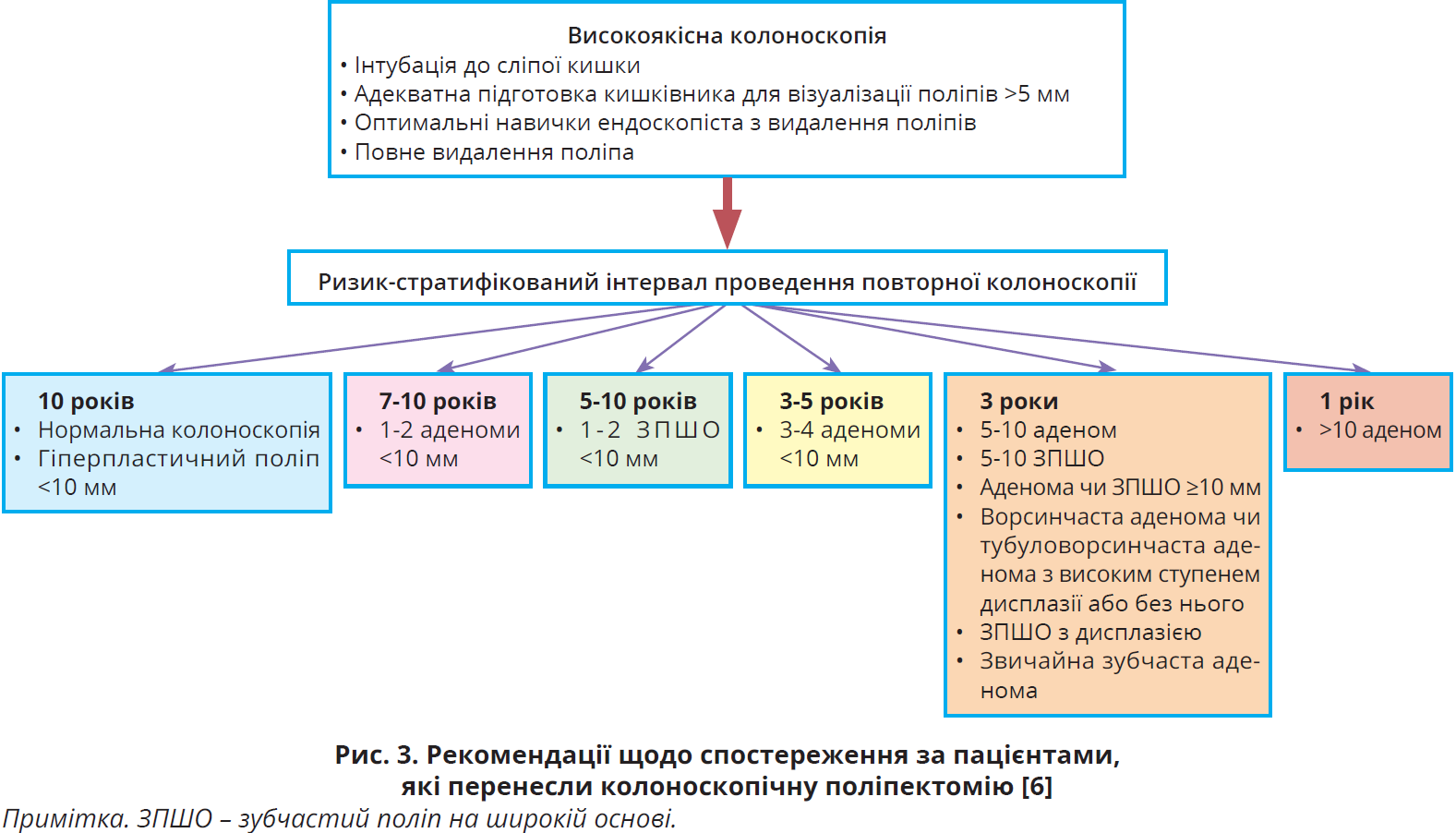
Окреме положення в скринінгу КРР займає спостереження за хворими, які перенесли колоноскопію з поліпектомією. Згідно зі спеціалізованими рекомендаціями USPSTF частота проведення КРР із виконанням повторної колоноскопії залежить від кількості, розміру та гістологічних характеристик аденом, які були виявлені під час вихідної колоноскопії (рис. 3) [6].
Захворюваність і смертність від КРР знижуються за умови проведення ретельного скринінгу й оптимального спостереження за пацієнтами з колоректальними поліпами [6]; в цієї популяції хворих зберігається високий ризик КРР, раціональним і рекомендованим способом скринінгу є колоноскопія. Значна більшість сучасних настанов віддає перевагу проведенню колоноскопії як 1-й лінії скринінгу [2], а також наполягає на обов’язковому виконанні колоноскопії за умов отримання позитивних результатів неінвазивних фекальних тестів, сигмоскопії, КТ-колонографії [6].
Високоякісна колоноскопія: рекомендовані схеми очищення кишківника
Покращити ситуацію в Україні можливо за умови проведення національної програми активного скринінгу КРР [15], найдоцільнішим вважається проведення скринінгової колоноскопії що 10 років через її економічну ефективність із коефіцієнтом ефективності додаткових витрат 843 дол. США на 1 рік життя, скорегований на її якість [11]. Отже, в центрі сучасного скринінгу КРР перебуває високоякісна колоноскопія, проведення котрої немислимо без адекватної підготовки кишківника, безпечної та повної інтубації сліпої кишки, високого рівня виявлення аденом і повної поліпектомії без хірургічного втручання [7].
Першою та надзвичайно важливою умовою виконання колоноскопії є якісна підготовка кишківника. Підкреслюючи значущість цієї процедури, представники Європейського товариства гастроінтестинальної ендоскопії (ESGE) у 2019 р. представили оновлену настанову з підготовки кишківника до колоноскопії [7]. З метою очищення товстої кишки ESGE рекомендує використовувати схеми, що ґрунтуються на застосуванні великих або невеликих об’ємів поліетиленгліколю (ПЕГ), а також схеми без ПЕГ, ефективність яких було клінічно доведено [7]. Серед можливих альтернатив застосуванню ПЕГ-умісних схем експерти ESGE виділяють схему очищення кишківника за допомогою трисульфату (препарату, який містить магнію сульфат, натрію сульфат і калію сульфат), відомого також як пероральний сульфатний розчин. Таку рекомендацію представники ESGE сформулювали на підставі даних доказової медицини, які підтверджують її зіставну результативність із високооб’ємною ПЕГ-умісною схемою (дані 3 рандомізованих контрольованих досліджень– РКД), 2 л ПЕГ-умісної схеми з аскорбатом (результати 3 РКД) та перевагу над схемою з магнію цитратом і пікосульфатом (дані 1 РКД) [7]. У всіх РКД доведено добру переносимість трисульфату; застосування цього препарату не показано у хворих на застійну серцеву недостатність, асцит, тяжку ниркову (швидкість клубочкової фільтрації <30 мл/хв) і печінкову недостатність [7]. В Україні трисульфат представлений під торговою назвою Ізіклін у вигляді концентрованого розчину для перорального застосування.
Безоплатна колоноскопія в Україні – реальність
Незважаючи на повномасштабні воєнні дії, держава піклується про здоров’я своїх громадян, продовжуючи фінансувати Програму медичних гарантій (ПМГ), за якою Національна служба здоров’я України (НСЗУ) оплачує медичні послуги відповідно до потреб населення країни, в тому числі колоноскопію – золотий стандарт ранньої діагностики хвороб товстої кишки [19]. Цьогоріч у рамках ПМГ усі пацієнти віком ≥40 років мають можливість зробити колоноскопію в амбулаторних умовах безкоштовно за наявності направлення сімейного або закріпленого лікаря (гастроентеролога). Безоплатна послуга передбачає повний спектр дій, необхідних для якісного обстеження:
- консультацію ендоскопіста й анестезіолога перед дослідженням;
- діагностичну колоноскопію для візуального огляду товстої кишки й термінального відділу тонкої кишки з ендоскопічними маніпуляціями чи без них;
- виконання хромоколоноскопії та/або віртуальної хромоендоскопії для діагностики поверхневих утворень і раннього раку;
- місцеву/загальну анестезію;
- забір і направлення біологічного матеріалу для його подальшого гістологічного дослідження;
- оформлення висновку та протоколу ендоскопічного втручання одразу після його проведення в повному обсязі;
- своєчасну невідкладну медичну допомогу при станах, що загрожують життю, під час перебування пацієнта в лікарні;
- запис результатів обстеження на цифровий носій пацієнта (за бажанням) [19].
Згідно з даними, наведеними на інфопанелі сайту НСЗУ, натепер укладено договори з 225 медичними закладами (з них 27 – приватних) на проведення безкоштовної колоноскопії відповідно до ПМГ [19]. Знайти такі заклади також можна на сайті НСЗУ, обравши інфопанель «Укладені договори про медичне обслуговування населення за ПМГ», позначивши у фільтрі «Назва послуги» необхідне дослідження – колоноскопію [20]. Скорегувавши пошук за потрібними характеристиками (місцеперебування, форма власності, назва закладу), пацієнт отримує перелік медичних закладів, які відповідають сформованому запиту [20]. Пошук максимально зручний для пацієнта, який одразу може отримати інформацію щодо графіку роботи вибраного центру та контактний телефон для зв’язку з ним.
Висновки
Скринінг є ефективним способом профілактики КРР, який відповідно до сучасних положень різних міжнародних настанов треба проводити із 45 років. Провідну позицію в скринінгу КРР займає високоякісна колоноскопія. З метою адекватної підготовки кишківника до ендоскопічного дослідження рекомендується використовувати ПЕГ-умісні та ПЕГ-вільні схеми. Серед ПЕГ-вільних схем очищення кишківника найефективнішим вважають застосування трисульфату (Ізіклін). ПМГ за підтримки держави та НСЗУ дає змогу виконати колоноскопію – дослідження, що визнано золотим стандартом обстеження кишківника, – безкоштовно.