Фармакотерапія хронічного закрепу за рекомендаціями WGO (2025) і AGA (2026): вітчизняні реалії
Підготувала канд. мед. наук Тетяна Можина
Закрепи давно перестали бути дрібною побутовою незручністю: сидяча робота, хронічний стрес, дефіцит руху та клітковини, тривале приймання медикаментів з гастроінтестинальними побічними ефектами роблять його мало не маркером сучасного способу життя. Актуальність теми підкреслює той факт, що провідні професійні гастроентерологічні спільноти майже синхронно оновили підходи до лікування закрепів. У 2025 р. Всесвітня гастроентерологічна організація (WGO) опублікувала глобальні рекомендації щодо діагностики та ведення хронічного закрепу (ХЗ) з каскадним підходом, адаптованим до різних можливостей систем охорони здоров’я різних країн світу [1]. На початку 2026 р. Американська гастроентерологічна асоціація (AGA) представила клінічні рекомендації щодо оцінювання та ведення пацієнтів з рефрактерним закрепом – найтяжчим, резистентним до лікування варіантом ХЗ [2].
На перший погляд здається, що вирішення проблеми закрепу має досить прозоре рішення: більше води, клітковини та фізичної активності, іноді – послаблювальне. Однак рекомендації WGO й AGA підкреслюють, що поява закрепу може бути наслідком різних патофізіологічних механізмів, а отже, вирішення цієї проблеми потребує застосування різної тактики. Порівняння двох настанов, присвячених майже одній і тій самій проблемі, допоможе зрозуміти, який алгоритм дій можна вважати базовим для більшості пацієнтів, у чому полягають ключові відмінності та які опції передбачені при недостатній відповіді на стандартне лікування. Далі зосередимося на тому, як ці підходи реалізуються в розділі фармакотерапії – від стартових засобів до ескалації лікування при рефрактерному перебігу.
Сучасна фармакотерапія ХЗ: що пропонують WGO й AGA
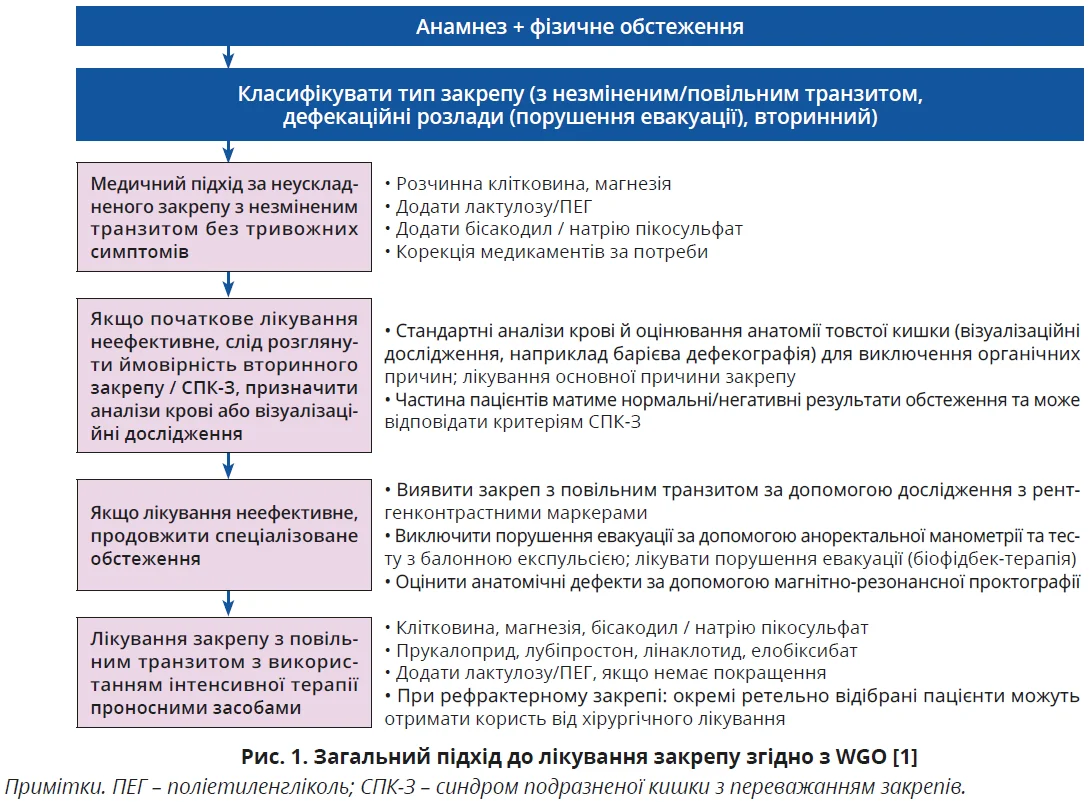
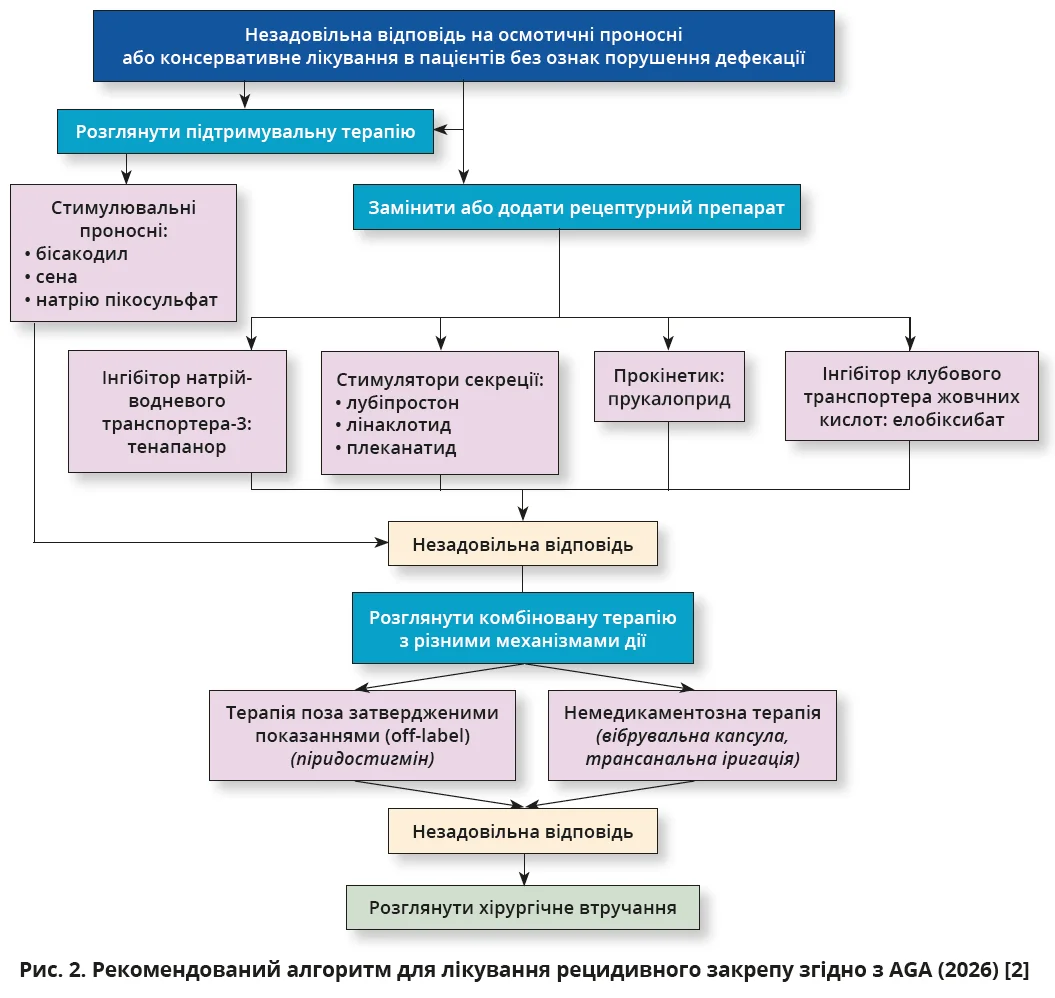
Порівнюючи алгоритми лікування ХЗ від WGO й AGA, можна одразу відзначити значущу різницю в логіці ведення пацієнтів. WGO пропонує мислити «від механізму до лікування», рекомендуючи спочатку визначити тип закрепу (з незміненим або сповільненим транзитом, дефекаційний розлад або вторинний закреп) і на підставі отриманих даних призначати терапію, що впливає на ключові ланки патогенезу (рис. 1). Американський підхід полягає в прагматичнішому покроковому посиленні лікування: терапію ескалюють залежно від клінічної відповіді, а поглиблена диференціація підтипів закрепу відкладається до моменту, коли стандартні терапевтичні кроки виявляються недосить ефективними (рис. 2).
Обидві настанови мають принципово однаковий погляд щодо першого кроку: спочатку треба зібрати анамнез, виконати фізичне обстеження й обов’язково оцінити наявність тривожних симптомів і провести пошук потенційних вторинних причин закрепу (зокрема медикаментозно-індукованого). За версією WGO, до переліку червоних прапорців входять зміни форми чи звичок випорожнення, ненавмисна втрата маси тіла, залізодефіцитна анемія, ознаки обструкції, здуття або утворення в животі, що пальпується, нещодавній початок або нічні симптоми; ректальна кровотеча; ректальний пролапс [1].
Аналіз положень WGO проти AGA: ключові подібності та відмінності
Початкова терапія ХЗ в обох погоджувальних документах загалом близька: обов’язково рекомендуються немедикаментозні заходи, що спрямовані на корекцію харчування й питного режиму, рухового режиму та поведінкових/туалетних звичок. Погоджено лунає рекомендація щодо збільшення частки харчових волокон у раціоні з акцентуванням доцільності приймання саме розчинної клітковини.
Наступний крок полягає в призначенні фармакотерапії, яку починають з осмотичних проносних. На цьому етапі з’являються деякі відмінності: WGO пропонує починати з клітковини та магнезії, а потім, за недостатньої їх ефективності, додавати лактулозу або поліетиленгліколь (ПЕГ) [1]. Рекомендації AGA одразу виділяють ПЕГ як ключову стартову опцію, тоді як лактулоза розглядається радше як альтернатива, а не обов’язковий наступний крок [2]. У настанові WGO підкреслюється, що ПЕГ і лактулоза мають добрі доказові досьє ефективності та безпеки, але при зіставній ефективності цих препаратів експерти організації віддають перевагу застосуванню ПЕГ, адже він переноситься краще за лактулозу, яка достовірно частіше спричиняє газоутворення, здуття й абдомінальний дискомфорт [1]. Водночас WGO окремо запроваджує поняття рятувальної тактики: за потреби швидкого симптоматичного полегшення допускається короткочасне застосування стимулювальних проносних (бісакодил), яке не скасовує та не замінює базової регулярної терапії. Експерти застерігають від звички до регулярного тривалого застосування через ризики побічних ефектів і теоретичні побоювання щодо довготривалого впливу на нейром’язовий апарат товстої кишки.
За недостатньої відповіді на первинну терапію WGO й AGA пропонують схожий набір обстежень, але по-різному розставляють пріоритети в подальшій тактиці. Обидві настанови рекомендують однакові інструментальні обстеження (аноректальна манометрія, тест вигнання балона, визначення часу колоректального транзиту, дефекографія / магнітно-резонансна проктографія), але надають їм різну роль у веденні пацієнта [1, 2]. Експерти WGO вказують на необхідність проведення цих тестів як наступний етап каскадної діагностики після невдачі стартового лікування ХЗ; передбачається їх виконання залежно від клінічної потреби та доступності досліджень [1]. Американська настанова вважає функціональну діагностику обов’язковою перед тим, як визнавати ХЗ рефрактерним: спершу потрібно виключити порушення евакуації калових мас, установити характер транзиту фекалій (незмінений, сповільнений) і лише після цього переходити до використання комбінованих схем лікування або розгляду можливих хірургічних утручань [2]. Отже, WGO використовує лабораторно-інструментальні дослідження для уточнення причин і механізмів ХЗ та вибору відповідної терапевтичної тактики, тоді як американська настанова застосовує їх як обов’язковий етап підтвердження рефрактерного перебігу ХЗ перед подальшою ескалацією лікування.
Після невдачі стартової терапії обидві настанови переходять до етапу ескалації фармакотерапії, однак роблять це із залученням сучасних класів препаратів, які переважно недоступні в Україні. WGO пропонує послідовно додавати або замінювати терапію з використанням засобів, які мають різні механізми дії. Крім інтенсивнішого застосування осмотичних і стимулювальних проносних, рекомендуються рецептурні препарати, що впливають на секрецію та моторику кишківника (зокрема лубіпростон, лінаклотид, плеканатид, прукалоприд), а також новіші агенти на кшталт тенапанору й елобіксибату; за недостатньої відповіді передбачається комбінування засобів з різними механізмами дії та цільовим впливом на патофізіологічні ланки ХЗ (секрецію, транзит і нейром’язову регуляцію) [1].
Настанова AGA, сфокусована на рефрактерному закрепі, передбачає застосування ширшого кола фармакопрепаратів і робить акцент на призначенні сучасних рецептурних засобів, передусім інгібітора натрій-водневого транспортера-3 (тенапанор), стимуляторів секреції (лінаклотид, плеканатид, лубіпростон) і прокінетика (прукалоприд), а при неповному ефекті – їх раціональне комбінування [2]. Перелік можливих засобів доповнює елобіксибат. Зауважимо, що тенапанор зменшує всмоктування натрію в кишківнику, завдяки чому в просвіті кишки утримується більше води, кал м’якшає, а кишковий транзит прискорюється. Елобіксибат діє інакше: він блокує зворотне всмоктування жовчних кислот у клубовій кишці, збільшуючи їх надходження в товсту кишку, де це природно підсилює секрецію та моторику. Логіка вибору всіх перелічених засобів полягає в наявності доброї доказової бази при недостатній відповіді на стандартні проносні та можливості уникнення постійної залежності від стимулювальних препаратів.
За неефективності немедикаментозних заходів і фармакотерапії (рефрактерному перебігу) обидві настанови зазначають, що в ретельно відібраних пацієнтів доцільно розглянути проведення хірургічного втручання як опції останньої лінії за умови повного діагностичного оцінювання та вичерпання консервативних можливостей [1, 2].
Лікування ХЗ в Україні: сучасні можливості
Порівняння рекомендацій WGO й AGA виявляє різні акценти: WGO пропонує універсальний каскадний підхід до ведення ХЗ, тоді як AGA здебільшого фокусується на рефрактерних випадках ХЗ з недостатньою відповіддю на стандартну терапію. Розглядаючи можливості ведення вітчизняних пацієнтів, доцільно спиратися насамперед на рекомендації WGO, а настанову AGA використовувати як орієнтир для ескалації при резистентному перебігу ХЗ.
Перша лінія: ПЕГ як базова опція
В умовах, коли доступ до препаратів другої лінії терапії може бути обмеженим, особливо важливо максимально якісно реалізувати першу лінію лікування. WGO наголошує: перед призначенням проносних або їх ескалацією слід виключити кишкову непрохідність і тривожні симптоми, а також оцінити можливі вторинні чинники. Якщо таких обмежень немає, найобґрунтованішим стартом фармакотерапії є ПЕГ, який у європейських джерелах, реєстраційних досьє й інструкціях до препаратів зазвичай позначають як макрогол [3]. Цей осмотичний проносний засіб має добрий профіль ефективності, безпеки та кращу переносимість порівняно з багатьма іншими проносними. ПЕГ (макрогол) рекомендовано WGO й AGA як препарат першої лінії терапії ХЗ [1, 2].
Добове дозування макроголу 4000 у дорослих становить 10-20 г; рекомендується приймати препарат 1 раз на добу, бажано вранці за 1 прийом [3]. Метою терапії ПЕГ (макроголом) є забезпечення регулярної дефекації: одне м’яке випорожнення протягом доби або через день без діареї. Для цього проводять індивідуальну титрацію дози залежно від ефективності та переносимості, причому за умови появи водянистого калу / діареї добову дозу ПЕГ зменшують, а не скасовують приймання препарату повністю.
Лактулоза також залишається препаратом першої лінії та може бути використана як альтернатива ПЕГ, але слід пам’ятати про її здатність провокувати здуття, метеоризм, абдомінальний дискомфорт [1]. Саме тому в багатьох випадках ПЕГ є оптимальним вибором для тривалого застосування.
Псевдорефрактерність і рятувальна стратегія WGO
Однією з ключових проблем ведення хворих на ХЗ є значно обмежений доступ до препаратів другої лінії терапії (стимулятори секреції, нові прокінетики, засоби, що впливають на транспорт іонів), за допомогою яких міжнародні алгоритми передбачають ескалацію терапії. Проте, перш ніж констатувати рефрактерність, потрібно перевірити, чи справді попередня спроба була реалізована адекватно. На цьому етапі доцільно перевірити:
- як довго та в якому дозуванні пацієнт приймав ПЕГ (не епізодично «за потреби», а регулярно);
- чи дотримується пацієнт режиму лікування (прихильність, правильність приймання, реалістичні очікування щодо темпів ефекту);
- чи не зберігаються фактори, що нівелюють результат (дефіцит рідини, недостатня фізична активність, порушення туалетних звичок) [1, 2].
Дуже часто саме оптимізація цих компонентів переводить «неефективне» лікування в терапію, яка активно працює.
Згідно з рекомендаціями WGO наступною дією, котру доцільно виконати в разі обмеженого доступу до подальших ліній лікування, є застосування рятувальної стратегії [1]. Коли потрібно забезпечити швидке симптоматичне полегшення, експерти радять короткочасне застосування стимулювальних проносних (бісакодил) як засобу «прориву» за умови подовження приймання базового проносного препарату [1]. Тобто терапією порятунку може бути така комбінація: регулярне застосування ПЕГ як базового засобу разом з додаванням коротких курсів стимулювального проносного.
Попри поширене застосування докузату в рутинній практиці, сучасні алгоритми WGO, AGA не розглядають його як засіб лікування ХЗ; перевага віддається ПЕГ та іншим препаратам з переконливішою доказовою базою.
Коли варто змінити тактику?
Ще одним критично важливим моментом є те, що не всі випадки резистентності пов’язані з недостатньою ефективністю проносних. Якщо в клініці ХЗ домінують натужування, відчуття блоку, потреба в мануальній допомозі на тлі слабкої відповіді на проносні, слід виключити дефекаційні розлади (диссинергія). У таких випадках подальша необґрунтована ескалація дозування часто не дає очікуваного результату, а оптимальною стратегією стає проведення інструментального обстеження (за доступності: аноректальна манометрія, тест з балонною експульсією) та призначення біофідбек-терапії [1, 2].
Також варто врахувати ймовірність медикаментозно-індукованого ХЗ. Останнім часом переважна більшість пацієнтів приймають препарати, які здатні істотно сповільнювати моторику кишківника (антидепресанти, антипсихотики, антагоністи кальцію, опіоїди, препарати заліза, антихолінергічні засоби, антигістамінні першого покоління). За можливості доцільно обговорити заміну препарату, корекцію дози або підбір альтернативного засобу, що чинить менший вплив на моторну функцію кишківника.
Висновки
Рекомендації WGO (2025) та AGA (2026) підкреслюють, що фармакотерапія ХЗ має бути патогенетично обґрунтованою, поетапною й передбачати ескалацію за недостатньої відповіді. У вітчизняних реаліях практичним фундаментом лікування ХЗ є ПЕГ (макрогол), тоді як лактулоза може розглядатися як альтернативна опція. Навіть за обмеженої доступності сучасних препаратів, які рекомендовані як друга лінія, терапія ХЗ може бути ефективною й керованою за умови дотримання каскаду WGO: оптимізації базової терапії ПЕГ, використання рятувальної стратегії та раціональних комбінацій доступних проносних засобів. Водночас за відсутності очікуваного ефекту ключовим є своєчасний повторний аналіз механізму закрепу з виключенням патологій, які потребують зміни тактики, а не лише подальшого нарощування доз проносних.
Література
- World Gastroenterology Organisation global guidelines. A global cascade approach to diagnosis and management of chronic constipation. 2025. Available at: https://www.worldgastroenterology.org/UserFiles/file/guidelines/constipation-english-2025.pdf.
- Staller K., Neshatian L., Lembo A., Bharucha A.E. AGA clinical practice update on evaluation and management of refractory constipation: expert review. Clin. Gastroenterol. Hepatol. 2026: S1542-3565(25)00856-0. doi: 10.1016/j.cgh.2025.09.031.
- Форлакс. Інструкція до препарату [Електронний ресурс]. – Режим доступу: https://tabletki.ua/uk/Форлакс/22786.